Bildquelle: Adobe Stock/Naeblys
Artikel • Neurobildgebung
Schlaganfall: Seltene Ursachen und Stroke-Mimics
Ein Schlaganfall kann zu schweren neurologischen Störungen und Ausfällen der Patienten führen. Umso wichtiger ist es, ihn schnell und richtig zu diagnostizieren. In einer virtuellen Session des Deutschen Röntgenkongresses berichteten Experten über die klinisch-neurologische Untersuchung mit bildgebenden Verfahren, präsentierten (seltene) Schlaganfallsursachen und grenzten reale Schlaganfälle von Stroke-Mimics ab.
Bericht: Sascha Keutel

Bildquelle: UKE
Privat-Dozentin Dr. Uta Hanning, geschäftsführende Oberärztin der Klinik und Poliklinik für Neuroradiologische Diagnostik und Intervention am UKE Hamburg, begann ihre Präsentation „State-of-the-art: Stroke-Bildgebung“ mit einer Statusmeldung: Jährlich erleiden rund 1,1 Millionen Menschen in Europa einen Schlaganfall, davon ungefähr 90.000 in Deutschland. Das geht einher mit enormen Kosten: Bis zu 17 Milliarden Euro werden in Deutschland jährlich für die Diagnose, Therapie und Nachbehandlung ausgegeben, europaweit sind es sogar rund 60 Billionen Euro. Doch es kommt noch schlimmer: Experten rechnen mit einem Anstieg der Prävalenz um 27 Prozent bis 2047 und damit auch mit einem Anstieg der Kosten um 40 Prozent bis 2040. Schlaganfälle sind also nicht nur für die Patienten eine erhebliche Belastung, sondern auch für das Gesundheitswesen.
Schlaganfall-Typen
Hauptsächlich werden zwei Typen des Schlaganfalls unterschieden: Der Hirninfarkt oder auch ischämischer Schlaganfall entsteht durch einen Gefäßverschluss. Bei der Hirnblutung, dem hämorrhagischen Schlaganfall, platzt ein Gefäß im Gehirn, so dass bestimmte Hirnareale nicht mehr ausreichend mit Blut versorgt werden.
Bei den Hirninfarkten, die mit rund 85 Prozent die meisten Fälle ausmachen, werden drei Typen unterschieden: lakunär, hämodynamisch und thromboembolisch. „Thromboembolische Infarkte finden durch Gefäßverschlüsse statt, häufig durch Infarktareale in Gefäßterritorien. Sie sind mit 80 Prozent die häufigsten Infarkte“, sagte Hanning.
Dieser Artikel könnte Sie auch interessieren
News • 'Meteoriteneinschlag im Kopf'
Maßgeschneiderte Hilfe beim Schlaganfall
Ein Schweizer Team entwickelt derzeit ein Diagnoseverfahren, dank dem sich bei einen akuten Hirnschlag möglichst rasch eine maßgeschneiderte Therapie einleiten lässt.
Auslöser lakunärer Infarkte sind verschlossene kleinste Hirngefäße. Das Tückische daran: Lakunäre Hirninfarkte bleiben oft zunächst unbemerkt, bis bei den Betroffenen – meist durch die Summe der kleinen Infarkte – erstmals Symptome auftreten.
Ein hämodynamischer Infarkt ist die Folge von Durchblutungsstörungen durch die hochgradige Einengung von Hals- und Hirngefäßen. „Hämodynamische Infarkte finden typischerweise in der tiefen, vorderen oder hinteren Grenzzone statt, zum Beispiel bei Herzstillstand oder Carotis-Stenosen“, so Hanning. Grenzzoneninfarkte machen etwa zehn Prozent aller Hirninfarkte aus.
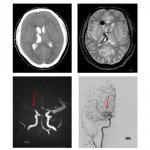
Bildgebende Diagnose
Kommt ein Patient mit Verdacht auf Schlaganfall in die Notaufnahme, so wird standardmäßig zunächst eine native Computertomografie (CT) des Kopfes angefertigt, um zu schauen, ob ein Infarkt vorliegt und eine Blutung auszuschließen. „Das ist ganz entscheidend für eine Indikationsstellung. Danach kann häufig auch entschieden werden, ob eine Lyse gegeben wird“, sagte Hanning.
Dieser Artikel könnte Sie auch interessieren

Artikel • Tempo, Tempo
Schlaganfall: CT oder MRT?
Halbseitige Lähmung, Sprachstörungen, Schwindel – äußere Symptome, die auf einen möglichen Schlaganfall hinweisen, sind selbst für Nichtmediziner relativ einfach zu erkennen.
Liegt in der nativen CT keine Blutung vor, erfolgt im zweiten Schritt eine CT-Angiografie, um die Durchgängigkeit der Gefäße zu beurteilen. Nur wenn ein großes Gefäß verschlossen ist, eignet es sich für eine mechanische Rekanalisation. Anschließend wird eine CT-Perfusion durchgeführt, um Informationen zur Hämodynamik des Hirngewebes und der Gefäße zu erhalten.
Anstelle einer CT kann auch eine Magnetresonanztomografie (MRT) angeordnet werden. „Bei der akuten multimodalen MRT-Diagnostik fahren wir eine diffusionsgewichtete Bildgebung, um zu schauen, ob Ischämien vorliegen“, sagte Hanning. Die sehr sensitive Sequenz ist wichtig, um Blutungen auszuschließen. „Zusätzlich fahren wir noch eine Gefäßbildgebung, eine TOF-Angiografie ohne Kontrastmittel, und dann noch eine kontrastmittelgestützte Angiografie. Anschließend führen wir noch eine MR-Perfusionsbildgebung durch“, ergänzte die Fachärztin für Radiologie.
Seltene Schlaganfallsursachen

„Seltene Schlaganfallursachen liegen bei mindesten fünf Prozent der betroffenen Schlaganfallpatienten vor. Bei jungen Patienten unter 45 Jahren ist der Anteil deutlich höher. Hier sind es eigentlich schon häufige Ursachen“, sagte Prof. Dr. Tobias Engelhorn, leitender Oberarzt und stellvertretender Institutsdirektor der Neuroradiologischen Abteilung am Universitätsklinikum Erlangen.
Bei seltenen Schlaganfallursachen kann es sich um Dissektionen, Vaskulitiden, nicht-vaskulitische Vaskulopathien, Infektionskrankheiten, Stoffwechselerkrankungen oder Malignome handeln. „Die häufigste Gruppe, gerade bei jüngeren Patienten unter 45 Jahren, ist die Dissektion hirnversorgender Arterien. Sie ist vielfach mit einer fibromuskulären Dysplasie (FMD) assoziiert (15 Prozent). Radiologen sollten also genau auf die Beteiligung der Nierenarterien schauen“, erklärte Engelhorn.
Genetische Vorbelastungen wie das Ehlers-Danlos- oder Mahlers-Syndrom oder die osteogeneis imperfecta sind ebenfalls Risikofaktoren für eine Dissektion. „Exogen kann es durch Trauma, Husten oder Infektionen auftreten“, ergänzte der Facharzt für Radiologie.
Denken Sie neben der Ischämie auch an die Blutungen. Wir haben alle meist nur die Ischämie auf dem Radar, Blutungen sind aber fast genauso häufig
Tobias Engelhorn
CADASIL (Cerebral Autosomal Dominant Arteriopathy with Subcortical Infarcts and Leukoencephalopathy) ist eine erbliche zerebrovaskuläre Erkrankung. Sie beginnt im mittleren Erwachsenenalter mit rezidivierenden subkortikalen ischämischen Schlaganfällen und kognitiven Defiziten. „CADASIL ist eine hereditäre Mikroangiopathie, also Ablagerung von osmiophilem Material an glatter Muskulatur (Mutation im NOTCH3-Gen auf dem kurzen Arm des Chromosom 19)“, erklärte Engelhorn. Die Folge der Erbkrankheit sind Kleingefäßverschlüsse oder hochgradige Stenosen und familiär gehäufte Schlaganfälle in jungen Jahren.
Als weitere Ursache für eine nicht-entzündliche Vaskulopathien stellte Engelhorn die Moyamoya-Erkrankung (Nishimoto-Syndrom) vor. Bei Moyamoya (japanisch für „Wölkchen“) spielen die Gene eine wichtige Rolle für die Erkrankung, die in Ostasien deutlich häufiger vorkommt als in Europa vor. Dabei handelt es sich um eine seltene Erkrankung der Hirngefäße, bei der es zu einer langsam fortschreitenden Verengung oder einem Verschluss des Endabschnitts der inneren Halsschlagader im Bereich des Gehirns und der angrenzenden Hirngefäße kommt. „Denken Sie neben der Ischämie auch an die Blutungen. Wir haben alle meist nur die Ischämie auf dem Radar, Blutungen sind aber fast genauso häufig“, mahnte der Neuroradiologe die Zuhörer.
Nicht-entzündliche Vaskulopathien
Aus der großen Gruppe der nicht-vaskulitischen Vaskulopathien stellte Engelhorn drei Syndrome vor:
Das reversible zerebrale Vasokonstriktionssyndrom (RCVS) ist eine seltene zerebrovaskuläre Störung mit oder ohne fokale neurologische Defizite oder Krampfanfälle. Charakteristisch für die Erkrankung sind donnerschlagartige Kopfschmerzen und eine reversible segmentale und multifokale Vasokonstriktion der zerebralen Arterien. Auslöser für ein RCVS sind sympathomimetische und serotonerge Medikamente, Tumoren, hypertensive Krisen sowie Drogen – hauptsächlich die stimulierenden Drogen wie Kokain und Amphetamine.
Stroke Mimics
Im zweiten Abschnitt seines Vortrages berichtete Engelhorn über sogenannte Stroke Mimics. Bei einem Stroke Mimic handelt es sich um eine „Symptompräsentation, die als Schlaganfall fehldiagnostiziert wird und eine andere nicht-ischämische Genese hat“, erklärte der Experte. Davon zu unterscheiden seien die Stroke-Chamäleons, unter denen man klinische Erscheinungsbilder versteht, die initial fälschlicherweise nicht als Schlaganfall identifiziert wurden.
Dieser Artikel könnte Sie auch interessieren
Artikel • Auf falscher Fährte
Diagnostik mit Hindernissen: Stroke Mimics und kindlicher Schlaganfall
Wenn es bei einem Kind aussieht wie ein Schlaganfall und sich auswirkt wie ein Schlaganfall, dann ist es doch sicher auch ein Schlaganfall – oder? Ganz so einfach ist es nicht immer, warnt Prof. Dr. Claus Zimmer, Professor für Neuroradiologie an der TU München und Ärztlicher Direktor der Abteilung für Neuroradiologie am Klinikum rechts der Isar.
In der Literatur schwanken die Raten der falsch positiven Schlaganfall-Diagnosen zwischen 15 und 60 Prozent. Da der Behandlungserfolg bei einem Schlaganfall zeitabhängig ist, besteht ein großer Druck zur raschen Therapieentscheidung. Dies erhöht die Wahrscheinlichkeit einer Fehldiagnose, so Engelhorn. Daher sollte das behandelnde Notfallteam auch andere Indikationen im Hinterkopf haben, die zu neurologischen Defiziten führen können. Dazu gehören epileptische Anfälle, Migräne, Gehirntumore, Demenz, Sepsis oder auch metabolische Ursachen (z. B. hepatische Wernickeenzephalopathie oder Elektrolytstörung).
Fazit
Zum Abschluss verwies Engelhorn nochmal darauf, dass die sogenannten seltenen Schlaganfallursachen gar nicht so selten seien, insbesondere bei jüngeren Patienten, und ungefähr 15 bis 30 Prozent der Patienten mit Schlaganfallverdacht andere Erkrankungen hätten. Dabei hob er auch die Bedeutung der Bildgebung für die Schlaganfall-Diagnose hervor, die insbesondere die Anzahl der Fehldiagnosen, beispielsweise im Rahmen falsch positive Schlaganfall-Diagnosen (Stroke Mimics), senken könnten.
09.06.2022