Artikel • Thrombektomie
Ist das Zeitfenster beim Schlaganfall größer als gedacht?
Schlaganfallpatienten könnten viel länger von einer mechanischen Thrombektomie profitieren als bislang angenommen.
Bericht: Michael Krassnitzer

© LMU
Viereinhalb Stunden: So viel Zeit bleibt den Neurologen, um bei Patienten nach einem akuten Schlaganfall eine medikamentöse Thrombolyse einzuleiten – danach bringt diese Behandlung nichts mehr oder schadet womöglich. Die mechanische Thrombektomie hat die Behandlung des akuten Schlaganfalls nicht nur revolutioniert, sondern auch das Zeitfenster, in dem eine Behandlung sinnvoll ist, erweitert. Die aktuellen Leitlinien empfehlen bei einem großen arteriellen Gefäßverschluss die Entfernung des Blutgerinnsels mittels mechanischer Thrombektomie bis zu sechs Stunden (Zeitpunkt der Leistenpunktion) nach Auftreten der Symptome.
Es gibt allerdings Anzeichen, dass dieses Zeitfenster bei einigen Patienten noch weit größer sein könnte. „Studien legen nahe, dass die Thrombektomie für manche Patienten noch zu einem viel späteren Zeitpunkt einen Benefit bringen kann als man zunächst angenommen hatte“, bekräftigt Prof. Dr. Thomas Liebig, Direktor des Instituts für Diagnostische und Interventionelle Neuroradiologie am Klinikum der Universität München. In die besagten Studien wurden nach Protokoll sogar Patienten bis 24 Stunden nach Eintritt der Ischämie miteinbezogen – zu einem Zeitpunkt also, an dem eine Thrombolyse längst nicht mehr in Betracht kommzt „Patienten, die im Schlaf einen schweren Schlaganfall erleiden – es also unklar ist, wann es zum Gefäßverschluss gekommen ist –, werden heutzutage alle auf Basis der Bilddiagnostik und auch mittels Thrombektomie behandelt, mit oder ohne Fibrinolyse“, berichtet Liebig: „Im Zweifel – denken die meisten von uns – lieber behandeln als nicht behandeln“.
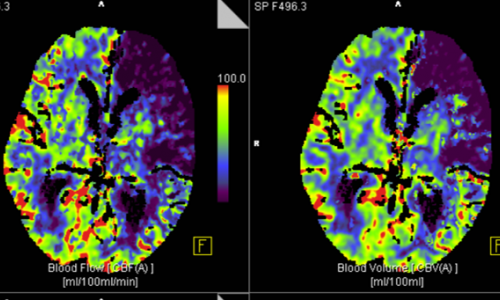
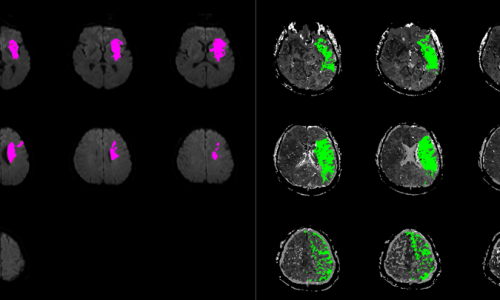
Voraussetzung ist freilich eine entsprechende neuroradiologische Bildgebung. „Es zeichnet sich zunehmend ab, dass die geeignete Bildgebung der richtige Weg ist, jene Patienten zu identifizieren, die davon profitieren“, erklärt Liebig. Neben dem Ausschluss anderer Ursachen eines neurologischen Defizits wie Tumor oder Blutung gilt es zu klären, wieviel Hirngewebe noch rettbar ist, sollte die Wiedereröffnung des Gefäßes gelingen. Hierzu wird heute eine multimodale Bildgebung – typischerweise per CT – eingesetzt, die neben der strukturellen Information auch den Gefäßverschluss sowie die Gewebedurchblutung erfasst. „Künftig durchaus vorstellbar ist eine computerunterstützte Vorhersage, inwiefern Patienten von einer invasiven Therapie profitieren können“, sagt Liebig.
Man spart sich vielleicht 20 Minuten, wenn man von Anfang am das richtige Instrument verwendet
Thomas Liebig
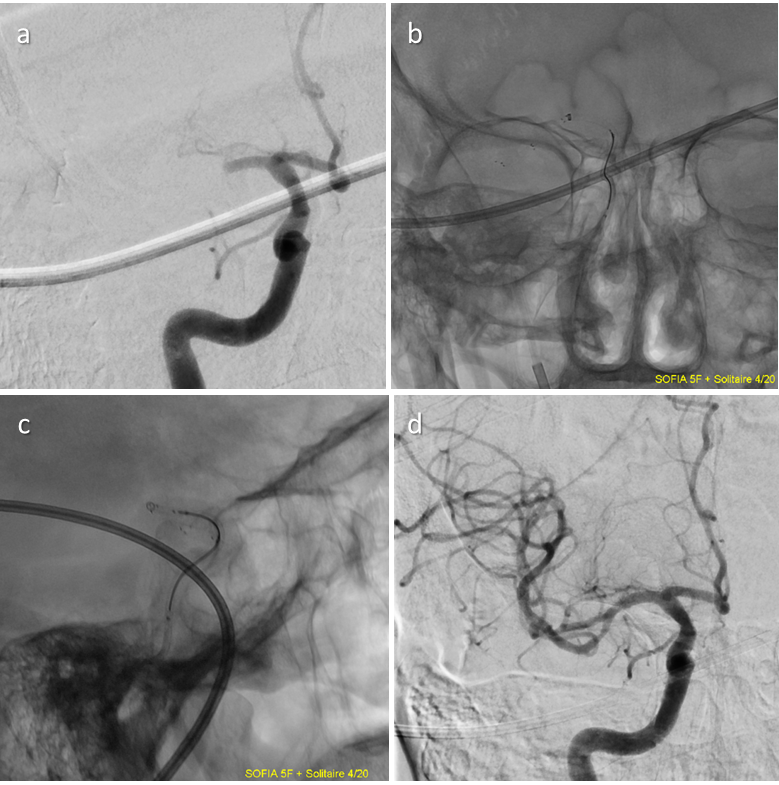
Die Bildgebung könnte künftig auch eine Risikostratifizierung zu Beginn der Behandlung ermöglichen, um von Anfang an das richtige technische Vorgehen zu wählen. Bei der mechanischen Thrombektomie wird ja der Thrombus entweder über einen sehr flexiblen Intermediärkatheter abgesaugt oder mittels Stent-Retriever gepackt und aus dem Gefäß herausgezogen. Nun gibt es unterschiedliche Arten von Thromben: sehr fibrinhaltige feste, schleimige aber kohärente sowie bröckelige, nicht kohärente. Die einen sind zum Absaugen besser geeignet, bei den anderen bietet sich der Einsatz des Stent-Retrievers an. Ließe sich die Zusammensetzung der Thromben vorab bestimmen, könnte von vornherein die optimale Methode der Entfernung gewählt werden. „Man spart vielleicht 20 Minuten, wenn man von Anfang an das richtige Instrument verwendet“, so Liebig. Eine mechanische Thrombektomie dauert üblicherweise vom Stich in die Leiste bis zum Öffnen des Gefäßes zwischen fünf und 45 Minuten, in seltenen komplizierten Fällen über eine Stunde.
Die Deutsche Schlaganfallgesellschaft (DSG) hat im Jahr 2017 die interventionelle Behandlung von 10.680 akuten ischämischen Schlaganfällen mittels mechanischer Thrombektomie dokumentiert. 2016 waren es noch 8.852 Eingriffe. „Das größte Verbesserungspotential liegt allerdings immer noch in der Zuführung“, erklärt Liebig dazu. Es müsse gelingen, noch mehr Schlaganfallpatienten rechtzeitig in eine der knapp 140 deutschen Kliniken zu transportieren, die diese Behandlung anbieten. Bei der Behandlung selbst ist Deutschland im Ländervergleich sehr gut aufgestellt; es gibt praktisch keine Versorgungslücken. „Wir haben im Vorgriff auf die Studienlage schon sehr früh mit der mechanischen Thrombektomie angefangen“, erzählt Liebig. Das Verfahren wurde in vielen Kliniken spätestens ab 2010 zahlenmäßig relevant angewendet. Als dann im Jahr 2015 fünf Studien eine überwältigende Überlegenheit der mechanischen Thrombektomie gegenüber der alleinigen medikamentösen Thrombolyse beim schweren Schlaganfall gezeigt haben, waren die deutschen Neuroradiologen – und die einzelnen (zertifizierten) Radiologen, die die Behandlung auch durchführen – bereits gut vorbereitet.
Profil:
Prof. Dr. Thomas Liebig ist seit April 2018 Direktor des neu geschaffenen Instituts für Diagnostische und Interventionelle Neuroradiologie am Klinikum der Universität München und hat den Lehrstuhl für Neuroradiologie an der Ludwig-Maximilians-Universität inne. Der in Bremen geborene Neuroradiologe absolvierte ein Studium der Humanmedizin an der Medizinischen Hochschule Hannover mit integrierten US-Aufenthalten in Gainesville, Florida, und an der Harvard Medical School in Boston, Massachusetts. Berliner Charité, Neuroscience Institute in Hannover, Alfried Krupp Krankenhaus in Essen, Klinikum rechts der Isar der Technischen Universität München, Uniklinik Köln und zuletzt wieder die Charité, wo er das Institut für Neuroradiologie leitete, lauteten seine beruflichen Stationen. Liebigs wissenschaftliches Interesse gilt der interventionellen Behandlung neurovaskulärer Erkrankungen wie Aneurysmen und Gefäßfehlbildungen des Gehirns, insbesondere der modernen Schlaganfalltherapie.
Veranstaltungshinweis:
Samstag, 29. September 2018, 10:50 – 11:10
Raum: Tesla-Saal
Session: Symposium 14 - Refresher Course: Akuter Schlaganfall (Modul E)
Aktuelle Studienlage – Wen behandeln wir heute und in Zukunft?
Prof. Dr. Thomas Liebig (München)
29.09.2018