© Karin Kaiser / MHH
News • Plasmapherese auf dem Prüfstand
Septischer Schock: Forscher prüfen neue Behandlungsstrategie
Sepsis ist die häufigste Todesursache bei Infektionen. Allein in Deutschland sterben pro Jahr rund 75.000 Menschen daran. Bei der schwersten Form der Sepsis kommt es zu einem Kreislaufversagen, die Fachleute sprechen dann von einem septischen Schock.
60 Prozent der Fälle verlaufen tödlich. Bisher gibt es keine spezifische Therapie des septischen Schocks – doch das könnte sich bald ändern. Ein interdisziplinäres Forscherteam der Medizinischen Hochschule Hannover (MHH) will in einer multizentrischen Studie eine neue Behandlungsstrategie untersuchen. Im Mittelpunkt steht dabei der therapeutische Plasmaaustausch. Die Wissenschaftler wollen herausfinden, ob durch die neue Behandlungsweise die Überlebensrate der Betroffenen erhöht wird. Die Deutsche Forschungsgemeinschaft fördert die Studie mit 1,2 Millionen Euro.
Auslöser für eine Sepsis sind Infektionen, unabhängig davon wie schwer sie sind oder wo sie sich im Körper entwickeln. Schon eine Harnwegsinfektion oder eine kleine äußere Verletzung kann ausreichen, um eine Sepsis auszulösen. „Zu einer Sepsis kommt es, wenn die körpereigene Abwehrreaktion überschießt und die eigenen Organe angreift“, erklärt Professor Dr. Sascha David von der Klinik für Nieren- und Hochdruckerkrankungen der MHH sowie dem Institut für Intensivmedizin des Universitätsspitals Zürich. Eine Sepsis ist immer ein medizinischer Notfall. Die Betroffenen müssen meist auf einer Intensivstation behandelt werden. In schweren Fällen erhalten sie kreislaufunterstützende Medikamente, müssen künstlich beatmet, und ihre Nierenfunktion muss mit Dialyse unterstützt werden. „Es kommt darauf an, eine Sepsis frühzeitig zu diagnostizieren und sofort mit der Therapie zu beginnen“, sagt Professor David. Ohne medizinische Versorgung steigt das Sterberisiko pro Stunde um sieben Prozent.
Dieser Artikel könnte Sie auch interessieren

Artikel • Projekt: Deutschland erkennt Sepsis
"Mehr als 20.000 Todesfälle pro Jahr sind vermeidbar"
Laut WHO sterben weltweit 11 Millionen Menschen pro Jahr an einer Sepsis, die Dunkelziffer ist hoch. Ein neues Projekt soll über die Erkrankung informieren, Fachkräfte weiterbilden und Strukturen schaffen, die eine schnelle Behandlung ermöglichen.
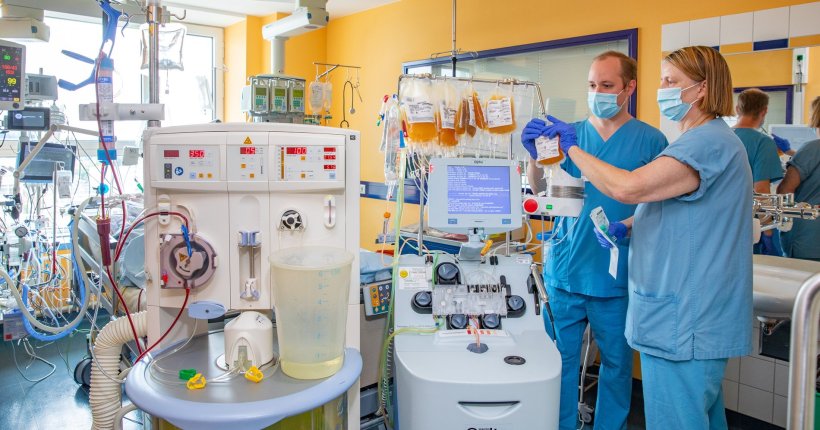
Der therapeutische Plasmaaustausch ist kein neues Verfahren. Im Rahmen der Behandlung eines septischen Schocks ist er jedoch noch nicht etabliert. Professor Davids Arbeitsgruppe „Translationale Intensivmedizin“, zu der auch Privatdozent Dr. Klaus Stahl von der Klinik für Gastroenterologie, Hepatologie und Endokrinologie und Dr. Benjamin Seeliger von der Klinik für Pneumologie gehören, beschäftigt sich bereits seit mehreren Jahren mit dem Thema. Plasma ist der flüssige Bestandteil des Blutes. Es enthält Proteine, Mineralsalze und viele andere Stoffe. Beim Plasmaaustausch wird das kranke Plasma von dem Plasma eines gesunden Menschen ersetzt. „Dabei kombinieren wir mit einem einzigen Eingriff zwei therapeutische Maßnahmen“, erklärt PD Dr. Stahl. „Zum einen werden die im kranken Plasma vorhandenen schädlichen Stoffe, beispielsweise entzündungsfördernde und gefäß- und durchblutungsstörende Moleküle, entfernt. Zum anderen werden die durch die Sepsis verbrauchten schützenden Stoffe, die entzündungshemmend wirken und die Gefäße stabilisieren sowie die Durchblutung fördern, durch das gesunde Plasma ersetzt.“
Bereits nach zwei Stunden konnten wir eine deutliche Kreislaufstabilisierung feststellen und nach sechs Stunden konnten die kreislaufunterstützenden Maßnahmen um die Hälfte reduziert werden
Klaus Stahl
Die Arbeitsgruppe setzt das Verfahren immer nur zusätzlich zu den anderen bereits fest etablierten Behandlungsmaßnahmen der Sepsis ein. In kleineren Studien erzielte sie mit dem additiven therapeutischen Plasmaaustausch bereits gute Erfolge. Der Zustand der Betroffenen verbesserte sich häufig selbst bei schwerstem septischem Schock schnell. „Bereits nach zwei Stunden konnten wir eine deutliche Kreislaufstabilisierung feststellen und nach sechs Stunden konnten die kreislaufunterstützenden Maßnahmen um die Hälfte reduziert werden“, berichtet PD Dr. Stahl.
„Die neue Behandlungsstrategie ist sicher und birgt das Potenzial möglicherweise deutliche Vorteile für die Patientinnen und Patienten zu erbringen. In der neuen Studie wollen wir wissenschaftlich fundiert herausfinden, ob sie tatsächlich auch die Überlebensrate erhöht. Vieles deutet darauf hin“, erklärt Professor David. An der internationalen Studie sind mehr als 20 Zentren in Deutschland, der Schweiz und Österreich mit rund 270 Patientinnen und Patienten beteiligt. Geleitet wird die Untersuchung vom Team der AG „Translationale Intensivmedizin“ um Professor David und PD Dr. Stahl sowie von PD Dr. Christian Bode von der Uniklinik Bonn. Die Studie, die von der DFG mit 1,2 Millionen Euro über 36 Monate gefördert wird, startet Anfang 2023.
Quelle: Medizinische Hochchule Hannover
15.09.2022