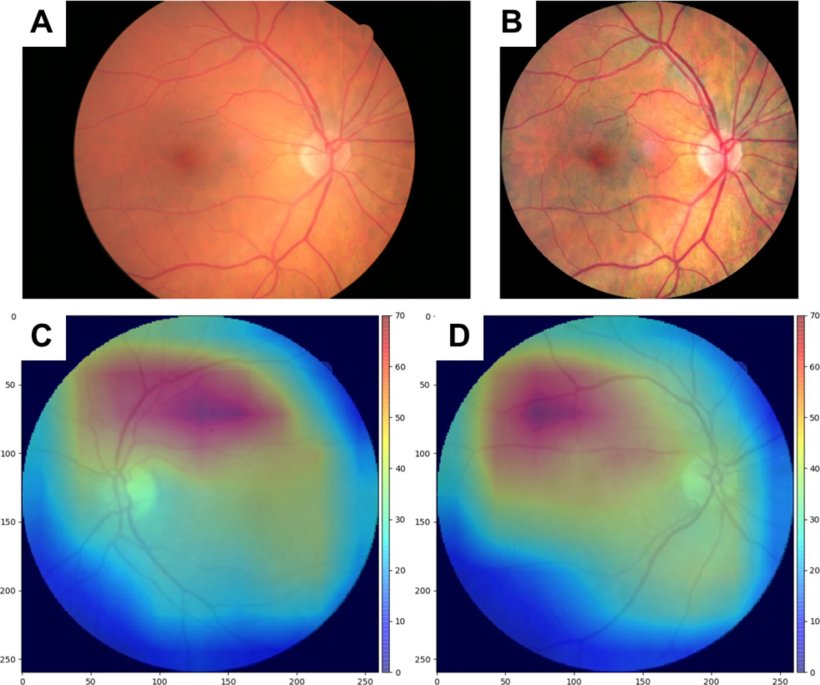
Bildquelle: Syed MG, Trucco E, Mookiah MRK et al., Cardiovascular Diabetology 2025 (CC BY 4.0)
News • Bei Menschen mit Typ-2-Diabetes
KI-Netzhaut-Screening zeigt Herz-Kreislauf-Risiko
Etabliert in der Diagnostik diabetischer Augenerkrankungen sind die Untersuchung der Retina mit Augenspiegel oder Lupensystemen und die Darstellung von Zellschichten, Flüssigkeitsansammlungen und Blutgefäßen der Netzhaut mit Fluoreszenzangiografie, optischer Kohärenztomografie oder OCT-Angiografie.
Klinisch erprobt und rasant entwickeln sich KI-gestützte Screening-Tools, um diabetische Netzhautveränderungen rechtzeitig festzustellen. KI-Verfahren zur Abschätzung des kardiovaskulären (CV) Risikos bei Menschen mit Typ-2-Diabetes über die Netzhaut sind eher neu. Eine diabetische Retinopathie gilt als Prädiktor für CV-Ereignisse und vorzeitigen kardiovaskulären Tod (CVD). Im fortgeschrittenen Stadium der Retinopathie verdoppelt sich das Risiko.
Die Vorhersage unerwünschter CV-Ereignisse könnte jetzt mit KI im Routine-Screening der Netzhaut einfacher und präziser werden, zeigt eine kürzlich in Cardiovascular Diabetology publizierte Studie. Darin wurden 6127 Patienten mit Typ-2-Diabetes ohne Herzinfarkt oder Schlaganfall in der Vorgeschichte eingeschlossen. Neben Berechnung des 10-Jahres-CVD-Risikos mittels PCE (Pooled Cohort Equation)-Risiko-Score erfolgte ein polygener Risiko-Score (PRS) für die koronare Herzkrankheit. Die Analyse der Netzhautaufnahmen wurde anhand eines EfficientNet-B2-Netzwerks durchgeführt, um das 10-Jahres-CVD-Risiko einzuschätzen. Primäres Studienziel war die Zeit bis zum Auftreten des ersten schwerwiegenden CV-Ereignisses (MACE), einschließlich kardiovaskulärem Tod, Myokardinfarkt oder Schlaganfall.

Bildquelle: Stiftung DHG; Heinz Heiss
Bei 1241 Patienten (mittleres PCE-10-Jahres-CVD-Risiko 35%) lag eine hohe Korrelation zwischen dem retinal vorhergesagten CVD-Risiko und dem PCE-Risiko-Score (r = 0,66) vor, nicht aber mit dem PRS (r = 0.05). Ein höheres durch die Retina vorhergesagtes Risiko war signifikant mit einem erhöhten 10-Jahres-MACE-Risiko assoziiert (HR 1,05 pro 1% Anstieg; 95% CI 1,04-1,06, p < 0,001). Die Studie belegt: Mit einem Deep-Learning-KI-Modell kann MACE im Retina-Screening genau vorhergesagt werden. Das ermöglicht eine Risikobewertung für CV-Ereignisse bei Routine-Untersuchungen der Netzhaut, schlussfolgern die Autoren.
Eine optimistische Einschätzung zum Nutzen von KI beim Retinopathie-Screening zur Vorhersage kardiovaskulärer Ereignisse kommt von Experten der Diabetologie und Ophthalmologie. Mit KI könne es schneller gehen, als über traditionelle Wege der Risikoerfassung, sagt Professor Diethelm Tschöpe von der Stiftung DHG in Düsseldorf. „Viele Instrumente, die in der klinischen Routine standardisiert eingesetzt werden, auch z.B. Framingham oder andere Scores, sind zeitraubend. Und Zeit ist das, was Ärzten fehlt, worunter nicht selten die Sorgfalt in der Diagnostik leidet.“

Bildquelle: Augen-Praxisklinik Minden
Die Studie sei ein weiteres Beispiel, welches Potenzial in KI stecke, sagt Privatdozent Hans-Joachim Hettlich von der Augenklinik am JWK Minden, der auch die Stiftung DHG fördert. Bei der Suche nach Netzhautschäden werde schon länger auf KI-gestützte Diagnostik gesetzt, um betroffene Patienten frühzeitig zu entdecken. „Ein Problem ist aber, dass wir Patienten in vielen Fällen zu spät sehen“, so der Ophthalmologe. Nur etwa die Hälfte der Menschen mit Typ-2-Diabetes ließen sich wie vorgesehen alle zwei Jahre augenärztlich untersuchen. Zudem würden Ärzte ihre Patienten oft erst schicken, wenn Krankheitsstadien weit fortgeschritten sind. „Alles steht und fällt mit dem Zeitpunkt der Diagnose und der Möglichkeit zu einer Therapie“, fassen Tschöpe und Hettlich zusammen. Hier könne KI zumindest als Add-on einen Beitrag leisten, schneller zur Diagnose zu kommen oder Risiken einzuordnen. „Das ersetzt nicht die ärztliche Leistung mit Untersuchung von Patienten, Ergebnis-interpretation und Therapieentscheidungen, die zu treffen sind.“ KI ergänze den diagnostischen Werkzeugkoffer.
Quelle: Stiftung DHG (Diabetes | Herz | Gefäße)
15.03.2025