Artikel • Mikroblutungen
Alzheimer-Prognose: Die Hoffnung bleibt
Sind Mikroblutungen im Hirn Demenz-Prädiktoren? Unter Experten gilt es zunehmend als erwiesen, dass die von Radiologen im MRT entdeckten mikroskopisch kleinen Hämosiderin-Ablagerungen mit der Entwicklung von Alzheimer in Verbindung stehen.
Bericht: Mélisande Rouger

Dr. Gabriel Krestin ist der Architekt der Bevölkerungsbildgebung in der Rotterdam-Studie, einer großen epidemiologischen Kohorte von 15.000 älteren Probanden, die mehr als 25 Jahre lang beobachtet wurden. Vor zwölf Jahren koordinierte er die Einrichtung einer speziellen Bildgebungsinfrastruktur, über die in der Zwischenzeit mehr als 14.000 Gehirn-MRT-Scans und 3.000 CT-Scans durchgeführt wurden um herauszufinden, welche Merkmale des Gehirns mit der Entwicklung von Demenz verbunden sind. Für Krestin besteht kein Zweifel: Mikroblutungen und Demenz korrelieren. „Es gibt einen Zusammenhang zwischen Mikroblutungen, oder Abwesenheit von Signalen, zerebrovaskulären Erkrankungen und der Entwicklung von Demenz. Damit haben wir einen potenziellen Prädiktor eines erhöhten Erkrankungsrisikos und Erkrankungsentstehung“, so Krestin.
Die Entdeckung der Mikroblutungen
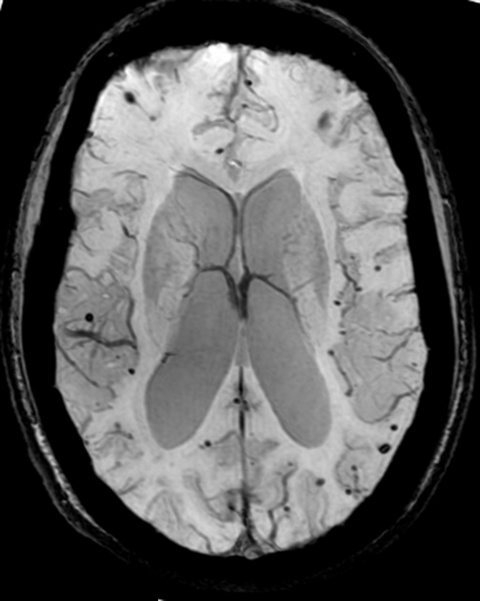
Dank MRT-Techniken, die suszeptibilitätsgewichtete Bildgebung nutzen, konnten die Forscher der Rotterdamer Studie eine erhöhte Anzahl an Mikroblutungen feststellen. Diese Läsionen werden nicht nur mit Alzheimer in Verbindung gebracht, sondern mit Mortalität insgesamt. „Schon eine einzelne Mikroblutung erhöht das Mortalitätsrisiko. Bei mehr als fünf Mikroblutungen steigt die Mortalität signifikant, genau wie kardiovaskuläre und andere Erkrankungen. Mikroblutungen sind starke Prädiktoren erhöhter Mortalität”, so Krestin.
Darüber hinaus gibt es einen engen Zusammenhang zwischen der Anzahl der Mikroblutungen und der Einnahme von Thrombosehemmern. Der prognostische Wert dieser Blutungen muss jedoch noch genauer bewiesen werden, bevor belastbare Empfehlungen ausgesprochen werden können, erläuterte er. „Welchen prädiktiven Wert haben Mikroblutungen? Sollen wir allen Patienten empfehlen, kein Aspirin zu nehmen? Darüber hat man in den letzten Jahren viel diskutiert. Fakt ist: Wir wissen noch nichts Genaues.“
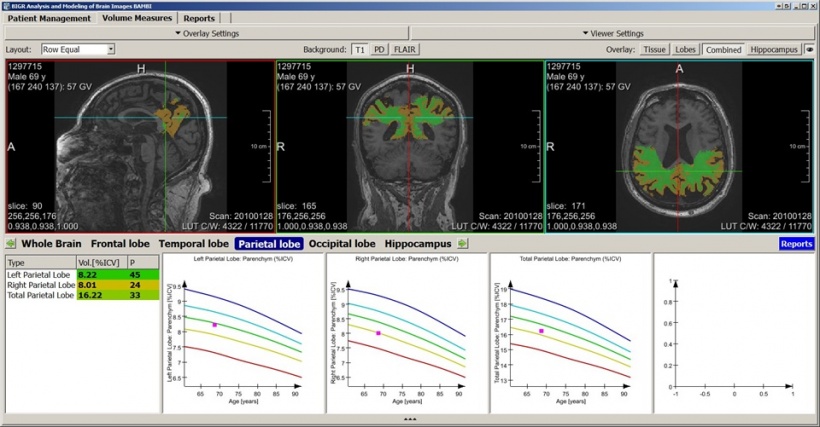
Es herrscht jedoch Konsens über verschiedene Risikofaktoren und damit zusammenhängende prädiktive Biomarker in der Alzheimer-Bildgebung – am bekannteste ist wohl die Hippocampus-Atrophie. „Es gibt einen Zusammenhang zwischen der Größe des Hippocampus und der Entwicklung neurodegenerativer Erkrankungen. Je kleiner der Hippocampus, desto früher setzt die Demenz ein. Das Demenzrisiko steigt in Personen mit kleinerem Hippocampus und kleinerer Amygdala“, erklärt Krestin.
Größenveränderungen im Hippocampus sind sogar noch zuverlässigere Demenz-Prädiktoren, und Krestin und sein Team haben belegt, dass beschleunigte Atrophie ein noch stärkerer Prädiktor ist: „Sogar die Form des Hippocampus und die Tatsache, dass nicht alle Teile mit der gleichen Geschwindigkeit kleiner werden, kann die Entstehung von Alzheimer vorhersagen.“
Analyse der Mikrostruktur der weißen Substanz
Die Integrität der Mikrostruktur der weißen Substanz ist ein sehr starker Prädiktor
Gabriel Krestin
Schädigungen der weißen Substanz, die sog. white matter lesions (WML), und stumme lakunäre Hirninfarkte sind weitere anerkannte Biomarker. Die Rotterdamer Studie zeigte schon sehr früh, dass die Anzahl der Läsionen mit dem kognitiven Verlust zusammenhängt. „Je mehr WML zu erkennen sind, desto schneller schreitet der Verlust der kognitiven Fähigkeiten voran. Insbesondere die Anzahl periventrikulärer WML wird mit der kognitiven Abbau und dem Demenz-Risiko in Verbindung gebracht“, erläutert er und fügt hinzu, es gebe auch „einen Zusammenhang zwischen stummen oder kleinen Hirninfarkten und Alzheimer“.
Auch wenn die Radiologen nichts sehen, so können sie doch dank der diffusionsgewichteten Bildgebung Veränderungen in der Mikrostruktur der weißen Substanz erkennen. Laut Krestin sind solche „Unterwasser“- oder unsichtbaren Marker mit beeinträchtigten exekutiven Hirnfunktionen verbunden und könnten auch die Entwicklung von Demenz voraussagen. Sein Team beschäftigt sich vermehrt mit der Beurteilung der Mikrostruktur der weißen Substanz, um dort Läsionen zu erkennen: „Die Integrität der Mikrostruktur der weißen Substanz ist ein sehr starker Prädiktor. Sogar bevor Läsionen sichtbar sind, können Diffusionsparameter gemessen werden, die die Entwicklung der Krankheit vorhersagen.“
Mithilfe der probabilistischen Traktografie haben die niederländischen Wissenschaftler gezeigt, dass die Integrität der Mikrostruktur der unteren Schichten mit kognitivem Verlust zusammenhängt. Krestin ist der Ansicht, dass man sogar noch einen Schritt weiter gehen und einen Zusammenhang zwischen den Funktionen des Gehirns und dessen Mikrostruktur und anderen Funktionen des Körpers herstellen kann, da es gewisse Verbindungen zwischen Nierenfunktion und wahrscheinlich auch Herzfunktion und Mikrostruktur des Gehirns gibt. Er und seine Kollegen schauen sich genauer die sog. Diskonnektivitätshypothese an, d. h. die Integration von struktureller MRT und fMRT im Ruhezustand, um das Konnektom abzubilden. „Wir möchten uns diese Verbindungen und die Funktion der weißen Substanzschichten genauer ansehen, um die Entwicklung des kognitiven Verlustes früher voraussagen zu können.“
Harmonisierung – die große Herausforderung
Genomweite Assoziationsstudien (GWAS) können helfen, den Zusammenhang zwischen genetischen Veränderungen und bestimmten Bildgebungsbiomarkern zu erkennen. Allerdings gilt es dabei laut Krestin noch viele Hindernisse zu überwinden: „Man benötigt extrem große Populationen und man muss Daten aus verschiedenen Kohortenstudien mit 20.000 bis 50.000 Probanden ziehen, um signifikante genotypische Veränderungen zu finden, die mit bestimmten Bildgebungsphänotypen zusammenhängen. Hinzu kommt, dass Bildakquise, Sequenzierung und Datenverarbeitung hochgradig harmonisiert sein müssen.“
Das Team der Rotterdamer Studie arbeitet mit CHARGE zusammen, einem Konsortium, das große Populationskohorten in den Niederlande, Island und den USA umfasst. Ein Netzwerk aus Forschern im Bereich Epidemiologie-Genetik und Bildgebung möchte neurodegenerative Hirnerkrankungen besser verstehen. Die Wissenschaftler haben zum Beispiel eine Mutation auf dem 17. Chromosom gefunden, die mit WML in Verbindung gebracht wird. Wie diese Erkenntnis genau zu interpretieren ist, ist jedoch auch den Forschern noch nicht klar. „Ist das eine genetische Determination? Ist das Vorliegen einer solchen Mutation mit früherem Einsetzen der Demenz verbunden? Wir wissen es nicht“, sagt Krestin. GWAS zeigen nur die Verbindungen und ein erhöhtes Risiko zur Ausbildung bestimmter Krankheiten, aber nicht notwendigerweise die Ursache der Krankheit, erläutert Krestin. „Der Nutzen dieser Studien ist noch unklar. Sie liefern Erkenntnisse über die Pathophysiologie, aber noch nicht über die Ursachen der Zusammenhänge.”
Profil:
Professor Dr. Gabriel P. Krestin ist Leiter der Abteilung Radiologie & Nuklearmedizin am Erasmus MC, Universitäts-Medizinzentrum Rotterdam, Niederlande, und wissenschaftlicher Direktor des European Institute of Biomedical Imaging Research.
09.05.2018