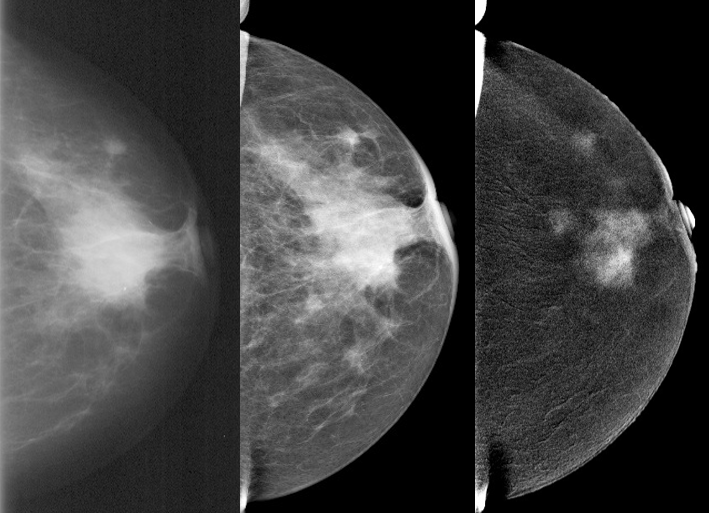
v.l. Analog gescannte Mammographie, Low-Energy-Bild CESM (Senobright), Rekombination in der CESM (Senobright)
Copyright: Eva Maria Fallenberg
Artikel • Mammo-Update
Kontrastmittel-Mammographie: Ein Plan B für die MRT
Bei Patientinnen mit Verdacht auf Brustkrebs, bei denen weder Mammographie noch Sonographie eine eindeutige Klärung des Befunds bringen, hilft in der Regel nur die MRT als bildgebendes Diagnoseverfahren weiter. Was aber, wenn eine MRT-Untersuchung nicht verfügbar ist? PD Dr. Eva Maria Fallenberg, Leiterin des Arbeitsbereichs Mammadiagnostik an der Klinik für Radiologie der Charité Universitätsmedizin Berlin, stellt in ihrem Vortrag auf dem BRK eine echte Alternative vor.
Bei der kontrastmittelverstärkten spektralen, digitalen Mammographie (CESM bzw. CEDM) kommen dieselben Visualisierungseffekte zum Tragen wie bei der kontrastmittelverstärkten MRT: Wenn Tumorherde vorhanden sind, reichern diese mit dem intravenös injizierten, jodhaltigen Kontrastmittel an und können so durch den verstärkten Kontrast zur Umgebung häufig überhaupt erst sichtbar gemacht werden. Nach der aktuellen Datenlage erzielen beide Methoden, CESM und MRT, vergleichbare Ergebnisse in der Krebsdetektion. In der Beurteilung der Größenausdehnung ist die Kontrastmittel-Mammographie sogar am dichtesten an der Pathologie dran. Darüber hinaus legen die ersten Studien nahe, dass die CESM zur Beurteilung des Ansprechens auf neoadjuvante Chemotherapien mit der MRT vergleichbar ist.
Dennoch würde Frau Dr. Fallenberg der MRT – nicht nur, weil sie strahlungsfrei ist –stets den Vorzug geben: „In der Kontrastmittel-Mammographie wird die Thoraxwand nie ganz erfasst. Außerdem haben wir immer noch ein Problem mit Überlagerungen oder Anreicherungen sehr kleiner Befunde, die in einem 2D-Verfahren viel subtiler zur Darstellung kommen. Man sieht in der MRT also immer ein bisschen mehr. Leider stoßen wir aber in vielen Fällen auf die Hürde, dass die Krankenkassen die Kosten für die MRT-Untersuchung nicht übernehmen. Ich habe aber auch Patientinnen, die von sich aus nicht in die Röhre möchten, weil sie Platzangst haben. Hier ist die CESM eine gute Alternative.“
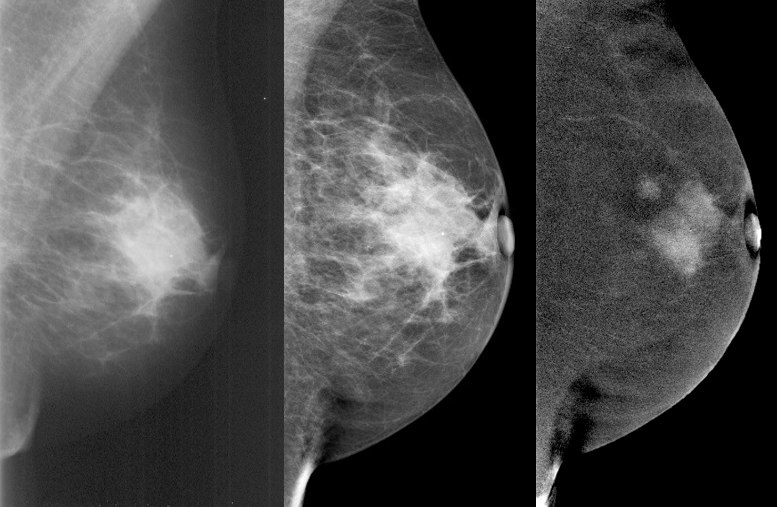
v.l. Analog gescannte Mammographie, Low-Energy-Bild CESM (Senobright), Rekombination in der CESM (Senobright)
Copyright: Eva Maria Fallenberg
Neben Kontraindikationen für die MRT, ist die Anwendung der CESM vor allem dann eine Option, wenn die Betroffene einer Hochrisikogruppe angehört, aber kein MRT durchgeführt werde kann, oder die Frau symptomatisch ist: „Wenn ein begründeter Verdacht besteht, dass da ein Knoten ist, kann man in Erwägung ziehen, statt einer konventionellen Mammographie sofort eine Kontrastmittel-Mammographie durchzuführen. Gerade bei einer sehr dichten Brust fehlt im normalen Röntgenbild häufig der Kontrast zwischen Tumor und Drüsengewebe – man sieht nur Weiß auf Weiß. Mithilfe der Kontrastmittelanreicherung können wir auffällige Herdbefunde und deren Ausdehnung darstellen, die sonst verborgen bleiben.“
Löst die 3D-Tomosynthese nicht dasselbe Problem, indem sie solche Überlagerungseffekte umgeht? „Nein, bei extrem dichtem Brustgewebe hilft auch die Tomosynthese nicht weiter, weil auch hier der Kontrast fehlt. Man braucht immer etwas Fett um das Drüsengewebe, um die Spikulierungen sehen zu können. Zudem sind insbesondere die aggressiven Karzinome, die gerade bei jungen Patientinnen auftauchen, häufig sehr glatt begrenzt. Auch diese fallen in der Tomosynthese, wenn alles dicht an dicht liegt, nicht auf.“

Auch wenn Frau Dr. Fallenberg glaubt, dass die Tomosynthese langfristig die konventionelle Mammographie ablösen wird, sieht sie die Methode nicht in Konkurrenz zur CESM. Die Bemühungen, die Tomosynthese als Goldstandard zu etablieren, bezögen sich in erster Linie auf das Brustkrebs-Screening. Frauen, die hier untersucht werden, sind zwischen 50 und 69 Jahren und damit in einem Alter, in dem die Brustdichte eher abnimmt und deshalb keine so große Rolle mehr spielt, so dass die Tomosynthese hier ihr größtes Potential entfalten kann.
„Bei vielen Patientinnen mit einer dichten Brust kommen wir allerdings auch schon mit dem Ultraschall sehr weit“, räumt die Expertin ein. „Grundsätzlich setzen wir die Kontrastmittel-Mammographie immer in Kombination mit der Sonographie ein.“ Spätestens, wenn es an die histologische Sicherung des Befunds geht, stellt der Second-Look-Ultraschall zurzeit noch die beste Möglichkeit dar, die Läsion vor der Gewebeentnahme zu lokalisieren. Röntgengesteuert gibt es bisher noch keine gerätetechnische Lösung, die eine stereotaktische Biopsie unter CEDM-Bildkontrolle ermöglicht, man kann sich nur an anatomischen Landmarken auf den „Low-Energy“-Bildern, die einer Mammographie entsprechen, orientieren. „Gemäß des ALARA-Prinzips, die Strahlendosis so niedrig wie möglich zu halten, sind wir sowieso dazu verpflichtet, der Ultraschall-gesteuerten Biopsie den Vortritt zu geben. Das gilt im Übrigen auch für die Tomosynthese, die einen leicht dazu verführen kann, den schnelleren und bequemeren Weg zu gehen. Außerdem muss man immer das Potential und die Limitationen der benutzen Methoden kennen und bei jedem Einsatz berücksichtigen.“
Profil:
PD Dr. Eva Maria Fallenberg ist als Oberärztin für die Mammadiagnostik an der Klinik für Radiologie der Charité Universitätsmedizin Berlin verantwortlich. Zudem ist sie Vorsitzende der AG Mammadiagnostik der Deutschen Röntgengesellschaft, des „European Diploma in Breast Imaging“ der ESR und des Subcommitee Breast des ECR 2020. Sie ist Mitglied der S3-Leitlinien-Kommission für das Mammakarzinom und DEGUM Stufe III Kursleiter für Mammasonographie. 2017 war sie Kongresspräsidentin der 37. Jahrestagung der Deutschen Gesellschaft für Senologie e. V und des jährlichen EUSOBI-Kongresses in Berlin. Zum 1. Januar 2019 übernimmt Frau Dr. Fallenberg die Leitung der Diagnostischen und Interventionellen Senologie an der LMU München.
Veranstaltungshinweis:
Raum Röntgen
Freitag, 28. September 2018, 15:00–15:20
Refresher Course – Mamma
Kontrastmittel-Mammographie – Technik und zukünftige Indikationsbereiche
Dr. Eva Maria Fallenberg (Berlin)
28.09.2018