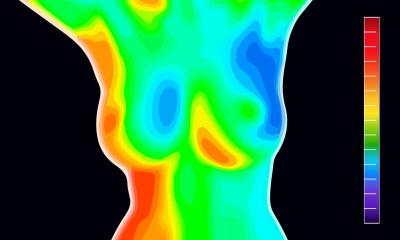
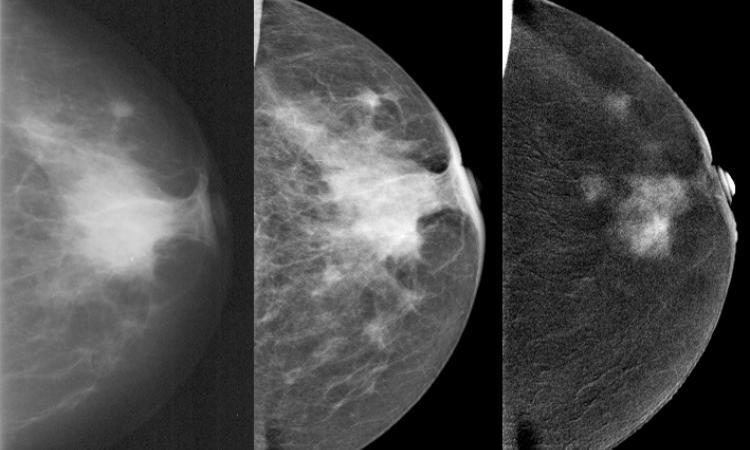
Artikel • Wer suchet, der findet
Über Sinn und Unsinn der MR-Diagnostik beim Mammakarzinom
Die MRT stellt die sensitivste Methode zur Detektion von Mammakarzinomen dar. Dennoch wird ihr Einsatz in den aktuellen Brustkrebs-Leitlinien für Europa, Deutschland und Österreich nur bei bestimmten Indikationen empfohlen: zur Früherkennung in Hochrisikosituationen, zur Differenzierung zwischen Narbe und Rezidiv nach brusterhaltender Therapie und bei der Suche nach einem unbekannten Primärtumor. So weit die Theorie.

In der Praxis werden die MR-Einsatzmöglichkeiten jedoch sehr viel kontroverser diskutiert. Prof. Ulrich Bick, Leiter des Bereichs Mammadiagnostik an der Charité in Berlin, referierte auf dem RöKo-Digitalkongress über Indikationen für die kontrastmittelgestützte Mamma-MRT.
Die Problematik beginne bereits bei der Identifikation der Risikopersonen, erklärt der Experte: "Das Hauptproblem ist die Bestimmung des persönlichen Erkrankungsrisikos. Es gibt gesunde Frauen, die ein Hochrisikogen tragen, etwa eine Mutation in den Genen BRCA1 oder BRCA2, bei denen eine intensivierte Früherkennung mit MRT die einzige sinnvolle Alternative zu prophylaktischen Operationen darstellt. Schwierig wird es bei denjenigen, die entweder moderate Risikogene haben oder bei denen der Genbefund negativ ist, aber eine familiäre Vorbelastung bekannt ist. Die Frage ist, wo setzt man den Schwellenwert für das individuelle Risiko, ab dem eine intensivierte Überwachung indiziert ist?"
Detektionsrate in Abhängigkeit von Risikokonstellation und Alter
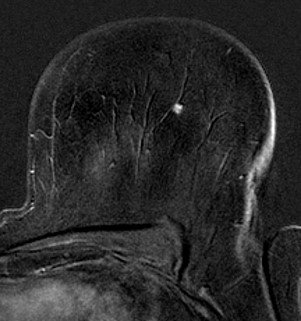
Inwiefern die Auswahl der Risikogruppe bei der Mamma-MRT eine Rolle spielt, zeigt eine 10-Jahres-Studie des Deutschen Konsortiums Familiärer Brust- und Eierstockkrebs. Hier lag der positive prädiktive Wert einer auffälligen Screening-MRT bei Hochrisikopatientinnen unter 40 Jahren und ohne Genmutation beispielsweise nur bei 2,8%. "Das heißt, Mammakarzinome in dieser Altersgruppe sind so selten, dass sich nur einer von 30 Befunden als bösartig herausstellt, bei allen anderen auffälligen MRT-Befunden handelt es sich um gutartige Veränderungen, die keiner Therapie bedürfen. Hier führt die MRT leider zu einer großen Zahl von falsch-positiven Befunden, welche die jungen Frauen, die kein Karzinom haben, maximal verunsichern können," sagt Ulrich Bick. Das zweite Problem einer Früherkennung mit MRT ist die Gefahr von Überdiagnosen bei älteren Frauen – sprich, die Entdeckung von langsam wachsenden, klinisch nicht relevanten Karzinomen. Denn mit ihrer hohen Empfindlichkeit entdeckt die MRT der Mamma nicht nur aggressive, sondern auch viele langsam wachsende, niedrig maligne Mammakarzinome. "Beim Brustkrebsscreening ist nämlich nicht die Modalität entscheidend dafür, welche Art Tumoren man findet, sondern die genetische Prädisposition der Patientin, die man screent." Das gelte auch für das triple-negative Karzinom, das besonders häufig bei BRCA1-Mutationsträgerinnen auftrete: "Diese Krebsart ist so aggressiv, dass, selbst wenn der Tumor früh im MRT entdeckt wird, häufig eine Chemotherapie erforderlich ist."
MRT im allgemeinen Brustkrebsscreening
Als Stand-alone-Lösung für das Brustkrebs-Früherkennungsprogramm in der Allgemeinbevölkerung sieht Prof. Bick die MRT nicht: "Um einen Nutzen daraus zu ziehen und besonders rasch wachsende Karzinome zu finden, müsste man das MR-Screening alle anderthaklb bis zwei Jahre durchführen. Das wäre in der Normalrisikosituation zu viel des Guten. Man legt im Auto auch keinen zweiten Sicherheitsgurt an." Allerdings kritisiert der Radiologe, dass die MRT zur Abklärung unklarer Befunde im Rahmen des Mammographie-Screenings nur eingeschränkt möglich ist: "Das wäre eine exzellente Indikation, um glasklar zu beantworten, ob es sich um ein Karzinom handelt oder nicht."
Ähnlich bewertet er auch die Situation zur MR-gesteuerten Biopsie, die bisher nicht in den Leistungskatalog der gesetzlichen Krankenversicherung mit aufgenommen wurde: "Wenn man im MRT etwas sieht, das man mit nichts anderem sehen kann, dann muss man auch zulassen, dass man es mit dem MRT biopsieren darf. Leider lehnt der MDK das Verfahren bisher als experimentell ab. Dabei ist klar: Sobald es eine EBM-Ziffer geben würde, würde das Verfahren auch durchgeführt werden."
MRT im präoperativen Setting
Besonders umstritten ist der Einsatz der MRT für das präoperative Staging. Größter Kritikpunkt an der Methode lautet, sie könne zu Überdiagnosen und damit zu Übertherapie führen. Ihre Wertigkeit wurde bereits in zahlreichen randomisierten Studien untersucht. Zuletzt wurden die Daten aus der internationalen MIPA-Studie präsentiert, die den Schluss nahelegen, dass die präoperative MRT das Patientenoutcome nicht verbessert. Nach Prof. Bicks Meinung sei jedoch weniger die MR-tomographische Diagnostik als die persönlichen Wünsche der Patientin und die Präferenzen des Operateurs ausschlaggebend für die chirurgische Vorgehensweise: "Der eine achtet mehr darauf, so viel Gewebe wie möglich zu erhalten und akzeptiert dabei, dass er gegebenenfalls noch einmal nachoperieren muss. Der andere reseziert großzügiger und muss dann natürlich auch weniger nachoperieren. Eine Studie, die diese Faktoren alle kontrolliert, ist praktisch nicht umsetzbar."
In den Leitlinien wird die Durchführung eines präoperativen Stagings mithilfe der MRT nur in Einzelfällen empfohlen und bevorzugt für das lobuläre Mammakarzinom vorgeschlagen. "Weitere Indikationen wären beispielsweise große Karzinome, wo es um die Frage geht, ob brusterhaltend operiert werden kann oder masektomiert werden muss", ergänzt Bick. "Oder auch bei jungen Patientinnen, bei denen häufig zusätzliche Risikoläsionen zu finden sind. Im Grunde ist es wie beim Screening: Wenn die Wahrscheinlichkeit hoch ist, ein Karzinom zu entdecken, macht die MRT Sinn."
Profil:
Prof. Dr. Ulrich Bick ist stellvertretender Direktor der Klinik für Radiologie an der Charité in Berlin. Die Charité führt eines der 22 deutschlandweiten Zentren Familiärer Brust- und Eierstockkrebs für das Bick arbeitet und forscht. Der Radiologe wurde 2006 mit dem Felix-Wachsmann-Preis der DRG ausgezeichnet. Seit 2013 ist er Vorstandsmitglied der Deutschen Gesellschaft für Senologie. Unter @mammoquiz stellt Bick auf Instagram interessante klinische Fälle aus der Brustbildgebung vor.
29.09.2020