Artikel • Kopf-an-Kopf-Rennen
Immer wieder gerne diskutiert – hat die CT oder die MRT die Nase vorn?
Hat die Computertomografie noch eine Bedeutung in der Leberdiagnostik? Diese provokante Frage ist der Titel des Vortrages, den Prof. Dr. Patrik Rogalla - Division of Abdominal and Cardiothoracic Imaging, Department of Medical Imaging, University of Toronto beim Deutschen Röntgenkongress halten wird.
Hintergrund ist die immer mal wieder debattierte Konkurrenz zwischen Computertomografie und Magnetresonanztomografie. MRT erfreut sich derzeit unter Radiologen größter Beliebtheit und bisweilen bekommt der Beobachter den Eindruck, MRT stünde kurz davor, die CT überhaupt zu verdrängen – so wie in der neurologischen Bildgebung, wo die MRT in vielen Bereichen tatsächlich die CT als diagnostisches Mittel der ersten Wahl abgelöst hat.
Dieses Bild rückt der in Kanada tätige deutsche Radiologe zurecht: „Die CT ist eine tragende, unverzichtbare Säule der Leberbildgebung. Kaum eine Leberläsion lässt sich nicht in der CT diagnostizieren“, stellt Rogalla klar. MRT hingegen biete zwar bei bestimmten Fragen klare Vorteile – so erhöhen spezifische Kontrastmittel eindeutig die Spezifität in der Diagnostik –, sei jedoch kein Allround-Instrument.
Die Computer Tomographie ist das Rückgrat einer jeden radiologischen Abteilung.
Patrik Rogalla
Drei Gründe sind es, die nach seiner Meinung dafür sprechen, warum CT in vielen Fällen MRT vorzuziehen sei: Erstens funktioniere in der interventionellen Radiologie CT als bildführendes Verfahren besser als MRT. Zweitens sei MRT teurer, dauere länger und erfordere mehr spezielles Wissen. „Das ist keine Infragestellung der Qualität der MRT, sondern die Frage, was angesichts der limitierten Ressourcen ökonomisch nötig und sinnvoll ist.“ Und drittens sei MRT nicht für alle onkologischen Stadienbestimmungen geeignet. Für die Feststellung des Ausbreitungsgrades eines bösartigen Tumors im gesamten Körper sei CT die bessere Lösung, unterstreicht Rogalla: „Zum Staging eines Lungenkarzinoms gehört die Untersuchung der Leber mit dazu. Würde man dazu MRT verwenden, dann müsste man dem Patienten eine zweite Untersuchung angedeihen lassen. Die kostet Geld und man braucht einen neuen Termin.“
Rogalla lässt keinen Zweifel daran, welcher Methode er in der klinischen Routine den Vorzug gibt: „Die CT ist das Rückgrat einer jeden radiologischen Abteilung. Man könnte eine radiologische Abteilung nicht nur auf MRT allein aufbauen, sehr wohl aber auf CT allein. Das wäre nicht ideal, aber technisch möglich“, sagt Rogalla, fügt aber sofort hinzu: „Das ist natürlich kein Argument gegen MRT.“ Habe man zum Beispiel eine dezidierte Fragestellung zu einer fokalen Entität in der Leber, sei die MRT die bevorzugte Methode. Außerdem solle die MRT selbstverständlich für die Fragestellungen eingesetzt werden, die anders nicht zu lösen sind. Und für eine Reihe von Fragestellungen sei MRT im Vergleich besser.
Was soll der Patient dagegen haben, von demjenigen befundet zu werden, der am meisten Erfahrung in dem Bereich hat?
Patrik Rogalla
„Das ist sogar eine lange Liste“, betont Rogalla: „Und sie wird noch länger werden. Ich bin optimistisch, dass wir mit der MRT in Zukunft viele Fragestellungen beantworten können, an die wir heute noch gar nicht gedacht haben. Aber zu sagen: Ich mache alles nur noch mit MRT, das geht meiner Meinung nach an der Realität vorbei.“ Da Rogalla in Nordamerika lebt, ist er Zeuge einer Entwicklung, die sich in Deutschland noch nicht in diesem Ausmaß niedergeschlagen hat: die zunehmende Spezialisierung der Radiologen. Die Abteilung für Abdominal-Radiologie zum Beispiel, in der er arbeitet, besteht aus 21 Personen. Wird an seiner Universitätsklinik eine Ganzkörper-Stadienbestimmung aufgrund eines Melanoms durchgeführt, so befundet er das Abdomen, ein Kollege von „Head and Neck“ Kopf und Hals, „Chest“ den Thorax bis zum Zwerchfell und die Beine übernimmt jemand von der Divison of Musculoskeletal Imaging. „Was soll der Patient dagegen haben, von demjenigen befundet zu werden, der am meisten Erfahrung in dem Bereich hat?“, fragt Rogalla.
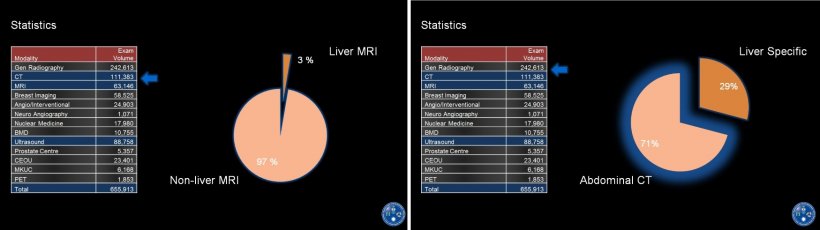
Dass die Entwicklung auch in Deutschland in diese Richtung geht, hält er für „dringend notwendig“. Diese Einschätzung hat nicht nur medizinische, sondern auch berufspolitische Gründe. Eine Spezialisierung der Radiologen nämlich könnte der Radiologie Vorteile bei den „turf battles“ verschaffen: „Die Radiologie ist außerordentlich attraktiv. Andere Disziplinen finden uns richtig sexy. Deswegen gibt es ein großes Interesse daran, mit uns zusammenzuarbeiten. Und irgendwann will einer mal gerne ein Häppchen davon abhaben“, beschreibt er die Versuche anderer Disziplinen, der Radiologie Verfahren und Patienten abspenstig zu machen. Die Radiologie befasse sich mit dem ganzen Körper, die anderen Fächer hingegen sind Organ- bzw. Region-bezogen. Rogalla: „Und deswegen muss die Antwort der Radiologie auf diese Herausforderung lauten: Wir brauchen organbezogene Spezialisten.“
Profil:
Prof. Dr. Patrik Rogalla hat erst nach einem abgeschlossen Musikstudium an der Berliner Hochschule der Künste den Weg des Mediziners eingeschlagen. 1985 begann der gebürtige Berliner das Studium der Humanmedizin an der Freien Universität. Die Facharztausbildung absolvierte er in Berlin und der University of California in San Francisco. Auf die Habilitation in Diagnostischer Radiologie erfolgte 2008 die Berufung zum Professor durch die Berliner Charité und im Jahr 2009 die zum Ordinarius der Radiologie an der University of Toronto, Kanada. Seit Juli 2010 leitet Rogalla dort die Abteilung Abdominal Imaging. Der Träger des Felix-Wachsmann Preises ist einem breiteren Publikum jenseits der Radiologie auch als Pianist in Konzerten in Rundfunk und Fernsehen bekannt.
11.05.2012