Artikel • Prostatabiopsie
Fusion von MRT und Ultraschall verbessert Detektionsrate
Bisher wurde die Ultraschallbiopsie zum Nachweis oder Ausschluss eines Prostatakarzinoms von Unsicherheit begleitet. Viele Tumoren ließen sich nur unzureichend oder gar nicht durch die sonographische Bildgebung darstellen und die Gewebeentnahme erfolgte mehr oder weniger im Blindflug.
Interview: Daniela Zimmermann
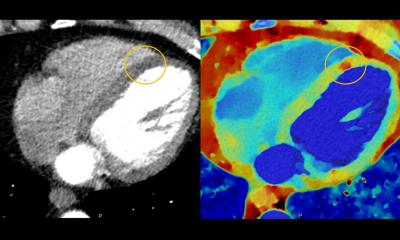
Seit Kurzem steht aber eine neue Technologie zur Verfügung, die eine gezielte Biopsie mittels Ultraschallsystemen beim Lokalbefund des Prostatakarzinoms ermöglicht; dabei verschmelzen MRT-Schnittbilder und Echtzeit-Ultraschall zu einer Einheit und der Untersucher kann erstmals die suspekte Region präzise erkennen.
Die MRT hat durch die technischen Weiterentwicklungen der letzten Jahre eine sehr hohe Detektionsrate zur Früherkennung beim Prostatakrebs erreicht. Mithilfe verschiedenster Protokolle, die unterschiedliche Parameter wie das Perfusion-, Diffusions- oder Kontrastmittelverhalten abfragen, lassen sich umfassende diagnostische Informationen sammeln. Eine Biopsie im Kernspintomographen gestaltet sich jedoch extrem zeitintensiv und aufwändig. So ist der Patient in der Röhre nur schwer zugänglich und das Magnetfeld macht die Verwendung spezieller Punktionsnadeln erforderlich. Der Ultraschall hingegen ist schnell und einfach verfügbar, eine sichere Erkennung von Prostatakarzinomen ist aufgrund der verschiedenartigen Echomuster jedoch praktisch insbesondere bei kleinen Läsionen nicht immer möglich. Der technische Trick der Fusionsbiopsie besteht darin, die Stärken beider Bildgebungsmodalitäten zusammenzuführen. Dazu werden im Vorfeld angefertigte MRT-Bilder mit dem Ultraschallbild in Echtzeit fusioniert.

Die Bildfusion an sich ist nicht neu, sondern hat sich bereits auf anderen Anwendungsgebieten bewährt. Seit zehn Jahren kommt sie bei Untersuchungen des Abdomens zum Einsatz, um Leber, Niere und Gefäße zuverlässig darstellen und Pathologien besser abgrenzen zu können. Genauso lange wie es das Kombinationsverfahren gibt, pflegt man bereits am Klinikum der Universität München eine sehr enge Beziehung zwischen radiologischer und urologischer Abteilung. „Uns war schon früh klar, dass beide Seiten von einer Zusammenarbeit profitieren würden“, sagt Prof. Dr. Dirk-André Clevert vom Institut für Klinische Radiologie, der das interdisziplinäre Ultraschallzentrum vor Ort leitet. „Die Urologen haben die Patienten, wir haben die radiologischen Systeme. Gemeinsam können wir sowohl patientenbezogen als auch wissenschaftlich eine bessere Diagnostik und Therapie anbieten.“

Und sein Kollege PD Dr. Boris Schlenker von der Urologischen Klinik und Poliklinik, der mit der Koordination des Interdisziplinären Prostatazentrums Münchens betraut ist, ergänzt: „Wir kennen hier keine Berührungsängste, weil wir es in einer großen Universitätsklinik gewohnt sind, interdisziplinär zusammenzuarbeiten.“ Mittlerweile sind die beiden Fachärzte ein eingespieltes Duo, welches das kombinierte Verfahren aus MRT und Ultraschall gemeinsam im OP durchführt. Während der Radiologe Clevert ganz damit beschäftigt ist, das Beste aus den Bildern herauszuholen und den optimalen Biopsieweg darzustellen, kann sich der Urologe Schlenker voll und ganz darauf konzentrieren, die Biopsienadel ans Ziel zu führen.
Dass es etwas länger gedauert hat, bis sich die Fusionstechnik vom Abdomen auf die Prostata übertragen ließ, hat physikalische und technische Gründe. Erst die Entwicklung eines speziellen Schallkopfsensors und einer geeigneten Software machte die Überführung des Prinzips auf den transrektalen Ultraschall (TRUS) möglich. Clevert erklärt, wie das Verfahren in der Praxis funktioniert: „Zunächst werden die suspekten Bereiche in den MRT-Datensätzen markiert und in das Ultraschallgerät eingespeist. Bei der Ultraschalluntersuchung werden die Bilder aus beiden Modalitäten dann überlagert. Sobald die Aufnahmen synchronisiert und registriert sind, kann man mit dem Ultraschallkopf durch die MRT-Bilder scrollen wie mit einer Computermaus durch eine Animationssequenz. Die MRT-Marker erscheinen dann virtuell auf den TRUS-Bildern.“
Dabei arbeiten die Münchner Klinikärzte mit einem Philips-Gerät, das vor allem durch Schnelligkeit punktet, wie Dr. Schlenker berichtet: „Die meisten anderen Systeme basieren darauf, dass man dem Gerät erst einmal einen Volumendatensatz beibringt. Das heißt, man muss im MRT die Prostata auf zehn bis zwölf unterschiedlichen Schichten umfahren und das gleiche noch einmal im Ultraschalldatensatz wiederholen. Die Vorbereitung der Datensätze nimmt dadurch relativ viel Zeit in Anspruch. Mit dem neuen System erfolgt die Fusion Ebenen-basiert. Anstatt die Prostata auf vielen Bildern zu umkreisen, braucht es für die Bildfusion jetzt nur noch einen Klick.“ Dirk Clevert kann dies nur bestätigen: „Die Anzahl der Knöpfe, die gedrückt werden müssen, um ans Ziel zu kommen, wurden bei dem Gerät auf ein Minimum reduziert. Mittlerweile dauert eine fusionierte Prostatabiopsie bei uns nur noch zwischen fünf und zehn Minuten.“
Zurzeit sieht die S3-Leitlinie zum Prostatakarzinom eine MRT-Bildgebung nur bei Patienten vor, die bereits eine oder mehrere negative Biopsien hatten, bei denen aber weiterhin der Verdacht auf ein Prostatakarzinom besteht. In der Primärdiagnostik ist randomisierte Stanzbiopsie Standard, die allerdings als umstritten gilt. Hierbei werden Gewebeproben zwar nach einem bestimmten Schema entnommen, das möglichst viele Areale in der Prostata abdecken soll, aber die Stanzen werden nach dem Zufallsprinzip durchgeführt und sind deshalb nur bedingt repräsentativ. Besonders kleinere Tumoren im Anfangsstadium können so übersehen werden. Mit dieser Ungewissheit wollen sich viele – inzwischen gut informierte - Patienten nicht zufrieden geben.
Dieser Trend ist auch bei Dr. Schlenker und Prof. Clevert angekommen. Immer häufiger kommen Patienten mit den eigenen MRT-Bildern in die Klinik, die sie bei der Prostatabiopsie verwendet wissen wollen. In die aktuellen Leitlinien hat die Fusionstechnik zwar noch keinen Eingang gefunden, doch das Interesse und auch die Evidenzlage zu dem neuartigen Verfahren nehmen zu. So belegen eine Vielzahl an Studien, die in den letzten zwei Jahren publiziert worden sind, den Nutzen der kombinierten Bildgebung beim Prostatakarzinom. Darunter beispielsweise eine Untersuchung, welche die gezielte Fusionsbiopsie mit der systematischen 12-fach Biopsie verglichen hat [Siddiqui MM, Rais-Bahrami S, Truong H et al (2013); Eur Urol 64:713–719]. Von 582 Studienteilnehmern hatten 320 eine Stanzbiopsie ohne Karzinomnachweis erhalten, trotz eines erhöhten PSA-Werts von 9,9 ng/ml. Nachdem sie zusätzlich einer Fusionsbiopsie unterzogen worden waren, konnte bei 81 Patienten ein Karzinom mit einem erhöhten Gleason-Score nachgewiesen werden, was sich entscheidend auf die Behandlungsstrategie auswirken kann.
Die beiden Fachärzte aus München glauben deshalb, dass es nur eine Frage der Zeit ist, bis sich die Fusionstechnik weiter durchsetzt. Für sie ist sie bereits Realität.
Profile:
Der Priv.-Doz. Dr. Dirk-André Clevert begann seine berufliche Laufbahn am MRT-Diagnostik-Institut Westend in Berlin und in der Abteilung Innere Medizin am Waldkrankenhaus Gransee. Danach war er drei Jahre lang Assistenzarzt in der Radiologischen Abteilung des Klinikums Passau. 2003 siedelte der waschechte Berliner nach München um. Von der ersten Stunde an betreute er das im August 2004 gegründete Interdisziplinäre Ultraschall- Zentrum am Klinikum der Universität München-Großhadern, an dem die Ultraschallaktivitäten des Hauses zusammenlaufen.
Priv.-Doz. Dr. Boris Schlenker ist Urologe und seit 2013 Oberarzt an der Urologischen Klinik und Poliklinik des Klinikums der Universität München, Campus Großhadern. Er koordiniert das Interdisziplinäre Prostatazentrum München und ist Fellow des European Committee of Sexual Medicine (FECSM), Mitglied des deutschen Board of Urology und Fellow des European Board of Urology (FEBU).
03.05.2016