Eine Typberatung für Nierentumoren
Wie Nierenkrebs entsteht, konnte bisher nicht eindeutig geklärt werden. Fest steht, dass bösartige Nierenneubildungen häufig schon früh entdeckt werden – meistens als Zufallsbefund während einer Ultraschalluntersuchung. Was aber tun, wenn man solche inzidentellen Nierentumoren findet?

Für welche Therapie sich der Urologe entscheidet, hängt maßgeblich von der Schnittbilddiagnostik ab. Wie der Radiologe hier zum etwas anderen Typberater wird, erklärt Prof. Dr. Ullrich Müller-Lisse, Oberarzt am Institut für Klinische Radiologie des Klinikums der Universität München.
Je besser man Nierenläsionen zu verstehen lernt, umso seltener muss eine ganze Niere entfernt werden, so der Fachmann: „Die aktuelle Datenlage legt nahe, solide Nierentumoren, die kleiner als 4 Zentimeter sind, entweder nierenerhaltend oder unter Umständen nicht zu entfernen. Das hängt von verschiedenen Faktoren wie der Aggressivität des Tumors und dem Allgemeinzustand des Patienten ab – und nicht zuletzt von den Erwartungen des Patienten selbst.“
Wenn man sich gegen eine Operation entscheidet, ist eine regelmäßige, engmaschige Nachuntersuchung mithilfe der Bildgebung auf jeden Fall erforderlich, denn: „Die Forschungsdaten sind so neu, dass man noch nicht in der Lage ist, anhand der Bilder zu entscheiden, ob ein Tumor ohne Gefahr belassen werden kann oder nicht.“
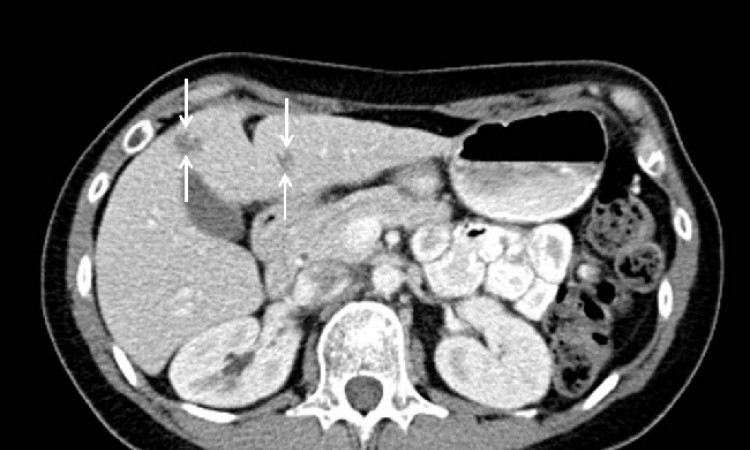
Grundsätzlich lässt sich zwischen vier Gewebetypen differenzieren. Das klarzellige Nierenzellkarzinom tritt am häufigsten und am aggressivsten auf. Dahinter folgt das papilläre Karzinom. Extrem selten ist das chromophobe Karzinom und beim Onkozytom scheiden sich die Geister, ob es sich überhaupt um eine eigenständige Tumorart oder um ein besonders gut differenziertes Klarzellkarzinom handelt.
Aber wie erkennt man überhaupt, mit welchem Typ man es zu tun hat? „Das normale Nierengewebe und die verschiedenen Nierentumoren verhalten sich bei Kontrastmittelgabe auf unterschiedliche Weise. Im Allgemeinen teilen wir die Passage des Kontrastmittels durch die Niere in mehrere Phasen: nativ, arteriell, kortikomedullär, nephrographisch bis hin zur Ausscheidungsphase.“ Charakteristisch für das Klarzellkarzinom sind eine besonders starke Kontrastierung in der kortikomedullären Phase und eine sehr schnelle Abgabe des Kontrastmittels in der nephrographischen Phase.
Dagegen zeigen die papillären Karzinome ihre stärkste Anreicherung in der nephrographischen Phase, meist mit einem vergleichsweise geringen Peak. Zurzeit heiß debattiert werden die Folgen durch eine Unterscheidung des papillären Nierenzellkarzinoms in einen ungefährlicheren Typ 1 und einen aggressiveren Typ 2. Das kann unterschiedliche therapeutische Handlungsspielräume zulassen, berichtet der Radiologe: „Die fokal umschriebenen papillären Karzinome Typ 1/Typ 2 metastasieren in weniger als 5 bis 10 Prozent der Fälle, die infiltrativ wachsenden Typ-2-Tumoren zu 75 Prozent. Man würde einen fokal wachsenden Typ-1-Tumor also möglicherweise belassen und beobachten. Einen Typ-2-Tumor, insbesondere wenn er infiltrativ wächst, dagegen reseziert man eher. Die Erkenntnisse hierzu sind jedoch so neu, dass es noch keine standardisierte Vorgehensweise gibt.“
Darüber hinaus wachsen Klarzellkarzinome häufig in die ableitenden Venen der Niere bis hin zum rechten Herzvorhof ein. Ob die Venen also sichtbar teilbefallen oder frei sind, ist für die Therapieentscheidung und das Überleben des Patienten ebenfalls von essenzieller Bedeutung.
Und noch eine weitere Bildinformation ist für die operative Planung relevant, ergänzt der Münchner Oberarzt: „Es ist mittlerweile bekannt, dass Tumoren, die sich auf das Nierensinusfett ausdehnen, eine insgesamt schlechtere Prognose aufweisen, weil sie sich häufig schon in die Lymph- und Blutwege ausgebreitet haben. Diese Fragestellung sollte deshalb vor der Entscheidung zu einer fokalen Therapie geklärt werden.“ Zwar ist der Aspekt der Nierensinusfettinfiltration noch nicht in der aktuellen TNM-Klassifikation der UICC berücksichtigt, Prof. Müller-Lisse geht jedoch davon aus, dass das in der nächsten Novellierung der Fall sein wird.
Im Profil
Prof. Dr. Ullrich Müller-Lisse, M.B.A., promovierte 1994 in München und ließ sich am Universitätsklinikum zum Facharzt für Radiologie ausbilden. Zwei Jahre lang forschte Müller-Lisse in der Sektion „Abdominal Imaging“ an der Universität von Kalifornien, San Francisco, bevor er 1999 an die LMU zurückkehrte. Seit 2002 arbeitet Müller-Lisse als Oberarzt am Institut für Klinische Radiologie. Seine wissenschaftlichen Schwerpunkte liegen im Bereich MRT- und CT-Bildgebung des Urogenitaltrakts, der Lunge und des Kopf-Hals-Bereichs.
29.05.2014