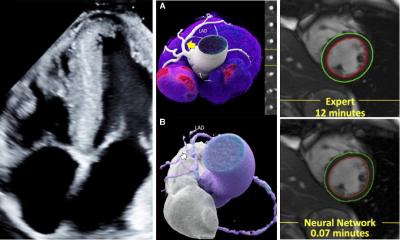
Wenn eins plus eins mehr als zwei ergibt
Vor zwei Jahren haben sich die deutschen Fachgesellschaften der Radiologen, Kardiologen und Kinderkardiologen auf eine Konsensusempfehlung zum Einsatz der Herzbildgebung mit Computer- (CT) und Magnetresonanztomographie (MRT) geeinigt.

Diese vergleichende Bewertung bei über 100 Indikationen hat zu einer Entspannung im Verhältnis zwischen Kardiologen und Radiologen geführt. „RöKo Heute“ hat sich bei Prof. Dr. Jochen Müller- Ehmsen, kardiologischer Chefarzt der Asklepios Klinik Altona, und seinem radiologischen Kollegen, Prof. Dr. Roman Fischbach, erkundigt, wie gut die Zusammenarbeit beider Fachdisziplinen im Alltag tatsächlich läuft.
RöKo Heute: Die Fachgesellschaften haben sich geeinigt, aber sind die Turf Battles damit wirklich zu Ende?
Müller-Ehmsen: Grundsätzlich gibt es dort, wo Dinge von zwei verschiedenen Standpunkten aus betrachtet werden, immer ein gewisses Spannungsfeld und Reibungspunkte. Doch bildet die Konsensusempfehlung eine gute Basis, mit der jetzt weitergearbeitet werden kann, selbst wenn während der Arbeit im Alltag noch einiges erneut definiert und besprochen werden muss.
Wo könnten sich denn Reibungen andeuten?
Fischbach: Wir haben mit der CT der Koronararterien ein gutes diagnostisches Verfahren und stehen kurz davor, CT-Bilder zur Planung interventioneller Eingriffe zu verwenden. Das könnte durchaus zu der Diskussion führen, ob nicht Diagnostik und Therapie aus einer Hand angeboten werden müssten. Auch bei der MRT gibt es Entwicklungen mit Diskussionsbedarf – wie auch im großen Feld der interventionellen Verfahren. Kardiologen und Radiologen arbeiten mit Katheter und das Gebiet der Interventionen im Körper ist praktisch unbegrenzt. An den Schnittstellen wird es deshalb Bedarf geben, diese auch zu definieren.
RöKo Heute: Da bietet sich doch eine engere Zusammenarbeit zwischen beiden Disziplinen geradezu an. Was sind die Voraussetzungen für eine gute Zusammenarbeit?
Fischbach: Respekt und Anerkennung des Gegenübers, ein Agieren auf Augenhöhe und ein gemeinsames Interesse sind ganz wesentliche Voraussetzungen einer erfolgreichen Zusammenarbeit. Für die Abläufe im Krankenhaus ist es prinzipiell gut, wenn berufspolitische oder fachabteilungsbezogene Dinge zurückgestellt werden und das Krankenhaus als einheitliches Behandlungszentrum auftritt. Dann ergibt eins plus eins immer mehr als zwei.
Müller-Ehmsen: Man muss sich aufeinander einlassen und die Expertise des anderen anerkennen. Organisatorisch muss man klare Absprachen treffen, wie die Abläufe zu gestalten sind. Das fängt damit an, durch welches Portal die Patienten kommen, und reicht bis zum Zugang zur Auswertungssoftware. Ein sehr breites Feld an Schnittstellen und Zuständigkeiten, die man miteinander absprechen muss, damit es nicht drunter und drüber geht.
Fischbach: Es muss einen geben, der die Verantwortung trägt. Für die Großgeräte ist das ganz klar der Radiologe, wobei ich zwischen Zugangsrecht und Geräteverantwortung unterscheiden möchte. Es bedarf klarer Behandlungspfade, auf die man sich gemeinsam verständigt hat. Wir können keine Blaupause anbieten, aber auf diese Art läuft es bei uns in Altona sehr gut.
Was lernen Sie in der täglichen Arbeit voneinander?
Fischbach: Ein Kardiologe, der sich jahrelang mit Koronararterien und Herzerkrankungen beschäftigt hat, ist sehr schnell in der Lage, sich in die Bilder einzusehen. Wobei wir naturgemäß den schnelleren Blick für das Gesamtbild, Nebenbefunde und technische Aspekte haben. Was der Radiologe beim Kardiologen abgucken kann, ist das zielgerichtete Abarbeiten einer Fragestellung und der klinische Pragmatismus.
Müller-Ehmsen: Wir sind in der Tat eindeutig klinisch orientiert und Synergien mit den Radiologen entstehen dann, wenn wir beispielsweise nur auf die Stenose schauen, der Radiologe aber feststellt, dass es sich dabei nicht nur um Kalk, sondern auch um weiche, eventuell instabile Plaques handelt. Radiologen sind uns im technischen Verständnis für die Untersuchung voraus, aus ihrer Detailtreue in der Analyse beziehen wir zusätzliche Informationen. Das Beispiel „weiche Plaques“: Eine mit der CT festgestellte, 50-prozentige Koronarstenose schätzt der Kardiologe nicht als hochgradig ein. Die Kombination aus weichen Plaques (radiologisch) und Angina Pectoris (kardiologisch) dagegen deutet auf ein klinisches Problem. Da ergänzen sich beide Seiten exzellent.
Die Kardiologie sieht sich dem Vorwurf ausgesetzt, ihre Verfahren seien zu wenig dosisoptimiert. Hat die Radiologie mit der Low-Dose-CT nicht einen entscheidenden Vorteil für die Erstdiagnostik?
Fischbach: Ganz so ist es leider noch nicht. In der Tat können wir beim richtigen Patienten eine Koronar-CT mit 1 Millisievert machen, das ist strahlungsärmer als der diagnostische Herzkatheter. Aber diese Geräte sind noch nicht in der Breite verfügbar und nicht jeder Patient ist für diese Untersuchung geeignet.
Müller-Ehmsen: Es ist ein exzellentes Verfahren, wenn das Vorliegen einer interventionsbedürftigen Stenose unwahrscheinlich ist. Es macht aber keinen Sinn, einen Patienten mit EKG-Veränderung und typischer Symptomatik, bei der wir sicher sind, dass Interventionen nötig sein werden, erst zur CT zu schicken – egal bei welcher Dosis –, wenn er am besten jetzt und gleich auf den Tisch muss. Dass die Gesamtzahlen für den Herzkatheter in den vergangenen Jahren stabil geblieben sind, liegt an sinkenden diagnostischen und steigenden interventionellen Herzkathetern. Die Vorauswahl der Patienten hat sich verbessert, die Menschen leben länger, überleben ihren Herzinfarkt viel häufiger und erhalten in der Folge weitere interventionelle Eingriffe.
In der Klinik mag die Abrechnung keine so große Rolle spielen, im ambulanten Bereich schon. Wie können hier beide Seiten zufrieden sein?
Fischbach: Bislang fehlt in der Tat ein vernünftiges Vergütungsmodell, unsere gemeinsame Leistung abzurechnen. Bei uns im Krankenhaus ist das unproblematisch. Schwierig wird es aber, wenn einer oder beide ein persönliches Liquidationsrecht haben, dann folgen Diskussionen, die in der ambulanten GKV-Welt noch prekärer sind, weil es für die meisten CT- und MRT-Untersuchungen des Herzens keine Abrechnungsmöglichkeit gibt. Ich denke, wir brauchen letztlich Zentren, in denen Patienten gemeinsam diagnostiziert, therapiert und abgerechnet werden.
Müller-Ehmsen: Wir müssen ein Kooperationsmodell finden, das alle Partner zufriedenstellt. Denn die Patienten merken genau, ob sie von Experten bestmöglich behandelt werden oder ob auf ihrem Rücken Grabenkämpfe ausgetragen werden. Eine gute Zusammenarbeit hat Strahlkraft, die für alle Beteiligten von Nutzen ist.
Veranstaltung
Raum Hounsfield
Mi., 28.05.2014,
08:00 - 08:45 Uhr
Pathophysiologie
Fischbach, R.; Hamburg
Session: Grundkurse Herz – kardiale CT (Q1-Level)
23.05.2014