Myokardszintigraphie: State of the Art und Perspektive
Das New England Journal of Medicine veröffentlichte im April 2007 mit der COURAGE-Studie (Clinical Outcomes Utilizing Revascularization and Aggressive Drug Evaluation) eine Arbeit, die den Blick auf die KHK-Behandlung verändert hat (NEJM 2007;356:1503ff). In dieser zweiarmigen Studie wurden jeweils knapp 1.150 Patienten mit bekannter KHK und Ischämiehinweisen randomisiert mit einer optimalen Medikation oder zusätzlich mit einer Angioplastie behandelt.
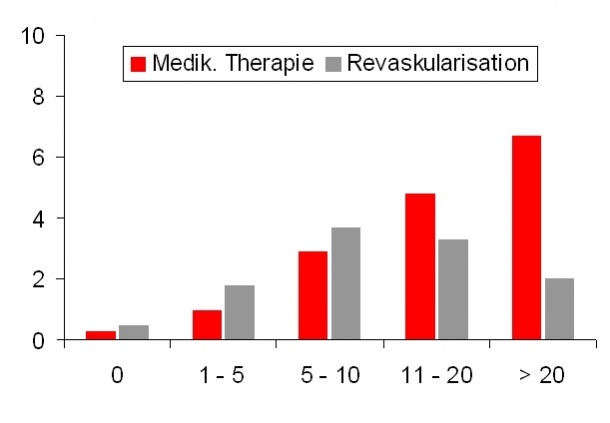
(modifiziert nach Hachamovitch R. Circulation 2003;107:2900-2906)

Sein Arbeits- und Forschungsschwerpunkt ist die nuklearkardiologische Diagnostik.
Die Nachbeoachtungsphase erstreckte sich über 7 Jahre. Die beiden Patientengruppen unterschieden sich in diesem Zeitraum im Überleben und der Infarkthäufigkeit nicht. Auch wenn die Ergebnisse aus diesem fein selektierten Patientenkollektiv (von 35.539 avisierten Patienten wurden nur 2.287 eingeschlossen) nicht 1:1 auf den klinischen Alltag übertragbar sind, lehren sie dennoch, dass die Indikation für eine Intervention sehr differenziert zu stellen ist. Eine später durchgeführte Analyse der myokardszintigraphisch untersuchten Patienten, differenzierte das Ergebnis und zeigte erwartungsgemäß, dass die Ischämielast durch einen interventionellen Eingriff am deutlichsten gesenkt werden konnte und entsprechend auch die Häufigkeit kardialer Ereignisse.
Damit stellt sich neben der klinischen Symptomatik wiederum die Frage nach einem validen und validierten Entscheidungskriterium für eine Intervention bzw. für eine alleinige medikamentöse Therapie. Die Myokardszintigraphie bietet sich an dieser Stelle geradezu an. Bei Untersuchungen von über 10.000 Patienten konnte herausgearbeitet werden, dass bei einer Ischämielast über 10 bis 12 % die Revaskularisation einen höheren Benefit, d. h. eine geringere Mortalität aufweist als eine alleinige medikamentöse Behandlung (Abb.1).
Die Ermittlung der Ischämielast basiert auf der semiquantitativen Auswertung der Belastungs- und der Ruhe-Myokardszintigraphie. Hierfür wird das Myokard in 17 Segmente (alternativ auch 20 Segmente) unterteilt, das Ausmaß der Perfusionsstörung in jedem Segment mit 0 (= normal) bis 4 (= höchstgradig vermindert) bewertet, die Summe über alle Segmente gebildet und als Summed Stress Score (SSS) bzw. Summed Rest Score (SRS) bezeichnet. Die Differenz aus beiden, der Summed Difference Score, entspricht der Ischämielast. Dieser einfach zu ermittelnde Parameter etabliert sich zunehmend als Entscheidungsmarke.
Die Vorteile eines solchen nicht-invasiven Ansatzes liegen nicht nur seitens der Gesundsheitsökonomie auf der Hand.
Ein weiterer Meilenstein der nicht-invasiven Diagnostik liegt in der morphologischen Bildgebung der Koronarien. Hochauflösende CTs liefern exzellente Einblicke in das Koronarsystem. Neben Stenosen lassen sich Plaques in ihrer Beschaffenheit charakterisieren und somit der morphologische Status des Koronarsystems umfassend beschreiben. Unter dem Motto „Morphology meets Function“ und umgekehrt lässt sich mit der CT ein Blick auf das erkrankte Koronarsystem und mit der Myokardszintigraphie als SPECT oder PET der Blick auf die Zielstruktur, das Myokard richten. Die Kombination beider Verfahren (SPECT-CT oder PET-CT) liefert für die Kardiologie neue und schonende präinterventionelle Algorithmen, mit denen nicht-invasiv bereits im Vorfeld mittels Bildfusion das Zielgefäß bzw. die Zielläsion identifiziert werden kann (Abb. 2).
Im diesem Umfeld gewinnt auch die kardiale PET-CT an Bedeutung. Die zunehmende Zahl von PET-CT-Installationen für die Onkologie machen das Verfahren inzwischen flächendeckend verfügbar. In naher Zukunft wird mit Rubidium-82-Generatorsystemen ein Perfusionsmarker verfügbar sein, der – da von einer Zyklotronlogistik unabhängig - direkt und jederzeit vor Ort einsetzbar ist.
Natürlich stellt sich die Frage: Warum denn überhaupt noch PET? Reicht die konventionelle Myokard-SPECT nicht? Die speziellen Eigenschaften der PET-Technologie erweitern den diagnostischen Horizont, da nicht-invasiv der Blutfluss im Myokard auf Segmentebene quantitativ gemessen werden kann. Diese Eigenschaft ist in der nicht-invasiven Bildgebung bisher einmalig und insbesondere für die Frühformen der KHK mit endothelialer Dysfunktion und für die terminalen Stadien (Mehrgefäßerkrankung, Kardiomyopathien) von Bedeutung. Die weitere Verbreitung der kardialen PET-CT wird in diesem Kontext auch das kardiale Indikationsfeld weiter öffnen.
30.10.2010