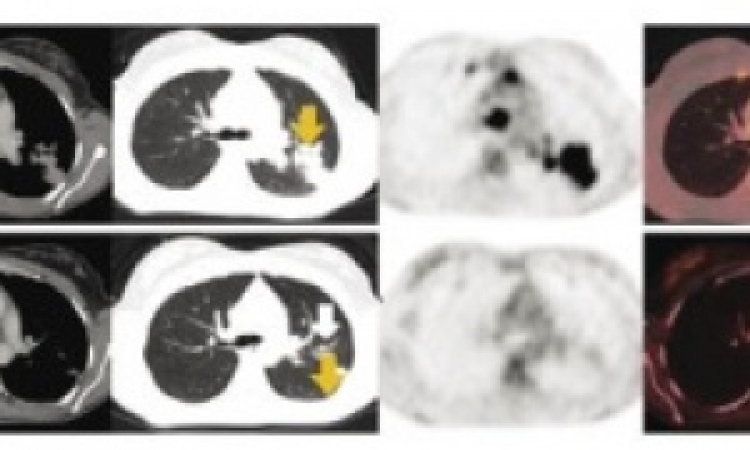
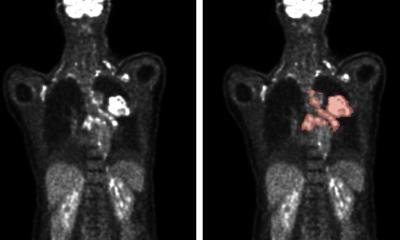
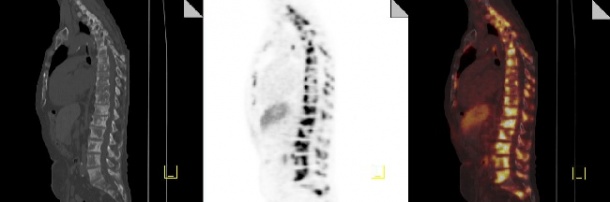
PET/CT – spezifische Radiopharmaka für Diagnostik und Therapie
Der Siegeszug der PET/CT ist unbestritten. Aufgrund der minimalen Konzentrationen im pico- bis nanomolaren Bereich kann die Toxizität der verwendeten Radiopharmaka ausgeschlossen werden.

Neu entwickelte Radiopharmaka mit hoher Spezifität ermöglichen eine sehr genaue molekulare Charakterisierung des jeweiligen Tumors. Nicht nur die Pharmaindustrie, sondern auch universitäre Forschungseinrichtungen widmen sich in zunehmendem Maß der Herstellung dieser hochpotenten Substanzen. So auch an der Ludwig-Maximilians-Universität München, die seit August 2013 über eine eigene Produktionsstätte verfügt. Prof. Dr. Peter Alexander Bartenstein, Direktor der Klinik und Poliklinik für Nuklearmedizin und Universitätsprofessor an der Ludwig-Maximilians-Universität erläutert medizinische und gesundheitspolitische Aspekte dieser Entwicklung. „Für unseren klinischen Bedarf stellen wir inzwischen ein Drittel der Substanzen selbst her“, so Bartenstein zur hohen Relevanz der in Eigenregie hergestellten Tracer, „die so entwickelten Radiopharmaka ermöglichen eine spezifische, auf den jeweiligen Tumor zugeschnittene Diagnostik.“
Doppelter Nutzen
Bei neuroendokrinen Tumoren kommt die Substanz DOTATATE zum Einsatz. Sie bindet spezifisch an die Somatostatin-Rezeptoren, die bei diesen Tumoren sehr ausgeprägt sind, und identifiziert auf diese Weise den Tumor. Und nicht nur das: Eine Kombination des Radiopharmakons mit radioaktiven Beta-Strahlern wie Lu-177 oder Y-90, die intravenös verabreicht werden und sich im Körper verteilen, erlaubt in einem zweiten Schritt die gezielte Bestrahlung und damit Behandlung des Tumors. Dieses Vorgehen sei bereits klinische Routine, so Bartenstein. Bei circa 85 Prozent der anderweitig austherapierten Fälle trete zumindest eine Stabilisierung auf. Allerdings stellen die neuroendokrinen Tumoren mit einer Inzidenz von 2,5 pro 100.000 Personen eine eher seltene Tumorart dar.
Beim Prostatakarzinom noch problematisch
„Gelingt der Transfer dieses Prinzips, also die Kopplung von Diagnostik und Therapie, auch bei häufigen Tumorarten, wie zum Beispiel dem Prostatakrebs, stellt das einen großen medizinischen Erfolg mit hohem Nutzen für viele betroffene Patienten dar“, ist sich Bartenstein sicher. Zurzeit steht bei Prostatakrebs ein in Heidelberg entwickeltes Diagnostikum zur Verfügung, das sich spezifisch an das prostataspezifische Membran-Antigen (PSMA) bindet. Wenn das Radiopharmakon im Lymphknoten ein Signal auslöst, handelt es sich unweigerlich um Metastasen eines Prostatakarzinoms. Denn PSMA wird nur in Prostatazellen hoch exprimiert. „So weit, so gut. Aber das dazugehörige Therapeutikum muss noch optimiert werden“, erläutert Bartenstein. Ein Problem stellt dabei die hohe Strahlenbelastung der Niere dar. Hier ist weitere Forschungsarbeit erforderlich.
Targeted Therapy
Der Vorteil der spezifischen Radiopharmaka liegt auf der Hand: Die hohe Spezifität der Diagnostik erlaubt eine zielgerichtete und auf den Patienten zugeschnittene Therapie. Beim Prostatakrebs heißt das konkret: Die Diagnostik geht über die bloße Feststellung des vergrößerten Lymphknotens weit hinaus. Aufgrund der spezifischen Bindung zwischen Antigen und Radiopharmakon werden die Prostatazellen selbst identifiziert. Je nach Situation des Patienten wird auf Basis dieser Information die Operation eingeleitet oder der individuelle Bestrahlungsplan erstellt.
Noch kein flächendeckendes Angebot
Aufgrund der immensen Zulassungskosten konzentriert sich die forschende Pharmaindustrie vor allem auf Indikationen, die sehr häufig und damit rentabel sind – ein typisches Beispiel dafür ist Morbus Alzheimer. Ein Gegenbeispiel sind die genannten neuroendokrinen Tumoren, deren Epidemiologie eine Investition der Pharmaindustrie sehr unwahrscheinlich macht. „Wir schließen diese Forschungslücke, indem wir auch Substanzen für seltene Erkrankungsentitäten entwickeln. Die Sicherheitsstandards, nach denen wir arbeiten, sind aber natürlich identisch mit denen der Pharmafirmen“, erklärt Bartenstein. Nicht jede Klinik kann sich allerdings adäquate Produktionsstätten leisten und da die entwickelten Substanzen nicht verkauft werden können, sieht der Nuklearmediziner die Gefahr einer Zweiklassenmedizin. „Patienten, die in der Peripherie leben, also jenseits der großen Klinikstandorte, profitieren seltener von den medizinischen Errungenschaften.“ Denn trotz aller Patientenmobilität zeigt die Realität, je weiter der Patient vom medizinischen Leistungsangebot entfernt ist, desto geringer ist die Wahrscheinlichkeit, dass er die Möglichkeiten auch tatsächlich wahrnehmen kann. „Hier ist die Politik gefordert, denn die Problematik ist nicht zuletzt auch aufgrund des verschärften Arzneimittelgesetzes entstanden“, schließt Bartenstein.
IM PROFIL
Der Nuklearmediziner Prof. Dr. Peter Alexander Bartenstein ist seit 2006 Direktor der Klinik und Poliklinik für Nuklearmedizin und Universitätsprofessor an der Ludwig-Maximilians-Universität München. Nach seinem Studium und der Ausbildung zum Facharzt für Nuklearmedizin an der Universität Münster bekam er von der Deutschen Forschungsgemeinschaft (DFG) ein Research Fellowship in der PET-Gruppe am Hammersmith Hospital in London. Von 1994 bis 1999 leitete er als Oberarzt an der TU München die gesamte In-vivo-Diagnostik der Klinik und die neurologische Arbeitsgruppe am PET-Zentrum. Von dort wechselte er an die Johannes-Gutenberg-Universität Mainz und übernahm die Leitung der dortigen Nuklearmedizin. Prof. Bartenstein war Vorstandsmitglied der Deutschen Gesellschaft für Nuklearmedizin (DGN) und ist im Lenkungsausschuss des Biotech-Clusters „m4 – eine neue Dimension der Medikamentenentwicklung“ des Bundesministeriums für Bildung und Forschung (BMBF).
24.01.2014