MR-PET – Das richtige System zur richtigen Zeit
Wer an die Zukunft der Bildgebung denkt, der denkt unweigerlich an das MR-PET. Die Faszinationskraft der neuartigen Hybrid-Technologie ist groß, vereint sie doch das Beste aus drei Bildwelten: Anatomie, Funktion und Stoffwechsel. Besonders große Hoffnungen weckt die Weiterentwicklung funktioneller Verfahren in der Onkologie. Wie groß der Nutzen dieser potenzierten Bildinformationen in der klinischen Praxis jedoch wirklich sein wird, das muss sich noch zeigen.
Das Institut für Klinische Radiologie und Nuklearmedizin des Universitätsklinikum Mannheim unter der Leitung von Prof. Dr. Stefan Schönberg beschäftigt sich seit langem mit dem synergistischen Einsatz von morphologischer und funktioneller Bildgebung für die bildgestützte Therapie. Prof. Schönberg ist sich jetzt schon sicher, dass die simultane Bildakquisition aus MR und PET von durchschlagender Bedeutung für die Tumorcharakterisierung und das Therapiemonitoring sein wird.
Prof. Schönberg, braucht die Medizin, speziell die Onkologie, ein MR-PET?
Ja. Aber nicht bloß aus dem Grund, weil es so aufregend ist, zwei Technologien in einem Hybridgerät zu kombinieren, sondern weil moderne Therapiekonzepte bei Tumoren auf synergetische Verfahren angewiesen sind, um quasi die gesamte Diagnose- und Behandlungskette abdecken zu können – von der Tumorstadieneinteilung über bildgestützte Therapieverfahren und die Response-Evaluation bis hin zur Rezidiverkennung sowie Abschätzung der Prognose. Das MR-PET ist ein zentrales diagnostisches Instrument, das alle Fragen zum Metabolismus, zur Morphologie und Funktion beantworten kann. Vielleicht wird es in Zukunft andere integrative Systeme geben, die eine stadiengerechte personalisierte Medizin ermöglichen werden, z.B. eine kontrastmittelgestützte Ultrahochfeld-MRT, aber momentan ist nun einmal die MR-PET-Technologie das Kombinationsgerät der Stunde. Es trifft den Nerv der Zeit und es gibt keine umfassenden Alternativen.
Was zeichnet das MR-PET gegenüber dem PET-CT aus?
Abgesehen von der geringeren Strahlenexposition fügt man mithilfe der Verschmelzung von MR und PET zwei entscheidende Workflow-Komponenten hinzu, einerseits die erhöhte Effizienz durch zwei simultan und synergetisch arbeitende Bildmodalitäten und andererseits den Zugang zu neuen methodischen Konzepten. So gut das PET-CT bei der metabolischen Darstellung auch ist, so hervorragend ist das MRT eben bei der erweiterten strukturellen wie auch funktionellen Darstellung von Informationen. Hier kommen Aspekte wie beispielsweise die Tumorheterogenität ins Spiel. So lässt sich etwa bei der bildgestützten Strahlentherapie die Tumorausdehnung durch MR-PET präzise bestimmen. Dabei werden sowohl metabolisch aktive Areale als auch eine Ultrastrukturauflösung sowie funktionelle Verfahren wie Messung der Blut- und Gewebedichte miteinander kombiniert.
Für welche onkologischen Fragestellungen ist das MR-PET besonders geeignet?
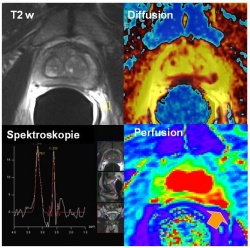
Beim Staging und der Therapieplanung des Prostatakarzinoms ist der multiparametrische Einsatz der MRT – also Diffusion, Perfusion, Spektroskopie – das genaueste Verfahren, um eine Tumorausbreitung in der Prostata zu detektieren und abzugrenzen (Abb. 1). Andererseits ist die Cholin-PET-CT ein hervorragendes Verfahren bei der Rezidiverkennung von Lymphknotenmetastasen, um ab einem PSA-Wert größer 3ng/ml selbst kleinste Herde zu erkennen. Diese Daten fließen heute schon alle in die bildgestützte Strahlentherapie routinemäßig mit ein (Abb. 2). Ein Gerät wie das MR-PET, das diese Untersuchungen vereint, könnte von großem Nutzen sein. Dasselbe gilt für das Rektumkarzinom.
Hier ist es ebenfalls klar, dass der mit der hochauflösenden MRT dargestellte Tumorabstand zur mesorektalen Faszie in hohem Maße prädiktiv für die Rezidivhäufigkeit und somit für das Patientenoutcome ist, während das PET einen klaren Vorteil bei der Metastasierungsausbreitung und somit dem therapeutischen Management sowie der Erkennung von Rezidiven aufweist. Beim Mammakarzinom hängt das therapeutische Vorgehen wesentlich davon ab, ob eine Patientin nicht metastasiert, axillär lymphogen metastasiert oder systematisch metastasiert ist. Basierend auf diesem Drei-Säulen-Modell ist eine Kombination aus MRT für die Brust und PET für die Lymphknoten und Fernmetastasen ein hochintegratives Konzept. Was die Tumorheterogenität angeht, konnte bei den Hirntumoren nachgewiesen werden, dass die Ausbreitungsareale, die wir in der MRT sehen, häufig andere sind als die im PET. Mit dem MR-PET können wir möglicherweise die Differenzierung des aktiven Tumoranteils durch die Synergie von Metabolismus und Ultrastruktur sehr viel sicherer darstellen und auf diese Weise die operative und strahlentherapeutische Behandlung ebenfalls weiter verbessern.
Kann dieser Mehrwert die hohen Kosten einer MR-PET-Technologie rechtfertigen?
Wenn ein bildgebendes Verfahren in der Lage ist, durch eine verbesserte Ausbreitungs- und Charakterisierungsdiagnostik Patienten einer individuelleren und damit auch effizienteren Therapie zuzuführen und unnötige Kosten durch falsche oder toxische Therapien zu vermeiden, erscheint der Kostenteil der Großgeräte-Technologie tatsächlich zweitrangig. Wenn man bedenkt, wie die Krankenversorgung sich durch personalisierte Therapien immer weiter verbessert, dann erkennt man erst, welche gigantische Rolle die moderne Bildgebung wirklich in der modernen Medizin spielt. Gerade die neuen, molekularbiologisch basierten Therapien, z.B. mit Antikörper oder Tyrosinkinaseinhibitoren, erfordern aufgrund der hohen Kosten eine frühe Erkennung bzw. idealerweise Vorhersage des Therapieansprechens. Wir sind sehr gespannt darauf, wie die ersten MR-PET Installationen, z.B. in der Nuklearmedizinischen Klinik und Poliklinik der Technischen Universität München, diese Konzepte weiter voranbringen.
In anderen Worten, Ihr Vortrag in Garmisch ist ein Plädoyer für den MR-PET?
Eher ein Plädoyer für den Radiologen oder Nuklearmediziner als Case Manager. Wir machen eben nicht nur Bilder, sondern wir steuern auch den gesamten Behandlungs- und Erkrankungsprozess wesentlich mit. Das heißt, wir müssen uns in diesem Prozess auch verstärkt einbringen, um Staging, Planung, Response und Prognose aktiv mitzugestalten. Dabei sind integrative Modelle, die Verfahren wie die MR-PET weiter unterstützen können, von entscheidender Bedeutung.
Prof. Schönberg, vielen Dank für das Gespräch!
Im Profil
Prof. Dr. Stefan Schönberg begann seinen beruflichen Werdegang in Heidelberg: Hier studierte er Humanmedizin an der Ruprecht-Karls-Universität und ließ sich danach am Deutschen Krebsforschungszentrum (DKFZ) zum Radiologen weiterbilden. 2001 wechselte er an das Institut für Klinische Radiologie an der Ludwig-Maximilians-Universität München, wo er zunächst als Oberarzt und Leiter der Magnetresonanztomographie und später als geschäftsführender Oberarzt tätig war. Seit 2007 ist Schönberg Direktor des Instituts für Klinische Radiologie und Nuklearmedizin am Universitätsklinikum Mannheim, an dem MRT- und PET-CT-Systeme der modernsten Bauart installiert sind. Schönberg ist Preisträger des Hermann-Holthusen-Rings 2006 der Deutschen Röntgengesellschaft für seine wissenschaftlichen Arbeiten in nationalen und internationalen Publikationen. Fokus seiner Veröffentlichungen sind vor allem die Vaskuläre und Abdominelle Bildgebung, Funktionelle Magnetresonanztomographie, Hochfeldmagnetresonanztomographie und Onkologische Bildgebung.
18.01.2011





