Bildquelle: Adobe Stock/PRASERT
News • Schlaganfall
Endovaskuläre Therapie bei großen Hirngefäßverschlüssen wirkt auch nach über 6 Stunden
Bei einem ischämischen Schlaganfall gilt ein Zeitfenster von 4,5 Stunden für die rekanalisierende Therapie mittels Lyse. Betroffene können unter Umständen von einer endovaskulären (mechanischen) Therapie über dieses Zeitfenster hinaus profitieren.
Eine Studie zeigte dies nun für ein Zeitfenster von 6 bis 24 Stunden bei großen Gefäßverschlüssen im vorderen Hirnkreislauf, wenn als Kriterium für die Therapieentscheidung in der CT-Angiografie in der betroffenen Hirnregion ein Kollateralblutfluss vorhanden war. Die Ergebnisse sind besonders relevant bei unbekanntem Symptombeginn (z.B. Schlaganfällen im Schlaf).
Bei ischämischen Schlaganfällen gilt der Grundsatz „Time is Brain“, d.h. je schneller die Therapie einsetzt, desto besser sind die Erfolgsaussichten, dass es nicht zu bleibenden Behinderungen kommt. Das in der Regel genannte Zeitfenster von 4,5 Stunden ab Symptombeginn ist kurz; bei nächtlichen Schlaganfällen sind Zeitangaben meist gar nicht möglich. Kriterien, wann eine rekanalisierende Therapie (mittels medikamentöser Thrombolyse oder Katheter-gestützter endovaskulärer Therapie) auch in späteren Zeitfenstern sinnvoll ist, werden seit einigen Jahren in Studien untersucht. So gilt inzwischen die endovaskuläre Behandlung von Verschlüssen großer Gefäße des vorderen Kreislaufs der Gehirndurchblutung innerhalb eines 6-Stunden-Fensters als wirksam und sicher.
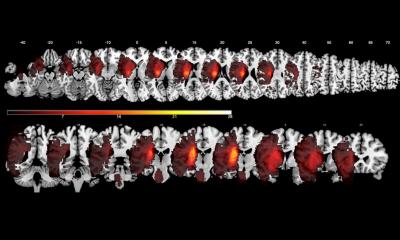
Post-Hoc-Analysen bisheriger Schlaganfall-Studien, wie z.B. von „MR CLEAN“, ergaben deutliche Hinweise, dass von der Therapie in späten Zeitfenstern besonders die Menschen profitieren, bei denen in der von dem Gefäßverschluss betroffenen Hirnregion eine Restdurchblutung durch sog. Kollateralgefäße vorhanden war. Es gab jedoch bisher keine prospektiven, randomisierten, kontrollierten Studien, die den „Kollateralblutfluss in der CT-Angiographie“ a priori als Auswahlkriterium für die endovaskuläre Therapie im späten Zeitfenster überprüft haben. Mit diesem Ziel wurde daher an 18 Schlaganfallzentren in den Niederlanden die Phase-3-Studie „MR CLEAN-LATE“ [1] durchgeführt. Eingeschlossen wurden Betroffene mit ischämischem Schlaganfall, genauer mit großen Gefäßverschlüssen im vorderen Kreislauf, die erst 6 bis 24 Stunden nach Symptombeginn (oder „last seen well“ bei Ereignissen im Schlaf) in die Klinik kamen und ein neurologisches Defizit mit einem NIHSS-Score ≥2 aufwiesen. Auf der Grundlage des Vorhandenseins eines Kollateralflusses in der Angio-CT (CTA) wurden über 500 geeignete Teilnehmende ausgewählt, randomisiert in zwei gleichgroße Gruppen eingeteilt, und Erfolg und Sicherheit der endovaskulären Therapie (n=268; zusätzlich zur bestmöglichen Standardtherapie) mit der alleinigen „best medical care“ (n=267; Kontrollgruppe) verglichen. Das mediane Alter lag in beiden Gruppen bei 74 Jahren (IQR 64-80); 58% in der Interventionsgruppe und 46% in der Kontrollgruppe waren Frauen. Das primäre Outcome, der Score auf der modifizierten Rankin-Skala (mRS) nach 90 Tagen, konnte bei 255 Teilnehmenden der Interventionsgruppe bzw. 247 Kontrollen ausgewertet werden.
Ergebnisse der Studie
Im Ergebnis war der mediane mRS-Score nach 90 Tagen in der Interventionsgruppe besser als in der Kontrollgruppe (3 [IQR 2-5] versus 4 [IQR 2-6] von 5), und es gab insgesamt eine Verschiebung hin zu besseren mRS-Werten (adj. OR insgesamt 1,67). So hatten beispielsweise fast fünfmal so viele Personen der Interventions- als in der Kontrollgruppe einen mRS = 0, d.h. keine bleibenden Symptome (9% versus 2%). Die Gesamtmortalität nach 90 Tagen war mit 24% (62/255) in der Interventionsgruppe und 30% (74/247) in der Kontrollgruppe nicht signifikant unterschiedlich (adj. OR 0,72). Symptomatische intrakranielle Blutungen waren in der Interventionsgruppe häufiger als in der Kontrollgruppe (7% versus 2%; adj. OR 4,59).
Die Autoren halten nach diesen Ergebnissen den Nachweis eines Kollateralkreislaufes bei Großgefäßverschluss für ein geeignetes Auswahlkriterium für eine endovaskuläre Therapie bei Schlaganfall-Patientinnen und Patienten, die erst 6 bis 24 Stunden nach Symptombeginn in der Klinik eintreffen.
Mit diesem neuen Kriterium können in Zukunft Betroffene einer Thombektomie zugeführt werden, die bisher nicht mehr für diese Therapieform in Betracht kamen.
Prof. Dr. Peter Berlit
„Mit diesem neuen Kriterium können in Zukunft Betroffene einer Thombektomie zugeführt werden, die bisher nicht mehr für diese Therapieform in Betracht kamen. Sie haben nun die Chance, den Schlaganfall ohne größere bleibende Schäden und Behinderungen zu überstehen“, kommentiert Prof. Dr. Peter Berlit, Generalsekretär der DGN. Der Experte verweist darauf, dass mit der in Deutschland durchgeführten Wake-Up-Studie bereits das Zeitfenster für die medikamentöse Thrombolyse anhand von MRT-Kriterien ausgeweitet werden konnte. „Wir verfügen über wirksame Rekanalisationsverfahren, bei denen aber der Faktor Zeit eine ganz entscheidende Rolle spielt. Da Schlaganfälle nicht selten im Schlaf auftreten, ist die Ermittlung des Zeitfensters oft eine kaum lösbare Herausforderung. Diese Studie, die neben klinischen Kriterien die Kollateralversorgung im Angio-CT der betroffenen Hirnregion als Entscheidungsgrundlage der endovaskulären Therapie berücksichtigt, liefert einen wesentlichen Beitrag zur individuellen Indikationsstellung. Hinzu kommt, dass die CTA viel breiter verfügbar ist als die kernspintomografische Perfusionsmessung.“
Quelle: Deutsche Gesellschaft für Neurologie e.V. (DGN)
28.04.2023