Blick in die Black Box
Sprechen Sie Schädelbasis? Sich mit der komplexen Anatomie im Schädelinneren vertraut zu machen, ist in etwa so wie eine Fremdsprache zu lernen.
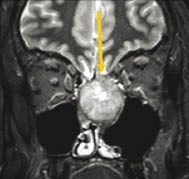
Ist das Grundvokabular aber erst einmal in Fleisch und Blut übergegangen, dann ist die Schädelbasis ein besonders reizvolles und auch lohnenswertes Betätigungsfeld, findet Prof. Dr. Erich Hofmann, Direktor der Klinik für Diagnostische und Interventionelle Neuroradiologie am 2006 gegründeten interdisziplinären Schädelbasiszentrum des Klinikums Fulda. Denn nur mithilfe der bildgebenden Verfahren lässt sich von außen ein Blick in das Innere des Schädelraums werfen.
Dadurch werden dem Neuroradiologen bei der Diagnostik der Schädelbasistumoren gleich mehrere wichtige Aufgaben zu teil. Zunächst die Diagnosestellung per se. Denn mit klinischen Tests lassen sich zwar indirekte Symptome wie Nervenausfälle nachweisen, aber keine konkreten Ursachen. „Das bedeutet, dass der Neuroradiologe hier eine große Verantwortung trägt“, betont Prof. Hofmann. „Denn wenn er etwas übersieht, dann sieht es später auch kein anderer mehr.“ Hinzu kommt, dass Schädelbasistumoren sehr vielgestaltig sind und dazu noch recht selten auftreten. Das macht die Diagnostik außerhalb eines spezialisierten Zentrums schwierig. Aber auch der radiologische Profi braucht zuverlässige klinische Angaben, um auf die richtige Fährte zu kommen. Am häufigsten vertreten ist das Akustikneurinom (AKN), ein gutartiger Tumor des Hörnervs. Aber auch das AKN ist noch so selten, dass die Inzidenzrate in Deutschland bei 1:60.000 liegt.
Bestätigt sich die Verdachtsdiagnose auf einen Schädelbasistumor, lautet die zweite Aufgabe des Radiologen die Beschreibung der Tumorausdehnung. Auch das sei nicht so leicht, erklärt der Experte. Denn um mit dem Operateur auf einer Wellenlänge zu kommunizieren, muss der Radiologe dessen Fachchinesisch sprechen. Was bedeutet, dass sich der Radiologie mit der komplexen Anatomie der Schädelbasis und der umliegenden Strukturen auskennen muss. „Erschwerend kommt dann noch hinzu, dass wir nicht alles plastisch vor uns sehen wie etwa der Chirurg. Wir betrachten einzelne Schnittbilder, die wir mithilfe unseres räumlichen Vorstellungsvermögens dann erst wieder zusammensetzen müssen“, ergänzt Prof. Hofmann. Der Experte hat aber auch eine gute Nachricht: „Man muss die anatomischen Grundkenntnisse nur einmal pauken und das war‘s. Die Anatomie der Schädelbasis bleibt immer die gleiche. Das ist sozusagen eine Investition fürs Leben und es macht vor allem Spaß, weil die Schädelbasis sich hervorragend darstellen lässt und damit ein so dankbares Objekt für neuroradiologische Diagnostik ist.“
Weil gerade an der Schädelbasis sowohl knöcherne Strukturen, als auch Weichgewebe vorhanden sind, kommen bei der Bilddiagnostik sowohl CT als auch MRT zum Einsatz. Wichtig bei beiden Modalitäten ist eine hohe räumliche Auflösung. „Häufig werden die Potentiale der modernen CT-Scanner im Hochkontrastbereich jedoch nicht voll ausgeschöpft“, bedauert der Professor. „Viele Anwender könnten noch schärfere Bilder generieren, wenn sie andere Algorithmen für die Knochendarstellung auswählen würden.“
Bei der MR-Bildgebung sieht Hofmann ein ganz anders geartetes Problem. Die vorhandene Luft in den Nasennebenhöhlen und im Schläfenbein bereitet den MR-Geräten mit hohen Feldstärken ein Problem. Luft kann man im MRT kaum von kompaktem Knochen unterscheiden. Gerade auf die Nasennebenhöhlen komme es jedoch häufig an, erklärt er: „Eine Struktur, die beispielsweise im CT homogen grau aussieht, weist im Kernspin eine Binnenstruktur auf. Dadurch lässt sich erkennen, ob es sich bei der Läsion um einen Tumor handelt oder etwa um verschattete Nebenhöhlen, aus denen der Schleim nicht ablaufen kann. Bei einer Belüftungsstörung ist es die Aufgabe des Kernspins, den Schleimverhalt vom ursächlichen Tumor zu unterscheiden. Selten gibt es auch einmal Entzündungen, die Tumoren in der Bildgebung eins zu eins imitieren.“ Deshalb kann eine Artdiagnose letztendlich nur durch eine histologische Abklärung gestellt werden.
Im Profil:
Prof. Dr. Erich Hofmann wurde 1953 in Riedenburg/Altmühl geboren und studierte Medizin in Erlangen. Er leitet seit 13 Jahren die Klinik für Diagnostische und Interventionelle Neuroradiologie am Klinikum Fulda. Vor sieben Jahren haben sich hier mehrere Kliniken und Institute zu einem Schädelbasiszentrum zusammengeschlossen. Hofmann habilitierte an der Julius-Maximilians-Universität Würzburg und wurde 2001 zum außerplanmäßigen Professor ernannt. Er war von 2008-2011 Präsident des Berufsverbandes Deutscher Neuroradiologen (BDNR) und wurde 2007 für seine langjährigen Fortbildungsaktivitäten mit dem Wachsmann-Preis der Deutschen Röntgengesellschaft ausgezeichnet. 2010 war er Kongresspräsident von NeuroRAD, der größten neuroradiologischen Fachtagung Europas, auf der die Schädelbasis ein Hauptthema war.
17.10.2013





