Artikel • Zerebrale Tumoren
Bildgebung in der Neuroonkologie
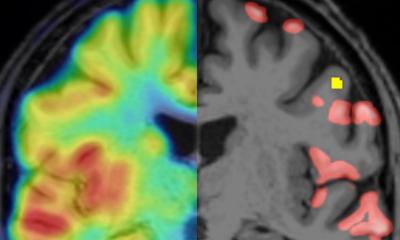
Die kernspintomographische und nuklearmedizinische Bildgebung zerebraler Tumoren hat in den letzten Jahren einen erheblichen technischen und medizinischen Fortschritt durchlaufen.
Bericht: Brigitte Dinkloh

Im Bereich der Magnetresonanztomographie ist es zu einer zunehmenden Standardisierung und Formalisierung diagnostischer Kriterien gekommen. Dank einer engen Zusammenarbeit zwischen den diagnostischen und den behandelnden Disziplinen konnte die MRT-Diagnostik zunehmend systematisiert und klare Empfehlungen und Diagnoserichtlinien ausgesprochen werden.
„In den Empfehlungen der Neuroonkologischen Arbeitsgemeinschaft (NOA) wird die MRT als Goldstandard hervorgehoben und es gibt klare Handlungsanweisungen, in welchen Intervallen, bei welchen Tumorarten und mit welchen Protokollen eine Magnetresonanztomographie durchgeführt werden soll. Die aktuelle neuroradiologische Bewertung glialer Hirntumore erfolgt nach den RANO-Kriterien (Radiology Assessment for Neuro-Oncology). Sie sind für High Grade Gliome etabliert und sollten standardmäßig angewendet werden. Für Low Grade Gliome und für Gehirnmetastasen werden sie derzeit weiterentwickelt“, erklärt Prof. Dr. Mirko Pham, Direktor des Instituts für Diagnostische und Interventionelle Neuroradiologie am Universitätsklinikum Würzburg.
Die zunehmende Standardisierung sowohl bei der MRT-Untersuchung, aber auch im Hinblick auf die diagnostischen Kriterien, ermöglicht ein einfacheres, standardisiertes Response-Assessment und deswegen auch Entscheidungen der Therapie und Therapieumstellung. Vor allem ist es leichter, das Ansprechen von Tumoren auf die verschiedenen Therapiemöglichkeiten wie Chirurgie, Chemotherapie, Bestrahlung zu beurteilen.
Dynamische Therapieentwicklungen
Tumore reagieren spezifisch eben nicht nur auf konventionelle Therapien, sondern auch auf neuere immuntherapeutische Strategien
Mirko Pham
Die diagnostischen Entwicklungen gehen parallel einher mit dynamischen Veränderungen therapeutischer Ansätze, auch für die besonders aggressiven, schwer behandelbaren Tumorarten wie das Glioblastom. Die Einführung neuer Therapiearten für Hirntumore, wie verschiedene Formen der Immuntherapie (antitumorale T-Zell-Stimulation oder Immun-Checkpoint-Inhibitoren), können zu radiologisch paradoxen Reaktionen des Tumorgewebes führen, die noch nicht eingeordnet werden können und zurzeit Gegenstand intensiver Beobachtungen sind. „Wir erwarten, dass es hier spezifische radiologische Phänotypen gibt. Tumore reagieren spezifisch eben nicht nur auf konventionelle Therapien, sondern auch auf neuere immuntherapeutische Strategien. Diese Reaktionen sollen nach den iRANO-Kriterien (immunotherapy Radiology Assessement for Neuro-Oncology) systematisch beobachtbar und interpretierbar werden.“, schildert der Neuroradiologe.
Andere, bereits länger bekannte, spezifische Reaktionen von Hirntumoren auf therapeutische Interventionen sind die Pseudoprogression oder die Pseudoresponse. Seit einigen Jahren ist bekannt, dass eine Strahlentherapie auch in Kombination mit einer Chemotherapie zunächst dazu führen kann, dass der Hirntumor im MRT-Bild als vermeintlich größer wahrgenommen wird. In Wirklichkeit gibt es aber kein Tumorwachstum, sondern nur das therapieassoziierte Phänomen einer Pseudoprogression, die als Frühform einer radiogenen Gewebereaktion verstanden wird und vom echten Progress, wie auch von einer echten späten Strahlennekrose, abgegrenzt werden sollte. Ebenso gibt es das gegensätzliche Verhalten, die sogenannte Pseudoresponse. Bei der Gabe des Gefäßinhibitors Bevacizumab, einem Antikörper gegen den vaskulären Wachstumsfaktor VEGF, sieht man unter der Therapie, dass die Kontrastmittelaufnahme im Tumor abnimmt, obwohl die soliden Tumoranteile erkennbar progredient sein können.
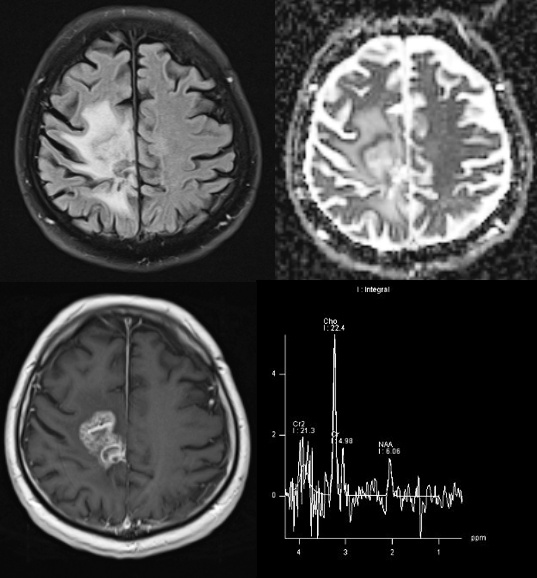
MR-Spektroskopie
Neben den diagnostischen Bewertungskriterien RANO und iRANO, die weitgehend auf konventionellen radiologisch-neuroradiologischen MRT-Parametern beruhen, gibt es darüber hinaus vielfältige und vielversprechende technologische Weiterentwicklungen, um die zelluläre und onkometabolische Spezifität zu erhöhen. Die MR-Spektroskopie (MRS) weckt berechtigterweise große Hoffnungen, hierbei eine besondere Rolle einzunehmen. So konnte mit der MRS in klinisch verfügbaren Untersuchungsprotokollen gezeigt werden, dass das 2-Hydroxyglutarat als spezifischer Metabolit der Onkogenese und Malignisierung bei diffusen Gliomen wie z.B. den Astrozytomen und höhergradigen Astrozyten oder Glioblastomen in hoher Konzentration im individuellen Patienten nachweisbar ist. Dieser überzeugende diagnostische Kontrast ermöglicht es, den IDH1-Mutationsstatus nicht-invasiv über diesen Onkometaboliten vorherzusagen.
„Die MRT könnte sich als sehr sensitiver und auch spezifischer, nichtinvasiver bildgebender Surrogatparameter zur Beurteilung des genetischen- bzw. Mutationsstatus erweisen. Es ist beeindruckend, dass man mit einer MRS tatsächlich onkologisch relevante Metaboliten nicht-invasiv messen kann und dass diese Messungen in einer routinemäßig stattfindenden klinischen Untersuchung möglich erscheinen“, so Pham abschließend.
Profil:
Prof. Dr. Mirko Pham leitet seit Oktober 2016 das Institut für Diagnostische und Interventionelle Neuroradiologie am Universitätsklinikum Würzburg. Als Experte für Gefäßerkrankungen des Gehirns und Hirntumorerkrankungen ergänzt er das Leistungsspektrum des Klinikums um neue Diagnostik- und Behandlungsmöglichkeiten.Zuvor war Prof. Pham drei Jahre lang geschäftsführender Oberarzt der Abteilung für Neuroradiologie des Universitätsklinikums Heidelberg. Der gebürtige Stuttgarter wurde unter anderem mit dem renommierten W.C. Röntgen Preis der Deutschen Röntgengesellschaft ausgezeichnet.
Veranstaltungshinweis:
Raum: Hörsaal 2
Samstag, 30. September 2017, 10:30 – 10:30
Symposium 7
Neuro I – ZNS TU
Vorsitz: Mirko Pham (Würzburg), Claus Zimmer (München)
30.09.2017