Die Zeit für HIFU ist überreif
Das Verfahren der MR-gesteuerten Entfernung von Uterus-Myomen mittels hochfokussiertem Ultraschall ist zwar nicht neu, fristete in den vergangen Jahren jedoch eher ein Schattendasein in der klinischen Routine. „Aufgrund der technischen Weiterentwicklungen und der guten Resultate bin ich jedoch davon überzeugt, dass sich die Methode nun endlich etablieren wird“, so Prof. Dr. Jörg Barkhausen, Direktor der Klinik für Radiologie und Nuklearmedizin am Universitätsklinikum Schleswig-Holstein. Voraussetzung dafür ist allerdings, dass sich noch mehr Radiologen die klinische Relevanz der Uterus-Myom-Behandlung bewusst machen.
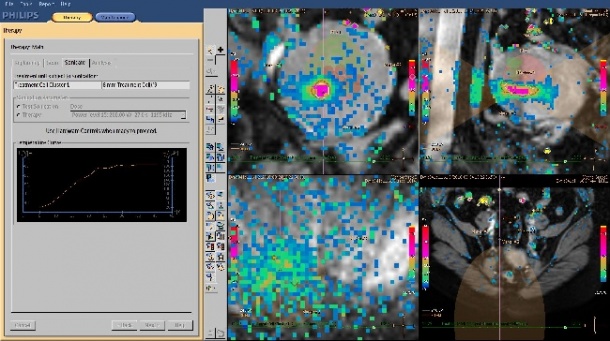
„Immerhin 25 Prozent der Frauen über 30 Jahren leiden unter den gutartigen Tumoren, davon haben etwa ein Drittel starke Beschwerden, die eine Therapie erfordern. Wir sprechen also von einer enorm hohen Anzahl an Patientinnen – das ist vielen Radiologen gar nicht bewusst“, so Barkhausen, der seit 2009 die High Intensity Focused Ultrasound (HIFU) Methode einsetzt. Zwar existiert die Technologie bereits seit sieben Jahren, bis Anfang 2010 gab es jedoch nur sehr wenige Zentren, die dieses nicht-invasive Verfahren anboten. „Seit 2009 ist nun mit Philips ein weiterer Hersteller mit einem MR-System mit integrierter HIFU-Plattform auf den Markt gekommen, was der Verbreitung des Verfahrens gut tat. Gleichzeitig gab es rasante technologische Weiterentwicklungen, die dazu führten, dass wir heute schneller und effektiver therapieren können“, berichtet der Radiologe.
Ein entscheidender Punkt war dabei die Verbesserung der Planungstools sowie die Vereinfachung der Sicherheitskontrolle, durch Echtzeit-Temperaturmessungen zur Therapiesteuerung. Darüber hinaus ermöglichen die neuen Technologien die Behandlung eines größeren Areals. Barkhausen: „Konnten früher nur Zellen mit einem Durchmesser von 8 mm und einer Länge von 20 mm in Angriff genommen werden, so ist es heute möglich ein Areal mit einem Durchmesser von 16 mm und 40 mm Länge zu „beschießen“. Das heißt, wir können pro Zeiteinheit etwa das vierfache Volumen abladieren.“
Die Behandlungszeit von etwa drei Stunden kann dadurch aber nur teilweise reduziert werden, an dieser Schraube lässt sich laut Barkhausen jedoch durch Routine drehen. Denn „viel Zeit erfordert die richtige Positionierung der Patientin und mit wachsender Erfahrung geht dieser Vorgang einfach schneller.“
Gute Akzeptanz bei den Patientinnen – schlechte bei den Krankenkassen
Trotz der relativ langen Behandlungsdauer genießt die Methode bei den Patientinnen eine sehr hohe Akzeptanz. Denn die Wahl zwischen einem invasiven Eingriff mit anschließendem stationärem Aufenthalt und einer ambulanten, schmerzfreien Methode fällt den meisten ziemlich leicht. Nicht so den Krankenkassen, die eine Erstattung nach wie vor nur im Rahmen von Verträgen zur integrierten Versorgung oder aufgrund von Einzelanträgen übernehmen. „Dabei hat die Methode auch wirtschaftliche Vorteile, denn die Patientin kann das Krankenhaus bereits wenige Stunden nach dem Eingriff verlassen und ist spätestens nach drei Tagen wieder voll einsatzfähig“, argumentiert der Experte.
Natürlich ist nicht jede Myom-geplagte Frau für HIFU geeignet und die Wahl der richtigen Patientinnen spielt für den Erfolg eine wichtige Rolle. „Man sieht auch im MRT den Tumoren nicht an, welche Myome Beschwerden verursachen, um diese dann gezielt auszuschalten. Ideal sind also Frauen, die nur ein einziges großes Myom haben. Bei Frauen mit mehreren Tumoren muss - beispielsweise aufgrund der Größe - eine genaue Selektion stattfinden. Gänzlich ungeeignet sind Fälle, bei denen etwa 20 Myome mit einer Größe zwischen ein bis drei Zentimetern vorliegen. Hier empfehlen wir alternative Verfahren wie die Behandlung mittels Embolisation“, schließt der Leiter der Radiologie in Lübeck, der HIFU noch eine erfolgreiche Zukunft voraussagt.
Im Profil
Geboren im beschaulichen Höxter, verschlug es Prof. Dr. Jörg Barkhausen bereits zum Studium ins Ruhrgebiet, genauer gesagt nach Essen, wo er zunächst das Studium der Humanmedizin absolvierte. 1995 kehrte er nach Stationen in Mülheim und Oberhausen als Assistenzarzt an die Universitätsklinik und damit nach Essen zurück. Nach dem Erhalt des Facharzttitels für Diagnostische Radiologie blieb er den Essenern zunächst als Oberarzt, als leitendender Oberarzt und zuletzt als Stellvertretender Direktor des Institutes für Interventionelle Radiologie und Neuroradiologie unter Prof. Dr. Michael Forsting, treu.
Vor knapp drei Jahren verschlug es den 45-jährigen dann ins norddeutsche Lübeck, wo er seither den Posten des Direktors der Klinik für Radiologie und Nuklearmedizin am Universitätsklinikum Schleswig-Holstein innehat.
18.01.2011