Artikel • Im Gehirn
Gadolinium-Ablagerung: Echte Gefahr oder „Geister-Debatte“?
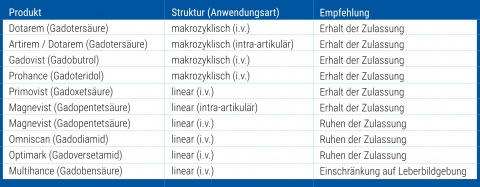
Die Europäischen Zulassungsbehörde (EMA) hat beschlossen, die Zulassungen für mehrere lineare gadoliniumhaltige Kontrastmittel ruhen zu lasen. Das Gutachten des Committee for Medicinal Products for Human Use (CHMP) stellt fest: „Zurzeit gibt es keine Evidenz dafür, dass Gadolinium-Ablagerungen im Gehirn bei Patienten Schaden verursacht haben. Um aber Risiken vorzubeugen, die mit einer Ablagerung von Gadolinium im Gehirn assoziiert sein könnten, hat die EMA Einschränkungen für einige intravenöse lineare Kontrastmittel empfohlen.“
Interview: Sascha Keutel
Healthcare in Europe sprach mit PD Dr. Alexander Radbruch, Radiologe am Universitätsklinikum Essen und am Deutschen Krebsforschungszentrum in Heidelberg, der mehrere Arbeiten zu Gadolinium-Ablagerungen im Gehirn publiziert hat.

HiE: Herr Professor Radbruch, wie erklären Sie den Beschluss der EMA, dass die die Zulassungen für die intravenös anzuwendenden linearen Kontrastmittel Gadodiamid, Gadopentetsäure und Gadoversetamid in der EU ruhen sollen?
Prof. Radbruch: Die EU folgt bei der Risiko-Bewertung der Gadolinium-Ablagerungen im Gehirn einem sogenannten „precautionary approach“ und geht davon aus, dass das potenzielle Risiko von Gadolinium-Ablagerungen durch die Verwendung von makrozyklischen Präparaten reduziert werden kann.
Im Gegensatz zur EU sieht die US-Arzneimittelbehörde FDA derzeit keinen Handlungsbedarf. Wie kommt es Ihrer Meinung nach zu dieser unterschiedlichen Handhabung?
Die EU ist im Rahmen der Risiko-Nutzen-Abwägung zu dem Ergebnis gekommen, dass diese für lineare Kontrastmittel bei den Hauptindikationen (mit Ausnahme der Leber-Bildgebung) nicht mehr positiv ist. Ich denke, wir sollten besorgten Patienten diese Überlegungen darstellen. Die Food and Drug Administration steht auf dem Standpunkt, dass es keinen Anlass gibt, Produkte vom Markt zu nehmen, so lange keine konkreten klinischen Korrelate der Gadolinium-Ablagerungen bekannt sind. Allerdings verweist auch die FDA darauf, dass lineare Kontrastmittel mehr Gadolinium ablagern als makrozyklische Präparate.
Wird aber durch diesen Widerspruch, Zulassungsbeschränkung ohne Beweis, dass diese Kontrastmittel Schaden verursachen, nicht unnötig Verunsicherung bei Ärzten geschaffen? Können Sie die zunehmende Unsicherheit, vielleicht sogar Angst der Patienten nachvollziehen?
Die zunehmende Verunsicherung von Ärzten und Patienten ist in meinen Augen in der Tat das größte Problem bei der derzeitigen Debatte. Persönlich hoffe ich, dass sich diese Verunsicherung mit der Zeit legen wird. Es kann nicht oft genug betont werden, dass es sich bei der gesamten Auseinandersetzung um eine „Geister-Debatte“ handeln könnte. Es ist wichtig zu betonen, dass GBCAs als integraler Bestandteil des klinischen Alltags oftmals lebensrettende Diagnosen ermöglichen. Weltweit sind GBCA bisher nahezu 450 Millionen Mal appliziert worden – 50 Prozent hiervon mögen linear gewesen sein. Dennoch ist bis heute kein klinisch neurologisches Korrelat dieser Ablagerungen bekannt.
Andererseits sollte bedacht werden, dass wir auch nahezu ein Jahrzehnt benötigt haben, um den Zusammenhang zwischen der Nephrogenen _systemischen_ Fibrose (NSF) und Gadolinium-Gaben zu verstehen. Letztlich gebietet es auch der gesunde Menschenverstand, dass wir die Gadolinium-Ablagerungen im Patienten minimieren. Das potenzielle „Gadolinium-Ablagerungs-Risiko“ sollte daher neben anderen Faktoren (v. a. die diagnostische Effektivität sowie das weitere Nebenwirkungsprofil) in die Risiko-Nutzen Abwägung vor Gabe eines Gadolinium-Kontrastmittels (gadolinium-based contrast agents oder GBCA) einbezogen werden. Wir müssen aber darauf achten, dass die Erforschung möglicher Nebenwirkungen von Gadolinium evidenzbasiert erfolgt und nicht medial getrieben wird. Zum Beispiel bin ich etwas skeptisch, ob der von Richard Semelca geprägte Begriff „Gadolinium Deposition Disease“ wirklich verwendet werden sollte. Ich denke, wir benötigen hier noch tiefergehende und umfassendere Studien. Letztlich müssen wir selbstverständlich alle Beschwerden der Patienten sehr ernst nehmen und ein erster Schritt wäre es, eine zentrale Anlaufstelle für Patienten zu schaffen, welche Nebenwirkungen nach Gadolinium-Gabe an sich entdecken.
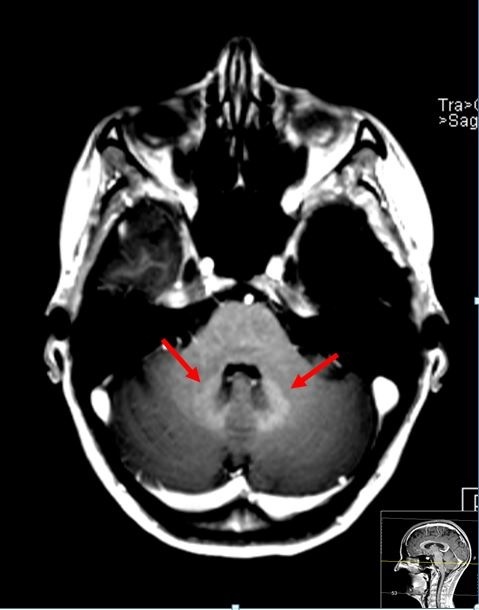
Wie ist denn der aktuelle Stand der Forschung?
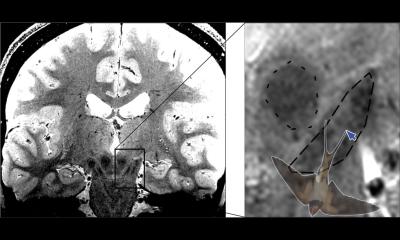
Versuche an Tieren zeigen, dass alle GBCAs – lineare und makrozyklische – 24 Stunden nach Injektion in ähnlichem Ausmaß zunächst im Liquor und dann im Gehirn nachgewiesen werden können. Vier Wochen später werden jedoch erheblich höhere Gadolinium-Mengen bei Gabe linearer GBCAs im Gehirn gefunden, während für makrozyklische GBCAs die Gadolinium-Menge knapp über der Nachweisgrenze liegt. Eine potenzielle Erklärung dieses Phänomens ist, dass der intakte Komplex bei linearen und makrozyklischen Kontrastmitteln über die Zeit ausgewaschen wird, es bei linearen GBCAs aber zusätzlich zu einer teilweisen Dechelierung kommt.
Tier-Experimente legen nahe, dass sich das freigesetzte Gadolinium in der Folge an Makromoleküle bindet, die wiederum die T1-Signalsteigerungen verursachen. Bei makrozyklischen GBCAs konnte hingegen weder bei physiologischen Bedingungen in vitro noch bei in-vivo-Experimenten eine Gadolinium-Freisetzung gezeigt werden. Die Aussage, dass alle Kontrastmittel Gadolinium ablagern, ist daher nur teilweise korrekt. Die Gadolinium-Ablagerung ist ein Vorgang, der über die Zeit betrachtet werden muss: Das intakte Chelat kann für lineare und makrozyklische GBCAs temporär im Gehirn gefunden werden – decheliertes, potenziell langfristig verbleibendes Gadolinium hingegen nur bei linearen GBCAs.
Letztlich sehe ich derzeit keine Technik, die gadoliniumhaltige Kontrastmittel in absehbarer Zeit komplett ersetzen könnte
Alexander Radbruch
Welche potenziellen Alternativen gibt es zu gadoliniumhaltigen Kontrastmitteln?
Es wird derzeit stark an kontrastmittelfreien Techniken in der MRT geforscht. Am deutschen Krebsforschungszentrum in Heidelberg konnten wir kürzlich unter anderem zeigen, dass auch Zucker in Hirntumor-Patienten potenziell als Kontrastmittel verwendet werden kann. Weiterhin denke ich, dass die Diffusionsbildgebung, die ganz ohne Kontrastmittel auskommt, in der Zukunft eine zentrale Rolle spielen wird. Letztlich sehe ich derzeit aber keine Technik, die gadoliniumhaltige Kontrastmittel in absehbarer Zeit komplett ersetzen könnte.
Werfen Sie einen Blick in die Zukunft: Wie wird sich die Debatte entwickeln? Wird es zu einem generellen Verbot kommen?
Ich bin sicher, dass es nicht zu einem generellen Verbot kommen wird. Das wäre absurd – dazu ist der klinische Nutzen der GBCAs viel zu hoch und wir würden potenziell das Leben von Patienten gefährden. Ich habe die Hoffnung, dass sich die Debatte zumindest in Europa durch das Ruhen der Zulassung für die linearen GBCAs beruhigen wird. Wie sich die regulatorische Debatte in den USA weiterentwickeln wird, ist derzeit wohl unvorhersehbar. Ich glaube, dass die Märkte am Ende einen Teil der Entscheidung selber treffen werden. Beispielweise hat auf dem pädiatrischen Markt in den letzten zwei Jahren eine massive Verschiebung stattgefunden, und mittlerweile sind 95 Prozent der verwendeten GBCAs in den USA makrozyklisch. Diese Entwicklung könnte die regulatorische Entscheidung am Ende überflüssig machen. Letztlich glaube ich auch, dass in der Zukunft kontrastmittelfreie Verfahren wie die MR-Diffusion oder Methoden der Artificial Intelligence an Bedeutung gewinnen werden und die Kontrastmittelgabe an einigen Stellen entbehrlich sein wird.
Profil:
Professor Dr. med. Assessor juris Alexander Radbruch ist Radiologe am Universitätsklinikum Essen und am Deutschen Krebsforschungszentrum in Heidelberg. Er veröffentlichte zahlreiche Arbeiten zum Thema Gadolinium-Retention und zeigte 2015 erstmals, dass Unterschiede in der Gadolinium-Retention im Gehirn zwischen makrozyklischen und linearen gadoliniumhaltigen Kontrastmitteln bestehen. 2017 wurde der Radiologe von Fachkollegen in der Kategorie „Radiologische Forschung" in die Gruppe der weltweit einflussreichsten 15 Persönlichkeiten gewählt.
Veranstaltungshinweise:
Samstag, 29. September 2018, 10:50–11:10
Raum: Röntgen-Saal
Session: Symposium 13 - Hot Topic – Kontrastmittel
Kontrastmittel – Gd im Gehirn
Dr. Alexander Radbruch (Essen)
Samstag, 29. September 2018, 12:00–12:20
Raum: Hounsfield-Saal
Session: MTRA 8 - MRT
KM im MRT – neuester Stand
Dr. Alexander Radbruch (Essen)
14.03.2018