Ursachenforschung
FDG- und Amyloid-PET-Untersuchungen in der Demenzdiagnostik
„Die bildgebenden Verfahren der Nuklearmedizin gehören zu den besten zur Verfügung stehenden Methoden für die Diagnose von Demenzerkrankungen“, sagt PD. Dr. Stefan Förster, Oberarzt und Leiter der Neurobildgebung in der Klinik und Poliklinik für Nuklearmedizin des Klinikums rechts der Isar an der Technischen Universität München.
Auf dem RadiologieKongressRuhr wird er diesen Standpunkt in seinem Vortrag „Neuroradiologie Bildgebung bei Demenz – Verfahren der Nuklearmedizin“ vertiefen und über die Vor- und Nachteile der FDG- und Amyloid-Positronen-Emissions-Tomographie (PET) sprechen.
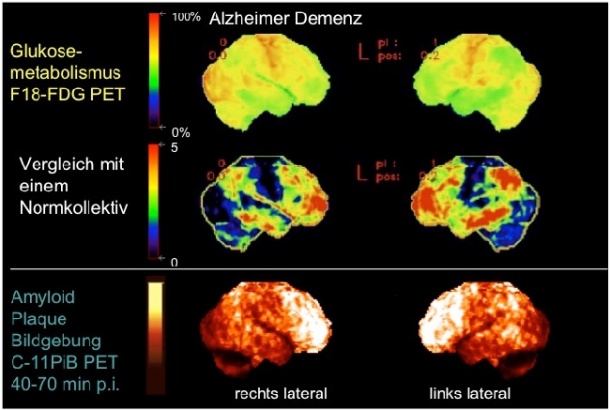
„Die FDG-PET (eine 18F-Fluordeoxyglukose-Positronen-Emissions-Tomographie) bietet wie kein anderes bildgebendes Verfahren einen wissenschaftlich eindeutig belegten, teilweise histopathologisch verifizierten Nutzen in der Frühdiagnose und Differenzialdiagnose von neurodegenerativen Demenzerkrankungen und insbesondere der Alzheimer-Demenz“, erklärt Dr. Förster. Die FDG-PET sei als Surrogatmarker der neuronalen Funktion, was die Bildgebung betrifft, die am besten validierte Methode, um nichtinvasiv eine frühe und akkurate Bestimmung der Alzheimer-Demenz-Pathologie-basierten neuronalen Funktionsstörungen am einzelnen Patienten durchzuführen.
„Es existieren derzeit keine vergleichbar hochwertigen, über mehrere Jahrzehnte systematisch erhobenen Daten, was die Hirnbildgebung angeht“, so Dr. Förster. „Die FDG-PET korreliert enger mit dem klinischen Verlauf einer Alzheimer-Demenz als beispielsweise die Amyloid-PET und eignet sich damit ausgezeichnet als klinischer Verlaufsmarker solcher neurodegenerativer Erkrankungen. Gerade bei klinisch leichtgradig erkrankten Demenzpatienten ist die FDG-PET sehr hilfreich und auch besonders gut für die Verfolgung des weiteren Krankheitsablaufs geeignet.“
Eine vollständig zweifelfreie Diagnose sei in jedem Fall nur über die Histopathologie möglich, also durch eine Biopsie oder post mortem am Hirnpräparat, was dem Kliniker in den seltensten Fällen zugänglich sei. Erst hier zeige sich die relativ häufige Diskrepanz zwischen rein klinischer und rein bildgebender Diagnose. „Eine Reihe von histopathologisch validierten Studien zeigt, dass die mithilfe des PET-Verfahrens erstellte Diagnose in vielen Fällen besser mit der definitiven Post-mortem-Diagnose übereinstimmt als die klinische Diagnose“, sagt Dr. Förster.
Moderne Erkrankungsmodelle der Neurodegeneration basieren auf der Prämisse, dass die vermehrte Produktion spezifischer Proteine und deren Ablagerung im Gehirn am Beginn des Erkrankungsprozesses vieler Demenzpatienten stehen. Im Fall der Alzheimererkrankung handelt sich dabei um die extrazellulären Ablagerungen des β-Amyloid-Peptids, die sogenannten Amyloid-Plaques, und die intrazellulären Aggregationen des Tauproteins, die sogenannten neurofibrillären Tangles. Speziell für die Amyloid-Pathologie besteht die Möglichkeit einer kausalen Rolle in der Entwicklung der Alzheimer-Demenz und eine Reihe aktuell beforschter Therapieansätze wie die Immunisierungsstrategien oder bestimmte Enzyminhibitoren konzentrieren sich auf die Behandlung dieser Pathologie.
Bei der Amyloid-PET-Bildgebung verwenden Nuklearmediziner spezielle PET-Radiotracer, die an β-Amyloid-Ablagerungen binden und somit im PET-Scan zu einem erhöhten Signal, also einer Mehranreicherung, führen. Mit diesen modernen Tracern für die Positronen-Emissions-Tomographie stehen somit Methoden der molekularen Bildgebung zur Verfügung, die es ermöglichen, Amyloid-Plaque-Ablagerungen im Gehirn in vivo nachzuweisen. Diese Methoden eröffnen die Möglichkeit, neurodegenerative Demenzerkrankungen anstelle der rein klinisch-syndromalen Diagnostik auf der Basis ihrer zugrunde liegenden Pathologien zu charakterisieren.
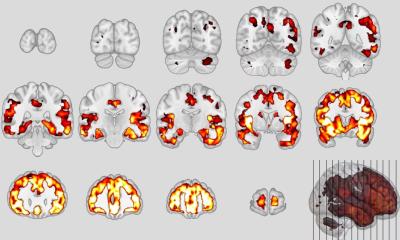
Die Frühdiagnose ist eines der Hauptgebiete des Interesses für die nichtinvasive Bildgebung in der Demenzdiagnostik. Der Neurologe oder der Psychiater kann in der Regel eine klinische Diagnose erst stellen, wenn ein manifestes klinisches Stadium der Demenz schon erreicht ist. In der PET-Bildgebung lassen sich schon wesentlich früher teils ausgeprägte zerebrale Veränderungen feststellen. Bei der Amyloid-PET beispielweise geht man nach aktueller Datenlage davon aus, möglicherweise „bereits zehn bis etwa 20 Jahre vor der klinischen Manifestation einer Demenz (also im kognitiv asymptomatischen prädemenziellen Stadium)“ charakteristische bildgebende Veränderungen feststellen zu können, sagt Dr. Förster.
Die In-vivo-Histopathologie mithilfe der Amyloid-PET bietet damit eine außergewöhnliche Möglichkeit zur Frühdiagnostik, aber auch zur Differenzialdiagnostik verschiedener neurodegenerativer Demenzerkrankungen. Besonders bietet sich dieses Verfahren auch für die Patientenselektion von klinisch-pharmazeutischen Therapiestudien an, die sich spezifisch gegen die Amyloid-Pathologie richten, sowie auch zur objektiven Verlaufskontrolle neuartiger Amyloid-gerichteter Therapieformen.
Doch die Möglichkeit des frühen Sichtbarmachens solcher Amyloid-Plaques (oder auch anderer Pathologien) hat auch eine Schattenseite. Sie liegt eben darin, dass es derzeit noch keine offiziell bestätigte kausale Therapie für neurodegenerative Demenzerkrankungen wie die Alzheimer-Demenz gibt und man den Betroffenen somit – außer im Rahmen klinischer Therapiestudien – noch keine adäquate Therapie zukommen lassen kann. Nichtsdestotrotz bietet das Amyloid-PET-Verfahren die einzigartige Möglichkeit, in einem neuropathologisch betrachtet sehr frühen Stadium, also deutlich vor der Entwicklung irreversibler neuronaler Schäden, sogenannte Hochrisikopersonen im Hinblick auf die zukünftige Entwicklung einer Amyloid-assoziierten Demenz zu identifizieren.
Obwohl die Bedeutung der Amyloid-Plaques in den vergangenen zehn Jahren intensiv und unter Aufwendung beträchtlicher Mittel erforscht wurde, ist die wesentliche Frage, ob es sich bei dem Auftreten der Amyloid-Plaques und der neuronaler Schädigungen im Rahmen von Demenzerkrankungen um unmittelbare Kausalität oder Korrelation handelt, noch nicht abschließend geklärt. „Ob letztendlich das Amyloid, die Tauproteinbündel oder andere Pathologien die entscheidende kausale Rolle bei der Entstehung der neuronalen Schädigung im Rahmen der Alzheimer-Demenz spielen, ist weiter offen“, so Dr. Förster.
Allerdings gibt es eine Reihe von Indizien, die darauf hinweisen, dass das Amyloid zumindest teilweise für die Pathogenese des Morbus Alzheimer und gegebenenfalls anderer Demenzerkrankungen – wie zum Beispiel der Lewy-Körperchen-Demenz – verantwortlich ist. Eine im Klinikum rechts der Isar über einen Zeitraum von zwei Jahren durchgeführte Längsschnittstudie unter Anwendung beider PET-Verfahren hat gezeigt, dass zum Ausgangszeitpunkt der Studie im Gehirn von 20 Alzheimerpatienten deutlich mehr Amyloid abgelagert wurde (Amyloid-PET), als sich im Grad der neuronalen Störung (FDG-PET) widerspiegelte. „Dabei haben die Amyloid-Veränderungen über die Zeit sowohl regional als auch quantitativ zugenommen, jedoch eher unwesentlich im Vergleich zu der neuronalen Störung. Das heißt, es scheint für das Amyloid eine Art Plateauphase zu geben, bei der auch in späteren klinischen Erkrankungsstadien der Alzheimer-Demenz zwar noch messbar Amyloid abgelagert wird, aber wesentlich weniger als in früheren Erkrankungsstadien“, erklärt Dr. Förster. Ein wichtiger Anhaltspunkt für die kausale Rolle des Amyloids liege auch in der Tatsache, dass sämtliche bislang identifizierte vererbliche Formen des Morbus Alzheimer mit der Entstehung von zerebralen Amyloid-Plaques in Zusammenhang gebracht werden konnten.
In jedem Fall gehören die beiden Varianten des PET-Hirnscans derzeit zu den effektivsten diagnostischen Methoden im Arsenal der modernen Medizin gegen Demenzerkrankungen. Im Moment sei es in Deutschland allerdings noch vergleichsweise schwierig, die Krankenkassen dazu zu bewegen, diese Untersuchungen auch in einem breiteren klinischen Rahmen anzubieten. „In den USA ist das anders. Dort wurde die PET-Untersuchung zur Abklärung von Demenzdiagnosen bereits in die offiziellen Leitlinien der neurologischen Fachgesellschaft aufgenommen und es existiert bereits eine offizielle Zulassung der Food and Drug Association (FDA) für den klinischen Einsatz eines neuartigen Fluor-18-markierten Amyloid-PET-Radiotracers“, so Dr. Förster. Mittlerweile gibt es auch in Deutschland Bestrebungen, dem amerikanischen Vorbild zu folgen.
„Man muss jedoch erwähnen, dass es aktuell auch in Deutschland schon die Möglichkeit gibt, dass die FDG-Hirn-PET-Untersuchung zur Demenzabklärung von der gesetzlichen Krankenkasse übernommen wird. Beispielsweise haben spezialisierte Zentren – beispielsweise an Universitätskliniken – Sondervereinbarungen mit den gesetzlichen Krankenkassen getroffen und dort durchgeführte FDG-PET-Hirnscans werden vergütet. Für die Amyloid-PET ist das bisher allerdings noch nicht der Fall“, sagt Förster abschließend.
Im Profil
PD Dr. Stefan Förster hat sich nach seiner klinischen Weiterbildungszeit an der Klinik und Poliklinik für Nuklearmedizin des Klinikums Großhadern an der Ludwig-Maximilians-Universität München im Jahr 2011 im Bereich der PET-Neurobildgebung habilitiert und ist seit April 2012 Oberarzt und Leiter der Neurobildgebung an der Klinik und Poliklinik für Nuklearmedizin des Klinikums rechts der Isar an der Technischen Universität München. Zudem besitzt er als einer der Mitbegründer eine zusätzliche Affiliation des zuletzt eröffneten multidisziplinären TUM-Neuroimaging Centers (TUM-NIC) an der Technischen Universität München, das die Expertise und die Ressourcen sämtlicher Teilbereiche der modernen Neurobildgebung vereint. Dr. Förster hat bereits mehrere internationale und nationale Preise gewonnen, unter anderem ist er Gewinner des Georg-von-Hevesy-Preises 2012. 2009 folgte er der Einladung eines kurzen Visiting Fellowships an die Harvard-Universität in Boston, USA. Sein wissenschaftlicher Fokus liegt auf der multimodalen PET- und MRT-Neurobildgebung.
24.10.2012