Tumorablation: ein heißes Eisen
Sie sind interventioneller Radiologe? Dann wird es höchste Zeit, dass Sie eine eigene Tumorsprechstunde für Ihre Patienten anbieten, findet Prof. Dr. Philippe L. Pereira, Direktor der Klinik für Radiologie, Minimal-invasive Therapien und Nuklearmedizin der SLK-Kliniken Heilbronn.
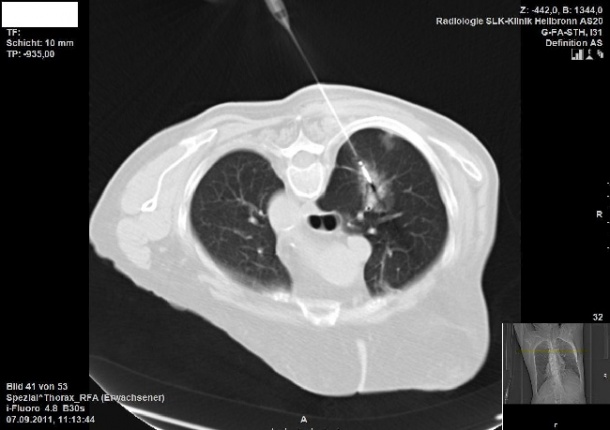
Denn durch minimal-invasive Behandlungstechniken wie die bildgestützte Thermoablation wird der Radiologe immer mehr zum Therapeuten. Vorausgesetzt, das interdisziplinäre Teamwork funktioniert.
„Wenn wir unsere fachlichen Kompetenzen bündeln würden“, sagt der Radiologe mit nordfranzösischen Wurzeln, „könnten wir Kombinationstherapien aus Intervention, Operation, Bestrahlung und Systemtherapie anbieten, die die Lebensqualität und die Heilungschancen von Krebserkrankten erheblich verbessern würden.“ Ein Beispiel: Ein Patient hat viele Lebermetastasen. Der Chirurg kann nicht bei allen Absiedlungen eine Resektion vornehmen, weil er sonst zu viel des gesamten Organs entfernen müsste. Er reseziert deshalb nur die größte Metastase, die zum Beispiel 7 Zentimeter misst. Die restlichen kleineren Geschwülste lässt er von seinem Kollegen, dem interventionellen Radiologen, abladieren, also mit Hitze zerstören. Dadurch bleibt noch genug Lebergewebe intakt, damit der Patient eine gute Lebensqualität und Überlebensaussicht hat und er von einer anschließenden Chemotherapie profitieren kann.
Warum läuft die Therapie nicht immer so ab? „Weil viele Ärzte und Patienten gar nicht wissen, was wir mit minimal-invasiven Verfahren alles leisten können“, vermutet Pereira, „und leider sind wir Radiologen selbst nicht gerade gut darin, PR in eigener Sache zu machen. Deshalb kommen die Patienten in den allerseltensten Fällen von selbst zu uns. Interessanterweise sind die Betroffenen, bei denen eine Tumorablation durchgeführt wird, oft Angehörige von Medizinern. Die Effektivität des Verfahrens spricht sich eben zuerst in Fachkreisen herum.“
Dabei könnte die Tumortherapie mit Mikrowellenablation in den nächsten Jahren noch einmal einen gewaltigen technischen Evolutionssprung machen. Denn es wird beispielsweise an einer Optimierung solcher Systeme gearbeitet, zum Beispiel an einem MRT-kompatiblen Gerät – auch an der Klinik von Prof. Pereira. Die CT leistet bei der Planung und Nachkontrolle zwar sehr gute Dienste, eine Online-Kontrolle der Ablati onsausdehnung in Echtzeit ist jedoch nur mithilfe temperatursensitiver MRT-Sequenzen möglich. Weil ein winziges Teilchen der Mikrowellenantenne zurzeit aber noch metallisch ist, funktioniert die MRT-Verknüpfung nicht. Dennoch läuft die Mikrowelle der Radiofrequenzablation immer mehr den Rang ab, da sie erheblich schnellere Behandlungszeiten aufweist. Besonders geeignet für die Thermoablation sind das hepatozelluläre Karzinom und das Nierenzellkarzinom, weil sie nicht infiltrativ wachsen und häufig verkapselt sind. Die Kapsel wirkt dann bei der Erhitzung der Tumorzellen wie ein Backofen. Umliegende Gefäße dagegen kühlen die thermische Energie aus. Die entscheidende Limitation für die Ablationsverfahren ist jedoch nicht die Lokalisation, sondern die Tumorgröße, denn bei maximal 4 Zentimetern ist Schluss. Dabei muss einberechnet werden, dass stets 1 Zentimeter des umliegenden Gewebes mitbehandelt wird, um Rezidive zu verhindern. Für größere Leberkarzinome bis zu 6 Zentimetern wird die Ablation mit Embolisation kombiniert. Die Thermoablation stellt also eine optimale Lösung für kleinere Leberund Lungentumoren dar, entweder als Ergänzung oder als Alternative zur invasiven Chirurgie.
Im Profil:
Prof. Dr. Philippe L. Pereira leitet seit Oktober 2008 die Abteilung für Radiologie, Minimalinvasive Therapien und Nuklearmedizin der SLK-Kliniken Heilbronn, einem Akademischen Krankenhaus der Universität Heidelberg. Zuvor war der 54-Jährige Stellvertretender Direktor der Abteilung für Diagnostische und Interventionelle Radiologie der Universität Tübingen. Er ist aktiv im Vorstand der CIRSE, Koordinator für EIBIR und im Vorstand DeGIR. Zurzeit koordiniert er mit der CIRSE ein europäisches Forschungsnetzwerk, um die interdisziplinäre Diagnostik und Behandlung von onkologischen Erkrankungen zu verbessern.
30.05.2014