Narbe oder Rezidiv?
Wo die PET-CT punktet
In Deutschland gibt es nach wie vor keine groß angelegte Studie, die für die Diagnose eines kolorektalen Karzinoms ein bestimmtes Verfahren empfiehlt. Ist die Kernspintomografie mit ihrem hohen Weichteilkontrast besser geeignet als das kombinierte Verfahren PET-CT, dessen Stärke in der Kombination von funktioneller und anatomischer Abbildung liegt? Und was machen wir mit der MR-PET, die schon vor der Tür steht und zu der erste klinische Studien bereits auf dem diesjährigen Röntgenkongress in Berlin vorgestellt wurden? Kann die PET-CT da mithalten und wo liegen eigentlich ihre Potenziale?
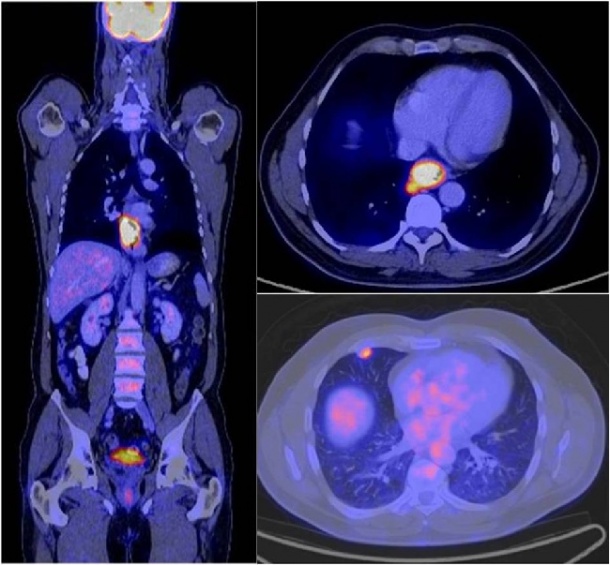
Privatdozent Dr. Andreas Buck, Oberarzt an der Nuklearmedizinischen Klinik und Poliklinik, TU München, schlägt eine Bresche für die PET-CT in der kolorektalen Bildung. Und sein Kollege aus dem Klinikum Passau, Privatdozent Dr. Wolfgang Römer, gibt in Linz den Blick frei auf die Ganzkörperbildgebung mit PET-CT in Konkurrenz zu Ganzkörper-MR und Ganzkörper-CT.
„Wir können derzeit beim kolorektalen Karzinom noch nicht nachweisen, dass unser Verfahren das Bessere ist“, sagt Dr. Andreas Buck und verweist auf das Fehlen multizentrischer und prospektiver Studien, „daher kann ich nur anhand monozentrischer Studien argumentieren, die bisher zu diesem Thema publiziert wurden.“ Als ersten wesentlichen Vorteil dieser Methode nennt er die Erfassung des gesamten Körpers (Ganzkörperdiagnostik) durch die Bildgebung. Sie ermöglicht sowohl die Befundung von primären Karzinomen oder Lokalrezidiven als auch die Sichtung hepatischer sowie extrahepatischer Metastasen, wie beispielsweise Lymphknoten-, mesenteriale und Weichteilmetastasen. Und Dr. Wolfgang Römer ergänzt: „Das gilt allerdings nicht nur für kolorektale Karzinome, sondern auch für die meisten anderen Tumorarten, insbesondere für das Lungenkarzinom.“
Gerade Rezidive und Metastasen können mit der PET-CT aufgrund der hohen Spezifität mit großer Treffsicherheit identifiziert werden. „Wenn es nur darum geht zu schauen, ob in der Leber Metastasen sind, dann könnte es durchaus sein, dass die MR-Diagnostik überlegen ist“ sagt Dr. Andreas Buck, „denn die Kernspintomografie ist wesentlich empfindlicher. Aufgrund der hohen Auflösung sieht man auch sehr kleine Herde, aber man erkennt nicht so einfach, ob es sich dabei beispielsweise um eine Narbe oder ein Rezidiv handelt.“ Die Ganzkörperdiagnostik und die hohe Spezifität der PET-CT machen eine Früherkennung möglich, die die Kernspintomografie derzeit nicht leisten kann. „Es gibt Studien, die klar belegen, dass wir mit PET-CT das Therapieregime bei circa 20 bis 30 % der Patienten verändern; und das liegt vor allem daran, dass wir zusätzliche Tumoren oder Metastasen nachweisen, die in der Standardbildgebung nicht nachweisbar waren. Das ist ein gewichtiger Vorteil der PET-CT, der nicht zuletzt lebenserhaltend sein kann.“
Ein Nachteil der diagnostischen PET-CT im Gegensatz zur MRT-Untersuchung ist die Strahlenbelastung für den Patienten. Allerdings gilt das weniger für Verlaufskontrollen, wie Dr. Andreas Buck betont, weil diese mittels Niedrigdosistechnik vorgenommen werden.
Warum es derzeit keine Studien gibt, die beide Verfahren in großen Kollektiven systematisch miteinander vergleichen, um mehr Sicherheit über die Vor- und Nachteile der diagnostischen Potenziale zu bekommen, lässt sich nur mutmaßen. „Die Kernspintomografie hat mit neuen Sequenzen und leberspezifischen Kontrastmitteln erheblich an Bedeutung gewonnen und PET-CT an sich ist immer noch ein sehr innovatives und neues Verfahren“, erklärt Dr. Andreas Buck.
Ein weiterer Punkt dürfte die Finanzierung einer solchen Studie sein, denn für die PET-CT gibt es beim kolorektalen Karzinom in Deutschland derzeit keine Kostenerstattung – in anderen Worten: Die Studie müsste komplett selbst finanziert werden. „Da fehlt bisher noch das hinreichende Interesse“, kritisiert Dr. Andreas Buck, „dennoch brauchen wir eine Multi-Center-Studie, die die Wertigkeit bildgebender Verfahren vergleicht. Das ist meiner Meinung nach dringend notwendig. Daran ändert auch das neue MR-PET-Gerät nichts. Was es uns wirklich bringen wird, steht in den Sternen.“
Und Dr. Wolfgang Römer beklagt: „Die Finanzierung ist insgesamt das Problem der PET/CT. Außer bei Bronchialkarzinomen gibt es bei Kassenpatienten in Deutschland eigentlich keine Möglichkeit, PET-CT abzurechnen. Hier ist Deutschland weit hinter den meisten anderen europäischen Ländern zurück, ist sozusagen ein PET-CT-Entwicklungsland. Entscheidende Besserungen sind noch lange nicht absehbar – im Gegenteil: Es wird sogar bei Privatpatienten zunehmend schwieriger, eine Vergütung für dieses so effiziente Verfahren zu erhalten. Dem Patienten oder zuweisenden Arzt diese extrem restriktive Haltung der Krankenkassen und Versicherungen zu vermitteln, ist keine einfache Aufgabe. Es wäre daher wünschenswert, wenn Patientenvereinigungen entsprechenden Druck auf die Politik ausüben würden.“
Der große Vorteil der PET-CT im Vergleich zur MRT und der reinen CT ist der hohe Läsion-Hintergrund-Kontrast, mit dem das krankhafte Gewebe zur Darstellung kommt. Bei CT und MR müssen Hunderte von Schnittbildern analysiert und mit der Normalsituation verglichen werden, bei der PET ist der krankhafte Befund, also in der Regel der Tumor, klar zu erkennen. „PET lässt den Tumor leuchten“, so der abschließende Kommentar von Dr. Wolfgang Römer.
Im Profil
Privatdozent Dr. Wolfgang Römer ist seit 2007 Leitender Arzt der Klinik für Nuklearmedizin am Klinikum Passau und führt zusammen mit Dr. Helmut Sigl die Nuklearmedizinische Gemeinschaftspraxis am Klinikum Passau. Von 2003 bis 2006 agierte er als Leitender Oberarzt
an der Nuklearmedizinischen Klinik, Universität Erlangen-Nürnberg. Seine Lehrbefugnis für das Fach Nuklearmedizin erhielt PD Dr. Wolfgang Römer 2006 an der Medizinischen Fakultät der Friedrich-Alexander-Universität Erlangen-Nürnberg.
Veranstaltungshinweis
Donnerstag, 7. Oktober 2010,
16:40 Uhr–17:40 Uhr: Ganzkörperbildgebung
Vorsitz: T. Harder, München, und D. Tscholakoff, Wien
16:40 Uhr: PET-CT
W. Römer, Passau
Im Profil
Bevor Privatdozent Dr. med. Andreas K. Buck im Jahr 2006 seine Tätigkeit als Oberarzt und Projektleiter an der Nuklearmedizinischen Klinik und Poliklinik, TU München, Klinikum rechts der Isar, aufnahm, war er Oberarzt für Nuklearmedizin an der Universität Ulm. PD Dr. Andreas Buck ist im Editorial Board des „Journal of Nuclear Medicine“ und der „Current Medical Imaging Reviews“. Er ist außerdem Mitglied des wissenschaftlichen Komitees der Deutschen Gesellschaft für Nuklearmedizin und der Amerikanischen Gesellschaft für Nuklearmedizin.
Veranstaltungshinweis
Freitag, 8. Oktober 2010,
08:00 Uhr–09:30 Uhr: Kolon-Karzinom
Vorsitz: A. Schöning, Passau, und M. Uggowitzer, Leoben
09:00 Uhr: PET-CT-Diagnostik Kolon-CA
A. Buck, München
01.10.2010





