Artikel • Morbiditäts- und Mortalitäts-Konferenz
M&M: Aus Fehlern lernen
Eine plötzliche Blutung, eine unerwartete Infektion, ein unglücklicher Schnitt – nicht immer läuft bei einem Eingriff alles so, wie es sollte. Komplikationen und eigene Fehler können aber auch ihre guten Seiten haben – wenn man richtig mit ihnen umgeht, sagt Prof. Dr. Niels Zorger, Chefarzt der Radiologie, Neuroradiologie und Nuklearmedizin am Krankenhaus Barmherzige Brüder in Regensburg. Auf seinem Vortrag beim Bayerisch-Österreichischen Röntgenkongress begibt sich der Radiologe auf eine Suche, vor der viele zurückschrecken: nach dem eigenen Fehler. Am Beispiel eines Protheseninfekts erklärt er, warum der Rückblick sich gerade dann lohnt, wenn es bei einem Eingriff Schnitzer gab.
Bericht: Wolfgang Behrends
Gelegenheit, aus eigenen Fehlern – oder denen der Kollegen – zu lernen, bieten die M&M-Konferenzen (kurz für Morbidität und Mortalität). Historisch entwickelten sich solche Konferenzen Anfang des 20. Jahrhunderts in den USA. Anfangs noch von der Frage „wer ist schuld?“ dominiert, wurden die Konferenzen zum eher systemorientierten Ansatz „was ist schuld?“ weiterentwickelt. In der Wirtschaft findet man diesen Ansatz ebenfalls wieder: Dort berichten Unternehmer vor Publikum, wie sie ihre vielversprechenden Geschäftsideen spektakulär in den Sand gesetzt haben – und was sie daraus für die Zukunft gelernt haben. Entsprechend kommen in M&Ms Patientenfälle zur Sprache, bei denen etwas schiefgelaufen ist. „Jede Abteilung, von der Radiologie bis zur Gefäßchirurgie, sollte in regelmäßigen Abständen solche Sitzungen durchführen“, empfiehlt Zorger. So entsteht eine produktive Fehlerkultur, bei der begangene Fehler nicht unter den Tisch gekehrt werden, sondern dazu beitragen, zukünftige Abläufe zu verbessern.
Der Ablauf der M&Ms gestaltet sich wie folgt: Auf der etwa einstündigen Konferenz wird ein anonymisierter Fall aus der jüngeren Vergangenheit vorgestellt, der nicht optimal verlaufen ist. „Dabei versuchen wir, möglichst viele Aspekte zu beleuchten“, erklärt der Radiologe: Welche Komplikationen gab es? Wie häufig gehen ähnliche Eingriffe schief? Welche Hinweise liefert die Vorgeschichte des Patienten? „Die Teilnehmer analysieren gemeinsam, wo die Probleme lagen, und leiten daraus Lernbotschaften ab, um es in Zukunft besser zu machen.“
Mit Detektivarbeit zum Entzündungsherd

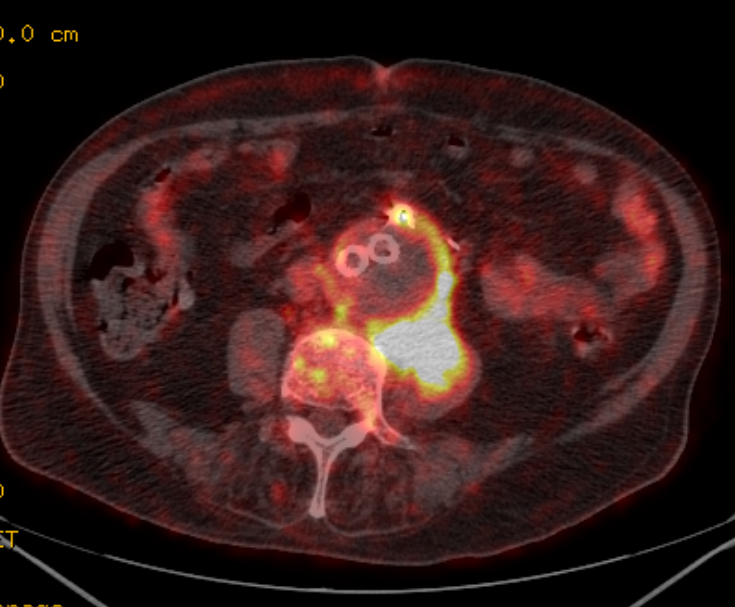
Wie dieses Konzept in der Praxis funktioniert, stellt Zorger am Beispiel der Infektion einer abdominellen Aortenprothese vor: „Grundsätzlich ist die Infektionsrate bei minimal-invasiven Verfahren sehr gering. Bei Gefäßeingriffen liegt sie üblicherweise zwischen 0,1% und 0,6%, bei großen Aortenprothesen oder Leberembolisationen kann die Rate bisweilen auf 2,6% steigen. Tritt eine solche Infektion auf, stellt sie ein großes Problem mit hoher Tragweite für den Patienten dar.“
Der vorgestellte Fall betraf einen Patienten, dem zunächst eine normale, später eine fenestrierte Aortenprothese eingesetzt worden war – eine vergleichsweise komplexe Konstruktion mit Seitenarmen. „Der Eingriff selbst war gut verlaufen, doch nach etwa einem Jahr stellte sich der Patient mit Rücken- und Abdominalschmerzen erneut vor“, beschreibt Zorger. Eine ausführliche Diagnostik erbrachte zunächst keinen Befund. „Die Laborwerte deuteten zwar auf einen Infekt hin, dieser war in der Bildgebung jedoch nicht auszumachen.“ PET/CT-Aufnahmen, die im weiteren Verlauf angefertigt wurden, zeigten schließlich einen Entzündungsherd nicht direkt am Implantat, sondern im Bereich des Musculus iliopsoas. „Es hatte schon etwas von Detektivarbeit, wie wir der Ursache schließlich auf die Spur gekommen sind“, erinnert sich der Radiologe. Denn beim Blick auf die medizinische Vorgeschichte des Patienten fiel dem Team auf, dass zuvor ein Endoleak mit einem speziellen Klebstoff (Onyx®) abgedichtet worden war. „Zusammen mit diesem Gefäßkleber sind wahrscheinlich einige Bakterien in den Körper gekommen und haben die Infektion im Muskel und Aneurysmasack ausgelöst.“ Die Prothese als ursprünglicher Hauptverdächtiger hatte also vermutlich nichts mit der Infektion zu tun.
Konkrete Konsequenzen
Das Fallbeispiel zeigt, warum es sich lohnt, problematisch verlaufene Eingriffe retrospektiv zu analysieren: „Ich habe daraus Erkenntnisse abgeleitet und meine Strategie bei Gefäßverklebungen entsprechend angepasst“, resümiert Zorger. Das bedeutet konkret: Stärkerer Fokus auf Sterilität, häufigerer Handschuhwechsel bei längeren Eingriffen und Kurzzeit-Antibiose, um das Infektrisiko zu minimieren. „Das geben wir auch als Lernbotschaft an unsere Kollegen weiter.“
Der Patient aus dem Beispiel ist mittlerweile wieder bei guter Gesundheit, weiß Zorger zu berichten. „Der Fall hätte aber auch weniger glimpflich ausgehen können.“ Die neuen Erkenntnisse aus der M&M-Konferenz sollen deshalb dazu beitragen, dass andere Patienten möglichst von ähnlichen Komplikationen verschont bleiben.
Profil:
Prof. Dr. Niels Zorger ist Chefarzt des Instituts für Radiologie, Neuroradiologie und Nuklearmedizin am Krankenhaus Barmherzige Brüder in Regensburg. Seine Forschungsbeiträge befassen sich unter anderem mit der interventionellen Radiologie und der modernen Schnittbildgebung.
26.09.2019





