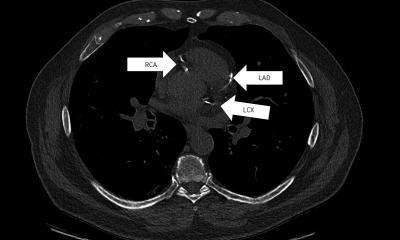
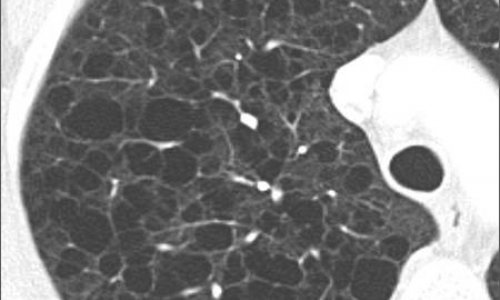
Interview • Lungenkrebs
Lungenscreening – weil wir uns kein Lungenscreening nicht leisten können
Warum es nur eine Frage der Zeit ist, bis sich das Lungenkrebsscreening auch in Deutschland durchsetzen wird.

Seit 1970 hat sich die Lebenserwartung von Lungenkrebs-Patienten kaum verbessert: Das relative Zehn-Jahres-Überleben liegt bei fünf Prozent. Damit stellt das Bronchialkarzinom die Krebsform dar, die die meisten Todesfälle verursacht. Ein Grund für die schlechte Prognose ist, dass die Erkrankung in den meisten Fällen viel zu spät erkannt wird.
Die bisherige Evidenz zum Nutzen eines Screeningprogramms zur Früherkennung von Lungenkrebs, die sich hauptsächlich auf die Daten der US-amerikanischen NLST-Studie (National Lung Screening Trial; N Engl J Med 2011) stützte, wurde in Europa noch als unzureichend angesehen. Mit Veröffentlichung der belgisch-niederländischen NELSON-Studie (De Koning et. al, 2018) ändert sich das gerade. Erstmals rückt ein Lungenkrebsscreening in realistische Nähe. Prof. Dr. Mathias Prokop, Leiter der Radiologischen Abteilung an der Radboud Universitätsklinik Nijmegen, Niederlande, ist einer der führenden Verfechter eines Niedrig-Dosis-CT-Screenings für Lungenkrebs bei Hochrisikopatienten. Er berichtet auf der diesjährigen Jahrestagung der Bayerischen und Österreichischen Röntgengesellschaft im Rahmen der Holzknecht Lecture über den aktuellen Stand der Debatte.
HiE: Herr Prof. Prokop, das Bundesamt für Strahlenschutz prüft zurzeit, ob das Lungenscreening sinnvoll ist. Wo genau liegen die Bedenken?
In erster Linie beschäftigt sich das BfS natürlich mit dem Strahlenschutz. Dank neuer Technik liegt die Strahlenexposition beim Thorax-CT aber mittlerweile in einem fast vernachlässigbaren Risikobereich. Bei der NLST-Studie lag die Dosis pro Untersuchung bei etwa 1 bis 3 mSv, bei der NELSON-Studie bei unter 1 mSv. Manche Experten sagen sogar, dass sie mit 0,2 bis 0,1 mSv screenen können. Worum es beim aktuellen Bewertungsverfahren eigentlich geht, ist das Nutzen-Risiko-Verhältnis durch falsch-positive Befunde und durch Überdiagnostik und -therapie einzuschätzen. Denn es besteht die Gefahr, dass Patienten, die nie an einem Lungenkrebs gestorben wären, potenziellen Komplikationen eines invasiven Eingriffs ausgesetzt werden. Wenn man nicht eingreifen muss, sollte man auch nicht eingreifen.
Wie hoch liegt die falsch-positive Rate genau?
Das hängt davon ab, was man als positiv definiert. Bei der NLST-Studie wurden alle Rundherde über 4 mm als positiv gewertet, was zu einer extrem hohen falsch-positiv Rate von 96,4 Prozent geführt hat. Den Machern der Studie fehlte es einfach an Erfahrungswerten, weil sie die ersten waren, die sich damit befassten. In allen späteren Trials wurden ausschließlich die Befunde als positiv gewertet, die bei explizitem Verdacht auf Lungenkrebs weiterführende Untersuchungen nach sich gezogen haben. In Folge dessen beträgt die falsch-positiv Rate in der NELSON-Studie nur noch 10 bis 15 Prozent, je nachdem in welcher Screeningrunde man sich befindet. Inzwischen gibt es neuere Vorschläge dazu, wie sich die falsch-positiven Testergebnisse unter fünf Prozent drücken lassen. Das ist dann durchaus akzeptabel und deutlich besser als z. B. beim Mammascreening.
Quelle: shutterstock/Semnic
Wie detektiert der Radiologe überhaupt ein Lungenkarzinom im CT?
Es gibt im Wesentlichen zwei Methoden, die uns dabei helfen. Zum einen natürlich die Morphologie, bei der die Größe oder das Volumen des verdächtigen Areals die wichtigste Rolle spielt. Darüber hinaus gibt es weitere morphologische Kriterien, die bei der Tumorbestimmung helfen, wie beispielsweise die Form oder Lokalisation. Nur bei Patienten mit einem großen Hochrisikoherd wird direkt eine Biopsie anbefohlen, für die anderen Patienten geht es zum Follow-up. Hier kommt die zweite Kategorie ins Spiel: die Veränderung über die Zeit. Wächst der Rundherd sehr schnell, handelt es sich mit großer Wahrscheinlichkeit um einen malignen Tumor; wächst der Herd eher langsam, handelt es sich mit hoher Wahrscheinlichkeit entweder um einen benignen Tumor oder um einen malignen Tumor, mit dem ein Mensch stirbt, ohne dass der Krebs der Grund dafür ist. Denn was man nicht vergessen darf: Viele Probanden, die für ein Lungenscreening rekrutiert werden, sind aufgrund ihres Alters multimorbid und haben beispielsweise ein erhöhtes Herzinfarkt- oder Schlaganfallrisiko.
Würden Sie also sagen, dass das Lungenscreening hilft, Leben zu retten?
Nun, es kommt darauf an, was Sie unter Leben retten verstehen. Wenn Sie damit meinen, dass die Patienten nicht an Lungenkrebs sterben, ja. In der NELSON-Studie verringerte sich die Mortalität bei Männern um 26 Prozent und bei Frauen sogar um 61 Prozent. Das Lungenkrebsscreening scheint bei dem weiblichen Patientenkollektiv besser zu wirken. Das liegt wahrscheinlich daran, dass Komorbiditäten bei Frauen geringer sind und bei ihnen häufiger Tumortypen auftreten, die langsamer wachsen.
Wichtig ist: Erst wenn wir lange genug screenen, setzt der optimale Effekt auf das Überleben ein. Die ersten Daten aus der deutschen LUSI-Studie (Lung Tumor Screening and Intervention Trial) bestätigen, dass die fortgeschrittenen Tumorstadien erst ab der dritten Screeningrunde beginnen auszusterben. Es dauert einfach, bis alle Tumoren aus der Population erfasst sind und neue Tumoren schnell genug entdeckt werden.
Ich möchte die Frage umkehren: Können wir es uns leisten, kein Screening anzubieten? Lebensverlängernde Behandlungsformen bei fortgeschrittenem Tumorstadium wie die Immuntherapie wirken zwar gut, sind aber auch sehr teuer und belasten das Gesundheitssystem ordentlich. Die Kosten pro gerettetem Leben durch ein Screeningprogramm sind sehr viel geringer. Denn die einzige Chance, die es auf Heilung gibt, ist, Lungenkrebs so früh wir irgend möglich zu erkennen.
Profil:
Prof. Dr. Mathias Prokop ist Professor für Radiologie und Leiter der Abteilung Radiologie und Nuklearmedizin an der Radboud Universität Nijmegen. In den letzten zehn Jahren forschte er intensiv zum Thorax-Screening mit CT und war maßgeblich an der niederländisch-belgischen Lungenkrebs-Screening-Studie (NELSON) beteiligt. Prokop war stellvertretender Vorsitzender der Niederländischen Röntgengesellschaft und wurde u. a. von der Radiological Society of North America und der Deutschen Röntgengesellschaft mehrfach ausgezeichnet.
Veranstaltungshinweis
27.09.19, 15:00-16:00 Uhr
Raum: Rosenheim
Session: Holzknecht Lecture
Lungenscreening
Matthias Prokop (Nijmegen/NL)
26.09.2019