Boxenstopp mit Highspeed
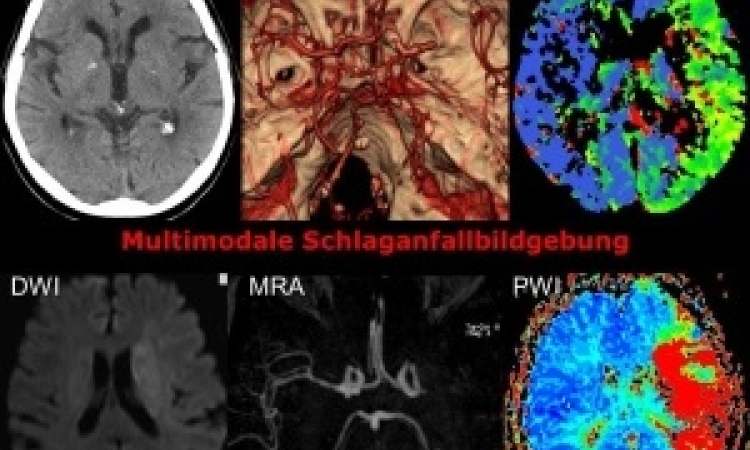
Erst die Bildgebung, dann die Therapie. So lautet die klare Ansage beim Schlaganfall. Denn ohne die Informationen aus der Computer- oder Magnetresonanztomo-graphie ist die Wahl des richtigen Therapieverfahrens nicht möglich. Weniger eindeutig ist jedoch, für welche Bildgebungsmodalität man sich entscheiden sollte. Setzt man auf Schnelligkeit oder Genauigkeit? Prof. Gerhard Schuierer, Leiter des Zentrums für Neuroradiologie Regensburg, hat für sich eine eindeutige Antwort gefunden.

Denn um die drei wichtigsten Fragestellungen beim Schlaganfall zu beantworten, will der Neuroradiologie keine Zeit verlieren: Kann man eine Ursache des klinischen Schlaganfalls nachweisen? Besteht bei einem Infarkt noch ein Gefäßverschluss? Kann noch Hirngewebe gerettet werden?
Egal, ob MRT oder CT – der erste Schritt in der akuten Diagnostik des Schlaganfalls ist es stets, mit der nativen Bildgebung eine Hirnblutung auszuschließen und möglicherweise einen Hirninfarkt nachzuweisen. Ob ein Gefäßverschluss vorliegt, überprüft Prof. Schuierer im nächsten Schritt dann mit der nicht-invasiven CT- (oder MR-) Angiographie. „Eine anschließende intravenöse Lyse-Therapie macht vor allem dann Sinn, wenn das Gefäß nicht ganz verschlossen ist, so dass das Medikament mit dem Blutfluss noch an den Ort der Wirkung gelangen kann“, meint Schuierer. „Wenn ein Gefäß verschlossen ist, hilft praktisch nur noch eine lokale mechanische Intervention, zumindest wenn ein großes Gefäß betroffen ist.“
In einem dritten Diagnoseschritt geht es um die Frage, ob noch Hirngewebe vorhanden ist, das gerettet werden kann, ob also eine Intervention überhaupt sinnvoll ist oder nicht. Denn ist das Hirngewebe irreversibel geschädigt, stellt jede weitere Behandlung ein zusätzliches Risiko für den Patienten dar. Um abschätzen zu können, wie groß der Schaden am Gehirn bereits ist, hilft das Konzept der Penumbra (lat. „Halbschatten“): „Ein Gefäßverschluss führt dazu, dass ein Gehirnareal über längere Zeit nicht mehr durchblutet und deshalb in seinem Zentrum zerstört wird. In der Peripherie dieser Zone liegt aber eine Region, in der die Zellen zwar unterversorgt, aber noch intakt sind, das heißt, die Hirnzellen in diesem Bereich können gerettet werden, wenn der Blutfluss wiederhergestellt wird. Diese Zone bezeichnet man als Penumbra und der Nachweis einer solchen Zone ist Voraussetzung für eine invasive Therapie.“
An diesem Punkt scheiden sich die Geister, ob die MRT oder die CT die richtige Wahl für die Notfall-Untersuchung ist, denn, so Prof. Schuierer: „Was die CT im Gegensatz zur MRT nicht kann, ist, sehr früh und zuverlässig den manifesten Infarkt zu zeigen. Dies kann die MRT mit der Diffusionsbildgebung, die den Infarkt anhand der durch ihn verursachten Änderungen der Brown´schen Molekularbewegung darstellt. In Kombination mit einer Perfusions-MRT, die die Durchblutung sichtbar macht, kann dann die Penumbra erfasst werden. Das heißt, liegt ein großes schlecht perfundiertes Areal mit einem kleinen Infarkt vor, ist mit einer Intervention viel zu erreichen. Im schlechtesten Fall sehen wir in der Diffusionsbildgebung einen großen Infarkt und in der Perfusionsbildgebung ein komplettes Fehlen der Durchblutung. Dann ist eine Therapie aussichtslos.“
In diesem Licht erscheint die Stroke-MRT von großem Vorteil, weil sie eine Gesamtübersicht darüber gibt, wie viel Schaden im Hirngewebe bereits tatsächlich vorhanden ist. Prof. Schuierer lässt sich dagegen bei seiner Schlaganfalldiagnostik von dem Leitspruch „Time is brain“ leiten und setzt auf die CT: „Entweder man setzt die CT-Perfusionsuntersuchung ein, die jedoch Einschränkungen in ihrer Aussage aufweist oder man wertet die Bilder der CT-Angiographie zusätzlich speziell aus. Damit kann man auf indirektem Weg ähnliche Informationen über den Perfusionsausfall wie in der MRT- oder CT-Perfusionsuntersuchung erhalten. Mit diesem Vorgehen erspart man sich vor allem Zeit.“
Der Neuroradiologie führt noch weitere Argumente für die CT ins Feld: „Es gibt Kontraindikationen für die MRT, wie z.B. einen Herzschrittmacher, die wir erst ausschließen müssen. Die Untersuchungszeiten in der CT sind immer kürzer. Außerdem finden viele Abläufe bei der Schlaganfallbehandlung parallel statt. Außer während der unmittelbaren Datenaufnahme, können sich im CT Pflegepersonal und Anästhesie schon um den Patienten kümmern. Im MR-Raum sind die Sicherheitsvorkehrungen für das Personal viel höher und der Patient ist für diese Handgriffe während der Untersuchung nicht zugänglich. Hinzu kommt, dass der Patient sich in einer extremen Stresssituation befindet, in der die Untersuchung im relativ engen und lauten MRT zusätzlich belastend ist.“
Und so steht Prof. Schuierer vor einem nicht unerheblichen Dilemma. Zwar liefert das Stroke-MRT ihm optimale Informationen über die drei wichtigsten Fragestellungen beim Schlaganfall, jedoch um den Preis von Zeit. Und Zeit hat man bei der Akut-Behandlung eines Schlaganfalls im Gehirn auf keinen Fall. Prof. Schuierer geht deshalb den Weg allein über das CT, obwohl er an der hohen Aussagekraft der MRT keinen Zweifel lässt.
12.10.2011