News • Mechanismus von Thiaziden aufgeklärt
Warum manche Blutdrucksenker das Diabetes-Risiko erhöhen
Harntreibende Medikamente werden seit 60 Jahren wirksam gegen Bluthochdruck eingesetzt. Doch sie erhöhen auch das Risiko, an Diabetes zu erkranken. Forschende der Universität Bern und des Inselspitals haben nun die Ursache dieser Nebenwirkung aufgezeigt und dabei auch neue Erkenntnisse zur Entstehung von Diabetes gewonnen.

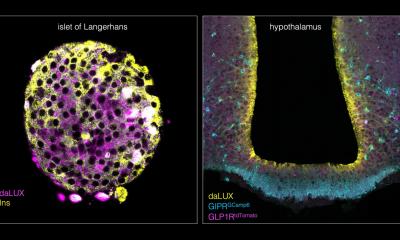
Bildquelle: Universität Bern/zvg
Bluthochdruck ist ein weltweites Gesundheitsproblem. In der Schweiz hat bei den über 65-Jährigen jede zweite Person einen zu hohen Blutdruck. Dieser erhöht nachweislich das Risiko für schwerwiegende Folgeerkrankungen wie Demenz, Hirnschlag, Hirnblutung, Herzinfarkt oder Niereninsuffizienz. Gemäß Schätzungen der Weltgesundheitsorganisation sind beispielsweise rund 54% der Schlaganfälle eine direkte Folge von Bluthochdruck. "Entsprechend groß ist der Bedarf an wirksamen, aber auch günstigen und breit verfügbaren Blutdrucksenkern – nicht zuletzt angesichts der älter werdenden Gesellschaft", erklärt Prof. Dr. Daniel Fuster vom Department for BioMedical Research der Universität Bern (DBMR) und Leitender Arzt an der Universitätsklinik für Nephrologie und Hypertonie des Inselspitals, Universitätsspital Bern.
Harntreibende Medikamente, sogenannte Diuretika, aus der Gruppe der Thiazide waren die ersten wirksamen Blutdruckmedikamente überhaupt. Das war vor rund sechs Jahrzehnten. Noch heute gehören sie zu den am häufigsten verschriebenen Medikamenten und sind fester Bestandteil der medikamentösen Behandlung von Bluthochdruck. Daneben werden sie häufig bei Wasseransammlungen im Körper, bei sogenannten Ödemen, eingesetzt.
Thiazide sind weltweit erhältlich und äußerst preiswert. Sie kommen häufig in Kombination mit anderen Wirkstoffen zum Einsatz und senken wirksam den Blutdruck – und damit das Risiko für gefährliche Folgeerkrankungen. Doch Thiazide haben eine schwerwiegende Nebenwirkung: "Patientinnen und Patienten, die Thiazide einnehmen, haben je nach Studie ein um 20 bis 50% erhöhtes Risiko, einen Diabetes zu entwickeln. Das ist seit Langem bekannt. Doch der Grund dafür war bisher unklar", sagt Fuster. Ein Team aus Forschenden von der Universität Bern, der Universitätsklinik für Nephrologie und Hypertonie des Inselspitals und der Pädiatrischen Endokrinologie des Kinderspitals Zürich hat nun unter Fusters Leitung die Ursache für das Diabetes-Risiko der Thiazide untersucht. In Experimenten mit Zellkulturen und Mäusen konnten sie zeigen, dass Thiazide die Insulinausschüttung in spezifischen Zellen der Bauchspeicheldrüse hemmen. Dies wiederum führt zu erhöhtem Blutzucker und kann somit Diabetes auslösen.
Zuerst haben die Forschenden nachgewiesen, dass Thiazide auch bei Mäusen den Blutzucker deutlich erhöhen. In den anschließenden Experimenten konnten sie zeigen, warum: Thiazide hemmen Carboanhydrase 5b – ein spezielles Enzym, das für die Ausschüttung von Insulin zentral ist. Dadurch wird der Stoffwechsel in den insulinproduzierenden Zellen der Bauchspeicheldrüse gestört. Dies führt zu weniger Insulin im Blut und damit zu einem erhöhten Blutzucker.
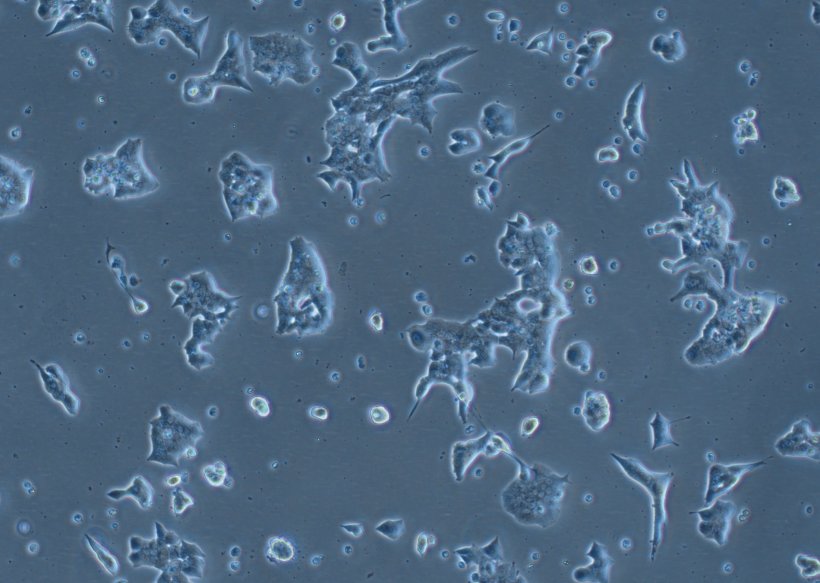
Bildquelle: Universität Bern/Dr. Tin Manh Ho
Diesen in Zellkulturen entdeckten Zusammenhang konnten die Forschenden in Mäusen bestätigen: Tiere, die gentechnisch so verändert waren, dass bei ihnen Carboanhydrase 5b fehlt, hatten ebenfalls eine deutlich reduzierte Insulinausschüttung. Zudem zeigten Thiazide bei ihnen keine Nebenwirkungen. Damit ist klar, dass diese Nebenwirkungen nur dann auftreten, wenn Thiazide das Enzym Carboanhydrase 5b hemmen.
Normalerweise besitzt jede Körperzelle verschiedene Carboanhydrasen, die unterschiedliche Stoffwechselvorgänge unterstützen. Die nun im Journal of the American Society of Nephrology publizierte Studie von Fuster und Kollegen hat zum ersten Mal gezeigt, dass die insulinproduzierenden Zellen der Bauchspeicheldrüse in dieser Hinsicht eine große Ausnahme sind. Sie besitzen nur eine einzige Carboanhydrase, diejenige vom Typ 5b. Dieses Enzym scheint entscheidend für die normale Insulinausschüttung zu sein. Damit hat das Forschungsteam nicht nur das lange bekannte, aber ungelöste Rätsel um den Diabetes-fördernden Effekt von Thiaziden gelüftet, sondern gleichzeitig neue Erkenntnisse zur Insulinausschüttung geliefert. Studienleiter Fuster denkt schon weiter: "Nun gilt es, die Funktion und Regulation der Carboanhydrase 5b in den insulinproduzierenden Zellen der Bauchspeicheldrüse noch besser zu untersuchen, um so die Entwicklung von Diabetes beim Menschen besser zu verstehen und die Grundlagen für neue Behandlungsansätze zu legen. Denn genau wie der Bluthochdruck ist auch der Diabetes ein gravierendes weltweites Gesundheitsproblem."
Diese Studie wurde durch den Schweizerischen Nationalfonds (SNF), die Swiss National Centres of Competence in Research (NCCR TransCure und NCCR Kidney.CH), die Novartis Research Foundation und Stiftung Prof. Dr. Max Cloëtta finanziert.
Quelle: Universität Bern
17.05.2023