MRT bietet beim Tumorausschluss hohe Sicherheit
Nach wie vor lehnen viele Urologen eine MRT der Prostata als zu aufwendig und zu unspezifisch ab. Dabei bleiben 30 Prozent der Prostatakarzinome bei einer Erstbiopsie unentdeckt und es gibt Fälle, bei denen bis zu fünf Biopsie-Sitzungen nötig waren, bevor der Tumor überhaupt entdeckt wurde. „Die meisten Patienten möchten sich dies verständlicherweise ersparen."

"Die Zahl derer wächst, die vor einer Re-Biopsie oder der ersten Biopsie zu einer MRT-Untersuchung zu uns kommen, entweder um eine Lokalisationsdiagnostik durchführen zu lassen oder zur Klärung der Frage, ob überhaupt eine Gewebeprobe erforderlich ist“, schildert PD Dr. Jürgen Scheidler seine Erfahrungen im Radiologischen Zentrum München.
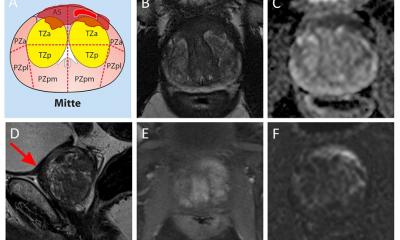
Das Patientenspektrum für die Prostata-MRT hat sich in den letzten Jahren grundlegend geändert. Wurde sie früher vor allem zum Staging bei gesichertem Karzinom, für die Abklärung von Kapselüberschreitung, Samenblaseninfiltration oder Lymphdrüsenmetastasierung eingesetzt, kommt sie heute zunehmend zur Frühdiagnostik bei Patienten mit erhöhtem PSA-Wert zum Einsatz. Das diagnostische Dilemma hierbei ist allgemein bekannt. Ein steigender PSA-Wert ohne Befund beim Tasten oder im Ultraschall kann ein Hinweis auf ein Karzinom, aber ebenso auch auf eine Prostatitis oder eine gutartige Hyperplasie sein. Obwohl die Leitlinien in diesem Fall bislang keine MRT empfehlen, kann doch mit ihrer Hilfe ein Tumor mit hoher Wahrscheinlichkeit ausgeschlossen werden. Die MRT ist aber sehr wohl leitlinienkonform, wenn bei einem vorbiopsierten Patienten ohne Befund der PSA-Wert weiter steigt oder aus anderen Gründen ein Tumorverdacht besteht. Wie sich in verschiedenen Studien zeigte, werden gerade weit ventral und basal sitzende Prostatakarzinome bei der Erstbiopsie häufig nicht erfasst.
Allerdings gibt es bei der MRT-Untersuchung einige Fallen, die man vermeiden sollte: trotz der sehr hoch aufgelösten Bilder gibt es falsch positive Befunde, speziell bei Patienten mit chronischer Prostatitis ist die Differenzierung zum Prostatakarzinom schwierig. „Wir haben einerseits eine hohe Spezifität beim Tumorausschluss, andererseits aber ein Problem mit falsch positiven Befunden, die sich in der Biopsie z.B. als chronische Prostatitis zu erkennen geben. Unser Ziel muss daher sein, die Spezifität zu erhöhen und möglichst wenige falsch positive Befunde zu diagnostizieren“, mahnt Scheidler. Hilfreich sind hier neuere Techniken, wie die diffusionsgewichtete MRT, die MR-Spektroskopie und MR-Perfusion mit Kontrastmitteln, kurz die multiparametrische MRT. Auch lassen sich mit der diffusionsgewichteten MRT und der MR-Spektroskopie Aussagen zum weiteren Verhalten der Tumore machen: „Das Ausmaß der Diffusionseinschränkung und der Cholinerhöhung korreliert nämlich mit dem Malignitätsgrad, dem Gleason-Score“, erläutert Scheidler. Dies ist ein wichtiger Punkt für neue Therapiekonzepte wie „active surveillance“, da in der Biopsie häufig der Gleason-Score unterschätzt wird und so die Gefahr besteht, Patienten mit schnell wachsenden Tumoren fälschlich einer abwartenden Strategie zuzuordnen. Trotz der höheren Feldstärken und verbesserten Oberflächenspulen bleibt Dr. Scheidler ein Fan der endorektalen Spule bei Prostata-MRT, die in der Münchener Praxis seit 1992 eingesetzt wird. „Man bekommt einfach mehr Signal, was uns bei der Spektroskopie und der diffusionsgewichteten Bildgebung hilft, und man kann auf Peristaltik hemmende Medikamente verzichten“, so Scheidler, der die Nutzung der Spule mit seinen Kollegen evaluiert hat. Nur etwa drei Prozent der jährlich über 800 Patienten toleriert die Endorektalspule nicht oder lehnt sie ab. Nach seiner Erfahrung ist die Spule gerade bei 1,5 Tesla sehr hilfreich: „Bei gleicher Messqualität dauert ein 1,5T-MRT rund fünf Minuten länger als ein 3T-MRT, die Entscheidung für die höhere Feldstärke ist also in erster Linie eine wirtschaftliche, weniger eine der Bildqualität mit Ausnahme der Spektroskopie“, erklärt der Münchener.
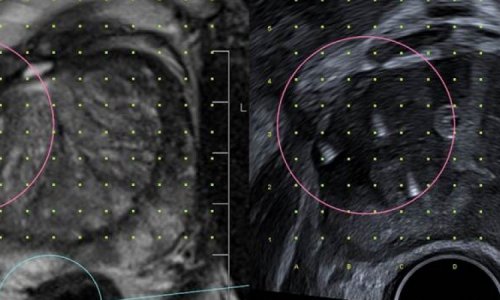
Auch bei einer vorgeschalteten MRT zur Tumorlokalisation bleibt ein Restrisiko, dass der Tumor bei der Biopsie nicht getroffen wird. Scheidler: „Trotzdem kommt man zu einer erheblich höheren Tumordetektionsrate bei einer Zweitbiopsie nach MRT als bei einer weiteren Blindbiopsie.“ In absehbarer Zeit werden Bildfusionstechniken zwischen Ultraschall und MRT und die direkte MR-gesteuerte Biopsie allgemein verfügbar sein, um kontrollierte Prostatabiopsien zum Standard werden zu lassen.
Im Profil:
PD Dr. Jürgen Scheidler studierte in Berlin und Würzburg und absolvierte seine Facharztausbildung in der Abteilungen Diagnostische Radiologie, Strahlentherapie und Nuklearmedizin der Radiologischen Klinik der LMU München. Ein DFG-Forschungsstipendium führte ihn von 1996-1998 an die Abdominal Imaging Section der University of California in San Francisco. An der LMU München habilitierte er sich 2000 mit einer Arbeit zum Thema MR-Bildgebung und 3D-MR-Spektroskopie beim Prostatakarzinom. Im gleichen Jahr erfolgte die Ernennung zum Privatdozenten und zwei Jahre später der Eintritt in das Radiologische Zentrum München-Pasing.
17.10.2013