Die MRT als Goldstandard bei fast allen gynäkologischen Tumoren
Die malignen Tumore des weiblichen Beckens unterscheiden sich wesentlich bei den Möglichkeiten hinsichtlich der Früherkennung, der Prognose und der Therapie.
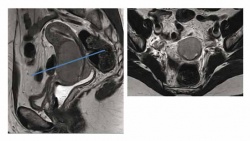
sagittal (l) & transversal (r)
Das Endometriumkarzinom, ein bösartiger Tumor der Gebärmutterschleimhaut, ist die häufigste Krebserkrankung der weiblichen Genitalorgane und stellt die vierthäufigste Krebserkrankung bei Frauen in Deutschland dar. Die Sterblichkeit beim Endometriumkarzinom ist – wie bei allen anderen weiblichen Tumoren auch – in den vergangenen Jahren rückläufig, was nicht zuletzt durch neue diagnostische Möglichkeiten und innovative therapeutische Konzepte bedingt ist.
MRT für die Behandlungsplanung
„Grundsätzlich kann die MRT bei allen gynäkologischen Tumoren zum Einsatz kommen. Am Ende hängt es ganz wesentlich von der Fragestellung ab, ob die MRT oder die CT für die Beantwortung der diagnostischen Fragestellung die richtige Methode ist“, erklärt PD Dr. Rosemarie Forstner, Leiterin der Magnetresonanztomographie am Institut für Radiologie des Universitätsklinikums Salzburg. Bei gynäkologischen Tumoren, insbesondere bei Tumoren des Uterus, liegt in der Regel bereits eine Verdachts- oder eine gesicherte Diagnose vor, bevor die Patientin in die Radiologie kommt – entweder durch einen histologischen, einen klinischen oder einen sonographischen Befund. „Die MRT kommt bei diesen Patientinnen vor allem für die Behandlungsplanung zum Einsatz. Denn mit dieser Methode kann der Tumor direkt dargestellt werden, wesentlich besser, als es die klinische Untersuchung selbst durch einen erfahrenen Gynäkologen beim Zervixkarzinom oder die Sonographie beim Endometriumkarzinom ermöglichen. Durch die exzellente Weichteilauflösung ist der Tumor von umgebenden Strukturen eindeutig differenzierbar und die Tumorgröße lässt sich exakt darstellen. Somit kann man erkennen, wie weit der Tumor bereits fortgeschritten ist. Diese Informationen sind ganz wesentlich für das weitere Behandlungskonzept und deshalb ist eine MRT auf jeden Fall empfehlenswert“, erklärt Forstner.
Die Ausnahme: CT für das Staging beim Ovarialkarzinom
Etwas anders verhält es sich beim Ovarialkarzinom. Die Aufgabe der Radiologie ist es hier, einerseits unklare Adnex-Läsionen aus dem Ultraschall zu charakterisieren, wobei die MRT als Methode der Wahl der CT vorzuziehen ist. Andererseits braucht man bei eindeutigen Hinweisen auf einen malignen Tumor keine Bestätigung mehr durch die MRT, sondern nutzt für das Staging die CT. Sie ist an dieser Stelle die überlegenere Methode, weil die typische und somit therapieentscheidende Befundkonstellation beim Ovarialkarzinom die peritoneale Aussaat ist. Insgesamt betrachtet ist die beste und genaueste Methode für Verlaufskontrollen bei gynäkologischen Tumoren die MRT, insbesondere nach einer Bestrahlungsbehandlung. „Der Vorteil der MRT besteht in der besseren Gewebecharakterisierung und darin, auch Techniken mit funktioneller Information ähnlich der PET-CT anwenden zu können, die eine spezifische Aussage über den Tumor beziehungsweise das Tumorrezidiv liefern“, schildert die Radiologin. In Zukunft werden diese Techniken auch für die Beurteilung eines frühzeitigen Therapieansprechens bei gynäkologischen Tumoren zum Einsatz kommen.
T2-gewichtete Aufnahmen ersetzen das Kontrastmittel
Zwar kommen in der MRT Kontrastmittel bei gewissen Fragestellungen routinemäßig zum Einsatz, beispielsweise beim Endometriumkarzinom, dennoch hat die MRT gegenüber der CT den großen Vorteil, dass bei Kontraindikationen auf sie verzichtet werden kann. In der MRT kann zusätzlich zu den T2-gewichteten Aufnahmen auch auf die diffusionsgewichteten Sequenzen zurückgegriffen werden. „Bei Patientinnen mit Kontrastmittelunverträglichkeit und mit schlechter Nierenfunktion können wir diese funktionellen Untersuchungstechniken einsetzen – ein großer Vorteil gegenüber der CT, für die bei der Tumordiagnostik Kontrastmittel notwendig sind“, erklärt Rosemarie Forstner. Auch beim Vulva- und Scheidentumor ist ihrer Meinung nach die MRT der CT eindeutig überlegen, weil sich die Tumoren direkt darstellen lassen, Kontrastmittel nicht unbedingt notwendig sind und auch hier ein diagnostischer Gewinn durch die funktionellen Techniken besteht. Da die MRT-Befunde eine wichtige Entscheidungsgrundlage in den Tumorboards sind, wird in der Salzburger Klinik der überwiegende Teil der Patientinnen mit dem MRT untersucht.
Die Grenzen der MRT-Diagnostik
Die Grenzen der Tumordiagnostik im MRT bestehen in der Größe des Tumors. „Das Zervixkarzinom kommt üblicherweise ab einer Größe von 1 Zentimeter und klinisch ab Stadium 1b zur weiteren Abklärung in den Kernspin. Die MRT beruht auf der Darstellung morphologischer Veränderungen – und die müssen eine gewisse Größe haben, um nachweisbar sein zu können“, so Dr. Forstner. Die Grenzen der Nachweisbarkeit liegen derzeit zwischen 5 und 10 Millimetern, die durch höhere Feldstärken zwar verbessert werden können, allerdings ist eine mikroskopische Darstellung von Tumoren nach aktuellem Kenntnisstand nicht möglich. „Es gibt Studien, die beweisen, dass die Nachweisbarkeit von Zervixkarzinomen bei 3 Tesla besser ist als bei 1,5, aber retrospektiv sind alle Tumoren auch bei 1,5 Tesla bereits zu erkennen. Ein gewisser Vorteil besteht mit den höheren Feldstärken bei den diffusionsgewichteten Techniken, trotz alledem wird eine Größe von 5 Millimetern derzeit als Grenze der Nachweisbarkeit angesehen“, schließt die Salzburger MRT-Spezialistin.
I M P R O F I L
PD Dr. Rosemarie Forstner hat an der Leopold- Franzens-Universität Innsbruck Medizin studiert und ihre Ausbildung zur Fachärztin für Radiologie am Zentralröntgeninstitut der Landeskrankenanstalten Salzburg absolviert. Nach der Facharztprüfung und einem Visiting Fellowship am UCSF in San Francisco wurde sie 1992 zur Oberärztin und Leiterin der Magnetresonanztomographie am Zentralröntgeninstitut ernannt. Im Jahr 2006 habilitierte sie an der Paracelsus Medizinischen Privatuniversität Salzburg. Seit 2004 ist Dr. Forstner Vorstandsmitglied der Section Woman’s Imaging der European Society of Urogenital Imaging.
25.09.2012