Artikel • Prostatadiagnostik
Die Fusionsbiopsie – der Weg zu mehr personalisierter Medizin
Die MRT/Ultraschall-Fusionsbiopsie ist ein relativ neues Verfahren, das in Diagnostik und Therapie vor allem von Prostatakarzinomen zum Einsatz kommt. Das Prinzip beruht darauf, mithilfe der Ultraschall-Bildgebung gezielt Gewebeproben aus den befallenen Bereichen zu entnehmen, die vorher im MRT-Scan als auffällig diagnostiziert wurden.
Bericht: Daniela Zimmermann

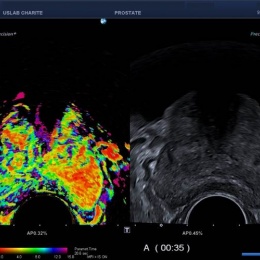
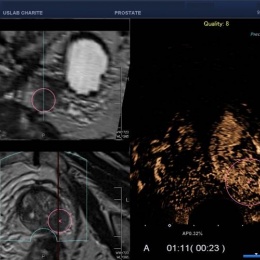
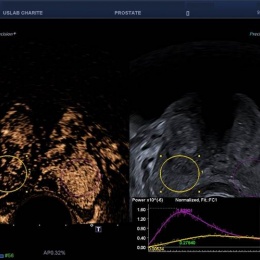
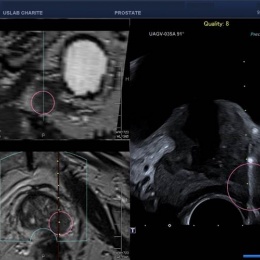
Innovativ ist dabei, dass die Ultraschall- und MRT-Bilder übereinandergelegt werden. Während des Eingriffs nutzt der behandelnde Arzt den MRT-Scan als Hintergrundaufnahme, um bei der live durchgeführten Ultraschall-Visualisierung präzise zu navigieren.
„Der große Vorteil der Fusionsstanze besteht darin, dass man dank ihr gezielt aggressive Tumore herausfiltern kann“, erklärt Prof. Thomas Fischer, klinisch leitender Oberarzt in der Radiologie an der Charité Mitte in Berlin. „Damit kommen wir dem Ziel ein Stück näher, die Therapie für jeden einzelnen Patienten individuell anpassen zu können.“ Denn mit der neuen Methode lässt sich die Detektionsrate aggressiver Tumore deutlich erhöhen, wie eine Studie an der Charité mit 169 Patienten gezeigt hat: Nachdem trotz erhöhter PSA-Werte bei der Kontroll-Biopsie keine Tumore detektiert wurden, erfolgte eine weitere Gewebeprobe via Fusionsbiopsie. Bei 46 von 169 Patienten wurde daraufhin ein klinisch signifikanter Tumor gefunden. 31 der 46 Befunde konnten überhaupt nur durch das Fusionsverfahren und nicht mit der wiederholten Standardbiospie detektiert werden.
Diese Treffsicherheit führt zu besseren klinischen Ergebnissen und reduziert damit die Anzahl an Biopsie-Sitzungen. „Wünschenswert wäre eine verbindliche Regelung, ab welcher Anzahl negativer Vorbiopsien auf die Fusionsbiopsie umzusteigen ist, oder ob zur Tumordiagnostik nicht sogar das multiparametrische MRT (mpMRT) als erste bildgebende Diagnostik - vielleicht sogar im Rahmen eines Screenings - eingesetzt werden sollte“, meint Fischer. Denn je früher der Tumor in der Gewebeprobe festgestellt wird, umso weniger Stanzen sind nötig, und desto früher kann die richtige Therapie eingeleitet werden.
An der Berliner Charité wird die Fusionsbiospie über die Stadt verteilt an drei Standorten angeboten, Urologen und Radiologen arbeiten dabei im Team. Die meisten Patienten mit auffälligem PSA-Befund und negativen Erstbiopsien werden zunächst in die mpMRT überwiesen. Je nach Ergebnis, folgt die Fusionsbiospie. „Mit dem MRT filtern wir insbesondere die aggressiven Tumore heraus. Weniger aggressive Befunde werden schlechter erfasst. Die Fusionsstanze dient anschließend dazu, den Befund aus dem MRT histologisch zu abzusichern“, erklärt Fischer. Ein wichtiges Detail: Das bei der Fusion eingesetzte Ultraschallgerät leistet mehr als die Fusion von Bildern, denn vor allem High-end Systeme sind multiparametrischer, als es das MRT derzeit ist.
Weniger falsch-positive Befunde
Der Radiologe im Team ist dafür zuständig, den relevanten Herd auch treffend zu diagnostizieren. Denn das Prostatakarzinom ist multifokal; oft gibt es mehrere Herde in der Drüse, die aber nicht alle gleich wichtig sind. Das mpMRT detektiert den kritischen Herd zuverlässig, so dass im Anschluss der kontrastmittelgestützte Ultraschall und die Elastographie zum Einsatz kommen können.
Dank der Präzision der Fusionsbiopsie gibt es die erste Gruppe an Radiologen, die vorschlagen, vollständig auf die traditionellen Zufallsproben zu verzichten. Ein weiterer Grund für die Präferenz der neuen Methode ist die Reduktion des Risikos von Komplikationen nach dem Eingriff. Europäische Richtlinien schreiben vor, neben zwei gezielten auch 10 zufällige Proben zu entnehmen. Laut Thomas Fischer eine sinnvolle Maßnahme: „Zugegeben: Viele der Tumore, die man durch die zusätzliche systematische Biopsie findet, sind klinisch nicht relevant.“ Aber es geht auch darum, bei bereits diagnostiziertem Tumor herauszufinden, welcher Anteil der Prostata insgesamt betroffen ist. „Wenn der Patient zusätzlich zum Hauptherd noch kleine Tumore aufweist– auch wenn die, für sich betrachtet, nicht relevant sind – dann würden wir ihm keine fokale Therapie anbieten. Konzentrieren sich Tumore auf ein Areal und sind bestimmte Bedingungen gegeben, dass beispielweise der Gleason-Score von 3+4 nicht überschritten wird, dann schon.“
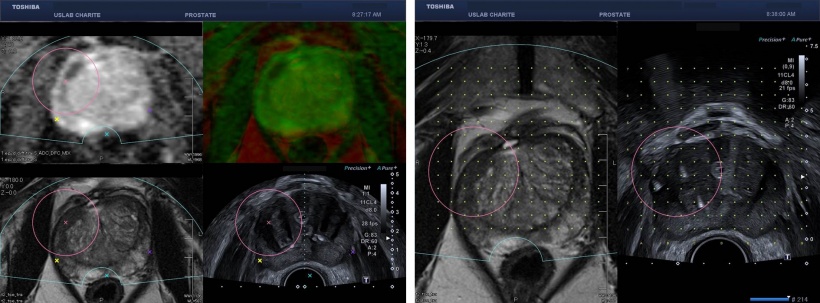
Rechtes Bild: Grid Überlagerung im MRT und US Bild zur Nadelplatzierung um den Tumor. Exakte Positionierung und Kontrolle der Ablationsgröße möglich.
Ausblick
Spielten die Kosten keine Rolle, wäre das MRT als Instrument für das Screening geeigneter als der PSA-Test
Thomas Fischer
Braucht es in Zukunft noch den PSA-Test und die traditionellen, vollständigen, randomisierten Biopsien? „Spielten die Kosten keine Rolle, wäre das MRT als Instrument für das Screening geeigneter als der PSA-Test“, glaubt Fischer. „Was sich auf jeden Fall einsparen ließe, wären die randomisierten Erstbiopsien bei auffälligen PSA-Werten. Durch die Abklärung im MRT und dank Fusionsbildgebung mit Ultraschall ließen sich viele verdächtige Herde diagnostizieren. Sind Gewebeproben nötig, führt die Fusionsbiopsie schneller zum Ziel als ganze Reihen von Biopsie-Sitzungen.
Die diagnostischen Verbesserungen lassen auch die Bilanz von Prostata-OPs in einem anderen Licht erscheinen. 2012 wurde im New England Journal eine Arbeit veröffentlicht, die nachwies, dass eine Operation die Überlebenschancen der Patienten gar nicht verbesserte. „Dieser Effekt erklärt sich daher, dass die Studie keine saubere Trennung zwischen Patienten mit aggressivem und klinisch nicht relevantem Tumor gezogen hat“, so Fischer. Je eindeutiger die Tumorcharakterisierung ausfällt, umso besser wird die Bilanz von Therapien wie der Prostatektomie künftig ausfallen. Der Experte abschließend: „Uns ist es wichtig, den besten Weg für den einzelnen zu finden. Dafür sind zwei Dinge entscheidend: die Fusionsbiopsie und die interdisziplinäre Zusammenarbeit von Urologen und Radiologen im Team.“
Profil:
Prof. Thomas Fischer leitet seit 2013 das Institut für Radiologie der Charité Berlin. Zuvor war er Leiter des interdisziplinären US-Zentrums der Charité sowie Vorsitzender der US-Gerätekommission. In 2009 gründete er das Ultraschallforschungslabor der Charité, dessen Leitung er bis 2011 innehatte. Seine Forschungsschwerpunkte umfassen die komplette Mammadiagnostik, KM-Ultraschall, US/CT/MRT-Bildfusion, entzündlich rheumatische Erkrankungen sowie Diagnostik und Therapie des Prostatakarzinoms. Er ist Mitglied der European Society of Radiology (ESR), der Deutschen Röntgengesellschaft (DRG), der Deutschen Ultraschallgesellschaft in der Medizin (DEGUM) und Ehrenmitglied der Polnischen Ultraschallgesellschaft (PUS).
13.10.2017