Thrombolyse versus Thrombektomie
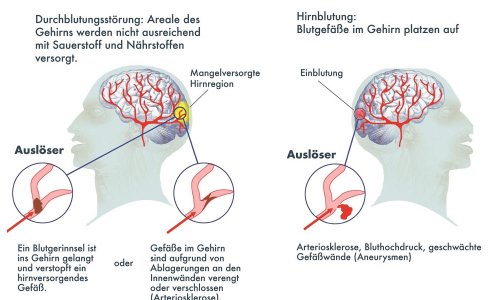
Das Gehirn verbraucht etwa 20 Prozent des Sauerstoffs im Gesamtkörper. Ist die Blutzufuhr eingeschränkt oder ganz unterbrochen, kommt es zu irreparablen Zellschäden.

Umso schneller die arteriellen Gefäße wieder geöffnet sind, umso größer sind die Rehabilitationschancen des Patienten. Die Frage, ob man Blutgerinnsel beim akuten ischämischen Schlaganfall jedoch besser medikamentös oder endovaskulär behandelt, ist strittig und in der Neuroradiologie gerade heftig diskutiert.
Prof. Dr. Michael Forsting, Direktor des Instituts für Diagnostische und Interventionelle Radiologie und Neuroradiologie des Universitätsklinikums Essen und Vorstandsmitglied der Deutschen Gesellschaft für Neuroradiologie (DGNR), kennt das Dilemma: „Die intravenöse Thrombolyse ist schnell – und Zeit ist der entscheidende Faktor für eine erfolgreiche Schlaganfalltherapie. Die Medikamente, die das Blutgerinnsel auflösen sollen, wirken aber nicht immer so, wie wir es uns wünschen. Die Thrombektomie dagegen rekanalisiert die Gefäße sehr viel zuverlässiger, aber die Intervention braucht mehr Vorbereitungszeit.
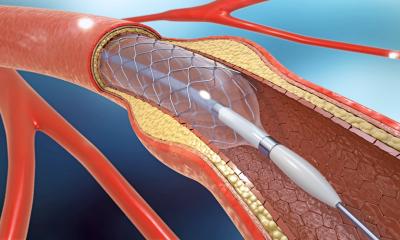
“ Deshalb werden beide Verfahren in vielen Stroke Units miteinander kombiniert. Bei diesem Bridging-Konzept beginnt man – nachdem der Verdacht auf einen Hirninfarkt durch eine Computertomographie bestätigt wurde – mit der intravenösen Lyse mit rt-PA (rekombinanter Tissue Plasminogen Activator) und bereitet in der Zwischenzeit alles für eine Angiographie vor. Leider kommt die katheterbasierte Thrombektomie nur bei einer eingeschränkten Zahl an Patienten zum Einsatz, sodass die Effektivität beziehungsweise Überlegenheit des Verfahrens gegenüber der Lyse schwierig zu beurteilen ist. „Wir brauchen dringend evidenzbasierte Daten, die einen direkten Vergleich der unterschiedlichen Behandlungsformen beim akuten ischämischen Schlaganfall ermöglichen“, macht der Essener Neuroradiologe deutlich, „wie aber soll man eine Studie aufsetzen, ohne dem Patienten eine etablierte Therapie vorzuenthalten? Um diesen ethischen Komplex aufzulösen, bedarf es intelligenter Studienprotokolle.
“ Die mechanische Thrombektomie gilt unter vielen Neuroradiologen als großer Hoffnungsträger. Denn die Lyse-Therapie ist auch problembehaftet, da sie die Blutgerinnung insgesamt außer Kraft setzt. Dadurch kann es zu lebensgefährlichen Einblutungen kommen. Für frisch operierte Patienten oder solche mit Magengeschwür ist das Verfahren also ungeeignet. Insofern war es ein mehr als herber Rückschlag, als im Jahr 2013 gleich drei randomisierte multizentrische Studien (SYNTHESIS, IMS III und MR RESCUE) nicht bestätigen konnten, dass der Outcome der Patienten durch eine Gefäßintervention verbessert wird. Bei allen drei Studien wurden allerdings überwiegend veraltete Kathetersysteme anstelle moderner Stent- Retriever verwendet, was eine erhebliche methodische Einschränkung darstellt. Hinsichtlich der enttäuschenden Studienergebnisse vermutet Forsting außerdem: „Das No-Reflow-Phänomen könnte der Grund sein, denn ist eine Hirnarterie verstopft, sind auch die dahinterliegenden Blutgefäße bis hin zu den Kapillaren betroffen. Wenn diese Areale bereits abgestorben sind, nützt es auch nichts mehr, wenn man dann noch den Gefäßverschluss beseitigt.“
Aktuell laufen zahlreiche neu aufgesetzte randomisiert-kontrollierte Untersuchungen, die die Frage nach der überlegenen Methode – Thrombolyse oder Thrombektomie – eindeutig klären sollen. „Jeder Schlaganfallpatient, der zurzeit in einem der großen Zentren behandelt wird, fließt auch als Proband in die wissenschaftliche Forschung ein“, so Forsting. Und was würde passieren, sollte sich die Neurointervention am Ende tatsächlich als Methode der Wahl herausstellen? „Das würde dazu führen, dass die Patienten nicht überall behandelt werden können, denn nicht in jedem Krankenhaus gibt es einen Neuroradiologen, der das auch kann. Und wir würden im Gesundheitssystem Anpassungen vornehmen, die wir in der jahrtausendelangen Geschichte der Medizin schon immer vorgenommen haben. “
29.05.2014