Artikel • MR & Knochen
Unschlagbar: die (Ganzkörper-)MRT bei Knochenmetastasen
Knochenmetastasen sind häufig auftretende Begleiterkrankungen bei vielen Tumoren wie etwa Brust-, Prostata-, Colon- und Bronchialkarzinom und stellen eine wesentliche Verschlechterung in der Überlebenszeit des Patienten dar.

Bislang war die Skelettszintigraphie das klassische Suchprogramm beim Aufspüren dieser Metastasen. Doch verschiedene Studien legen nahe, dass das Verfahren der Szintigraphie überholt ist und die MRT Knochenherde und Organmetastasierungen früher und besser erkennt. Diese Aussage deckt sich auch mit den Ergebnissen der jüngsten Studie von Prof. Dr. Andrea Baur-Melnyk, Oberärztin am Klinikum der Universität München am Campus Großhadern, und ihren Kollegen, die in Kürze veröffentlicht wird.
„Knochenmetastasen sind primär Knochenmarkmetastasen, das heißt, sie beginnen im Knochenmark und zerstören erst sekundär den Knochen. Da die MRT die direkte Darstellung des Knochenmarkraums erlaubt, erkennt man mit diesem Verfahren die Metastasen früher als im CT oder beim Röntgen und in der Regel noch bevor es zu einer Destruktion des Knochens gekommen ist“, erklärt Prof. Baur-Melnyk. Daraus ergeben sich große therapeutische Vorteile für den Patienten. Denn je früher die Metastasen entdeckt werden, desto besser können sie auch behandelt werden, zum Beispiel mit Bisphosphonaten, die die Osteoklasten hemmen. Dadurch können die Auflösung und der Abbau von Knochengewebe (Osteolyse) verhindert oder verlangsamt werden und mögliche Komplikationen wie Wirbeleinbrüche oder Querschnittslähmungen bleiben dem Patienten erspart.
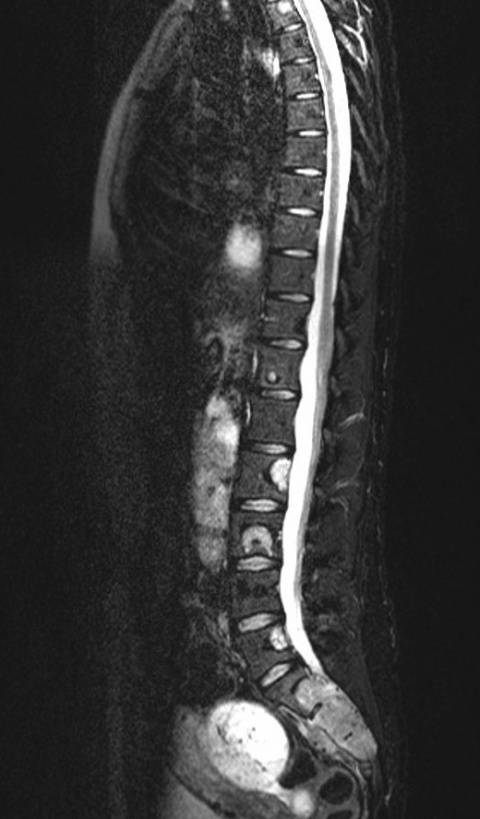
Damit belegt die MRT bei der Detektion von Knochenherden uneingeschränkt Platz eins, denn auch eine Szintigraphie zeigt einen Befund erst bei einer Reaktion des Knochens. Zudem gibt es Metastasen, die szintigraphisch okkult sind, insbesondere bei rein osteolytischen Herden. In der 2-Zentren-Studie von Ohlmann-Knafo aus dem Jahr 2009 („Diagnostischer Stellenwert der Ganzkörper-MRT und der Skelettszintigraphie in der ossären Metastasendetektion bei Mammakarzinompatientinnen“) konnte zudem nachgewiesen werden, dass bei einer Skelettszintigraphie falsch negative Ergebnisse in sehr viel stärkerem Maß als bei der MRT auftraten. „Die Sensitivität lag bei der Ganzkörper-MRT bei 90 Prozent, bei der Szintigraphie hingegen nur bei 40 Prozent und auch die Spezifität war mit 94 Prozent im MRT höher als mit 81 Prozent bei der Szintigraphie. Diese Zahlen lassen auch deshalb aufhorchen, weil die Szintigraphie bei Brustkrebs eigentlich als der Goldstandard für das Aufspüren von Knochenmetastasen angesehen wird“, resümiert die Münchner Oberärztin.
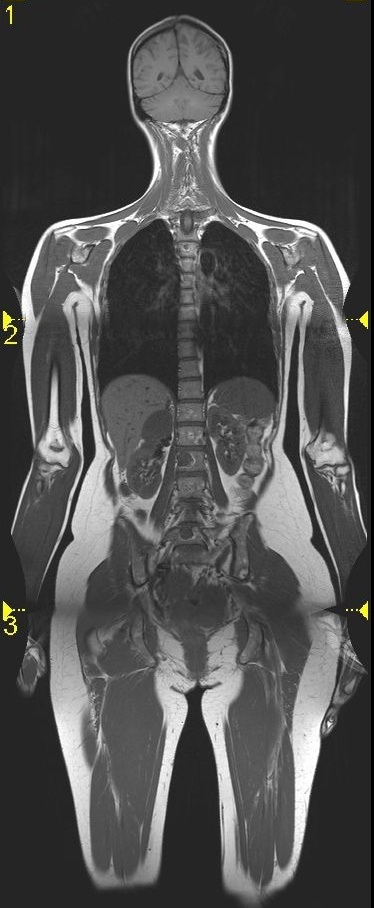
Nach Ansicht von Baur-Melnyk liegt das auch daran, dass die Ganzkörper-MRT als Verfahren noch relativ jung ist und vorwiegend in großen (Universitäts-)Kliniken zum Einsatz kommt. So könnten noch gut fünf bis zehn Jahre vergehen, bis die Szintigraphie flächendeckend von der Ganzkörper-MRT abgelöst wird und in die entsprechenden Leitlinien aufgenommen wird. Dabei spielen wie immer auch wirtschaftliche Aspekte eine wichtige Rolle. Eine lokale MRT zum Ausschluss oder Nachweis von Metastasen wird von den gesetzlichen Kassen bezahlt, ebenso eine Szintigraphie – eine Ganzkörper-MRT jedoch nicht. Das stellt ein nicht unerhebliches Problem für die Kliniken dar, denn wenn ein Kassenpatient für die Ganzkörper-MRT für etwa eine Stunde das MRT-Gerät belegt, ist das nicht kostendeckend und die Klinik macht ein Minus.
Am Universitätsklinikum München erhalten vor allem junge Patienten und solche mit einem unerklärlichen Anstieg der Tumormarker eine Ganzkörper-MRT. „Grundsätzlich ist die MRT das Verfahren der Wahl bei Knochenmetastasen. Wenn ein Patient Wirbelsäulenschmerzen hat und die Anamnese einen Tumor ergeben hat, beginnt die Diagnostik primär mit dem Röntgen, meistens allerdings ohne Erfolg. Dann wird eine lokale MRT gemacht und wenn sich der Verdacht auf Metastasen bestätigt, schließt sich die Ganzkörperbildgebung für das Staging an. Dazu gehörten auch eine CT des Thorax und des Abdomens, um Herde in Lunge und Leber detektieren zu können“, schildert die Professorin.
Bei einem erheblichen Prozentsatz dieser Patientinnen konnten wir Metastasen nachweisen, die sonst vermutlich primär unerkannt geblieben wären
Andrea Baur-Melnyk
Mit ihrer jüngsten Studie bestätigt Baur-Melnyk diese Vorgehensweise. In den vergangenen drei Jahren untersuchte sie 40 primär asymptomatische Brustkrebspatientinnen im Rahmen der PONS-Studie, einer patientenorientierten Nachsorgestudie. Normalerweise beschränkt sich die Brustkrebsnachsorge auf die Brust, andere Körperareale werden diagnostisch nicht abgeklärt. In dieser Studie wurden die Patientinnen, bei denen im Labor ein Anstieg der Tumormarker festgestellt wurde, zusätzlich im Ganzkörper-MRT untersucht. „Bei einem erheblichen Prozentsatz dieser Patientinnen konnten wir dabei Metastasen nachweisen, die sonst vermutlich primär unerkannt geblieben wären. Die Ganzkörper-MRT ist bezüglich der Detektion von Knochenherden und Organmetastasierungen besser als die PET-CT. Die PET-CT hingegen ist bei lokalen Rezidiven, bei Lymphknotenbefall und auch bei Lungenrundherden besser“, so Baur-Melnyk.
Damit stellt sie die Ergebnisse älterer Studien infrage, denn vor zehn bis 20 Jahren konnte durch eine zusätzliche bildgebende Diagnostik in der Brustkrebsnachsorge keine Überlebenszeitverlängerung nachgewiesen werden: „Die radiologische Diagnostik ist heute sehr viel ausgereifter und in der Lage, Rezidive schon sehr viel früher zu erkennen.“ Allerdings ist Baur-Melnyk nicht sehr optimistisch, dass diese Erkenntnisse zeitnah zum Vorteil für die Patienten werden: „Der Nutzen der radiologischen Nachsorge für die Überlebenszeit und die Lebensqualität der Patientinnen müsste wiederum durch große Studien bewiesen werden. Und solange kein großes wirtschaftliches Interesse an diesen Studien besteht, werden diese wohl auch nicht durchgeführt werden“, fasst die Münchnerin den derzeitigen Streitpunkt zwischen Radiologen und Gynäkologen zusammen.
Profil:
Nach dem Studium der Humanmedizin an der Ludwig-Maximilians-Universität in München bildete sich Prof. Dr. Andrea Baur-Melnyk am Klinikum Großhadern zur Fachärztin für Radiologie weiter. 2003 übernahm sie als Oberärztin die Funktionsleitung über die Allgemeine Radiologie und habilitierte mit einer Arbeit über „Die Wertigkeit der MRT in der Diagnose und Prognose des multiplen Myeloms“. Die Berufung zur außerplanmäßigen Professorin erfolgte 2010. Ihre Tätigkeitsschwerpunkte liegen in der muskuloskelettalen Bildgebung der Orthopädie und der physikalischen Medizin, bei Knochen- und Weichteiltumoren und in der Ganzkörperbildgebung/Präventivmedizin. Baur-Melnyk ist Mitglied zahlreicher europäischer und internationaler Fachgesellschaften und organisiert den Studentenunterricht im Rahmen des München-Harvard-Projekts.
18.01.2013