Epilepsie
Reelle Schnitte im virtuellen Gehirn
Etwa ein Prozent der Bevölkerung weltweit leidet an Epilepsie, allein in Frankreich sind etwa 600.000 Menschen regelmäßig von epileptischen Anfällen betroffen. Dabei entladen sich Nervenzellen der Hirnrinde plötzlich und zwingen anderen Nervenzellen ihren Rhythmus auf. Die Folgen sind individuell verschieden und vorübergehend. Sie reichen vom leichten Muskelzucken oder Kribbeln bis hin zu starken Krampfanfällen mit Beeinträchtigungen der Sprache, des Gedächtnis, der Motorik und des Verhaltens.

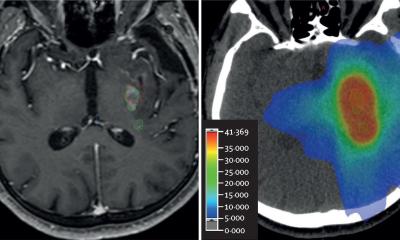
Bislang waren die Mechanismen der Erforschung dieser Erkrankung limitiert. Denn bei etwa der Hälfte der Patienten zeigt eine MRT oder ein Elektrozephalogramm (EEG) keine sichtbaren Anomalien im Gehirn. Jetzt haben Forscher des Centre national de la recherche scientifique (CNRS), des Institut national de la santé et de la recherche médicale (Inserm), der Universität Aix-Marseille und dem öffentlichen Krankenhaus in Marseille (AP-HM) zum ersten Mal ein virtuelles Gehirn erstellt, mit dem die Entstehungsorte der Epilepsie und ihre Verbreitung nachvollzogen und chirurgische Eingriffe besser geplant werden können.
Bei 70 Prozent der Patienten hilft eine medikamentöse Behandlung, um die Krisen kontrollieren zu können. „Wenn die Medikamente nicht ausreichen, zieht man eine OP in Betracht, bei der zuerst die eliptogene Zone lokalisiert und diese dann entfernt oder neutralisiert wird, je nach Methode“, erklärt Dr. Fabrice Bartolomei, Chef der Klinik für Neurophysiologie am Hôpital de la Timone in Marseille. Die MRT des Kopfs ist eine wichtige Untersuchung bei der Lokalisierung der anormalen Aktivität des Gehirns. Sie liefert nicht nur ein Bild der anatomischen Gegebenheit, sondern mit Hilfe der Traktografie kann zudem der Verlauf größerer Nervenfaserbahnen rekonstruiert werden. Als zweite Informationsquelle dient die Elektronenzephalografie, bei der die epileptischen Krisen zusätzlich im Video aufgezeichnet werden. „Man nimmt die Gehirnaktivität mit Hilfe von Elektroden auf, die vom Neurochirurgen unter Vollnarkose in den Zonen des Gehirns gesetzt werden, die uns wichtig erscheinen, um einerseits das Entstehen der epileptischen Krisen und andererseits die Ausbreitung im Gehirn zu verstehen“, so Dr. Bartolomei.
Neue, weniger invasive Techniken werden derzeit erprobt, wie z.B. die Magnetoenzophalografie (MEG), die die Veränderungen in Magnetfeldern auf der Oberfläche der Kopfhaut entsiegelt und kartografiert. Ganz neue Perspektiven eröffnet das Modell des virtuellen Gehirns. „Mit dem virtuellen Gehirn haben wir einen Ansatz entwickelt, der es uns erlaubt, ein mathematisches Modell für einen einzelnen Patienten zu personalisieren. Das mathematische Modell ist eine Darstellung, anhand derer wir individuelle Simulationen durchführen können“, schildert Dr. Viktor Jirsa, Leiter der Abteilung neurowissenschaftliche Systeme beim CNRS.
Das virtuelle Gehirn erlaubt es, die Gehirnaktivität darzustellen und die Ursprünge der epileptischen Krisen und ihre Ausbreitung im Gehirn für eine genauere Diagnose zu identifizieren. Das hilft, um die zu operierenden Zonen zu markieren und es bietet die Möglichkeit, die wirksamsten und am wenigsten invasiven OP-Schnitte zu testen. Verschiedene mögliche OP-Szenarien und ihre Auswirkungen auf das Gehirn können so durchgespielt werden. Dr. Bartolomei: „Im ersten Schritt werden die Untersuchungsergebnisse aus MRT und EEG in das Model übertragen. Dann setzt man im Modell Erregungsimpulse an den Knotenpunkten, besonders in den Zonen, die man als epileptogene Zonen vermutet. So können epileptische Herde im Modell selbst ausgelöst und visualisiert werden und der Ausgangsort und die Art der Verbreitung im Gehirn rekonstruiert werden.“
Bei jedem Kranken verläuft die Interaktion der Knotenpunkte im Gehirn anders. Am virtuellen Modell kann man den Effekt eines chirurgischen Eingriffs an bestimmten Knotenpunkten im Gehirn vorhersagen. Man entfernt dabei bestimmte Zonen und sieht dann, ob die Krisen sich immer noch entwickeln können oder aufgrund der durchtrennten Verbindungen gestoppt sind. Damit erhöht sich die Effektivität und Planbarkeit der epileptischen Chirurgie, die bislang äußerst schwierig ist. Mögliche Nebenwirkungen der OP können mit dem Modell allerdings nicht vorhergesagt werden.
In Marseille wird das virtuelle Gehirn derzeit zur OP-Planung eingesetzt, eine Evaluierung mit operierten Patienten hat bislang noch nicht stattgefunden. Dafür liegt noch ein längerer Weg vor den Forschern. Zunächst müsse jetzt überprüft werden, ob das virtuelle Gehirn die Krisen gut abbildet. In eineinhalb bis zwei Jahren rechnet Dr. Bartolomei mit der Praxistauglichkeit des Modells in seiner Klinik. Da die elektrischen Biomarker der Epilepsie sehr spezifisch sind, dürfte laut Dr. Bartolomei eine Übertragbarkeit des Modells auf andere neurodegenerative Erkrankungen nicht so einfach sein.
Profil
Fabrice Bartolomei ist Neurologe mit dem Spezialgebiet Epilepsie sowie Professor an der Universität Aix-Marseille (Frankreich), wo er die Abteilung „Service de Neurophysiologie Clinique“ leitet. Darüber hinaus ist Prof. Bartolomei Chefarzt am Centre Saint-Paul Hôpital Henri Gastaut in Marseille, einem der ersten Krankenhäuser Europas, die Epilepsie behandelten. Er hat zahlreiche Artikel zum Thema Epilepsie veröffentlicht, insbesondere zu dem Konzept der Epileptogenic Networks und zu den Zusammenhängen zwischen Stress, Emotionen und Epilepsie. Er setzt sich für die EEG/SEEG-Analyse bei fokalen Epilepsien ein und ist der Mitbegründer des Epileptogenicity Index, einer Methode zur Beurteilung der Epileptogenizität von Hirnarealen.
24.04.2017