Artikel • Update Pankreas
Reden wir Klartext
Warum die strukturierte Befundung mehr als ein Trend ist
Bericht: Karoline Laarmann

Jeder Befund in der Radiologie ist auf seine Art strukturiert. Die Betonung liegt „auf seine Art“. Denn frei formulierte Befundberichte sind so individuell wie ihre Verfasser. Dass dadurch auch Fehlkommunikation entstehen kann, ist vorprogrammiert. Das geht besser, meint Prof. Dr. Andreas Schreyer, stellvertretender Direktor des Instituts für Röntgendiagnostik am Universitätsklinikum Regensburg. Er erläutert, wie die strukturierte Befundung in bestimmten Fällen Fakten schaffen kann und warum Bedenken in Richtung „Produktivitätswahn“ unbegründet sind.
Es war ein US-Paper, das Prof. Schreyer selbst zum Gläubigen des Structured Reporting machte (Brook O.R. et al, Radiology 2015). Im Rahmen einer multizentrischen Vergleichsstudie wurden Chirurgen in drei unterschiedlichen Ausbildungsstadien strukturierte und konventionelle Befundberichte zum Pankreaskarzinom vorgelegt. Mit dem Ergebnis, dass die befragten Operateure zu 96, 69 und 98 Prozent mit den strukturierten Befundungen zufrieden waren und zu 31, 43 und 25 Prozent mit den konventionellen Befundungen.
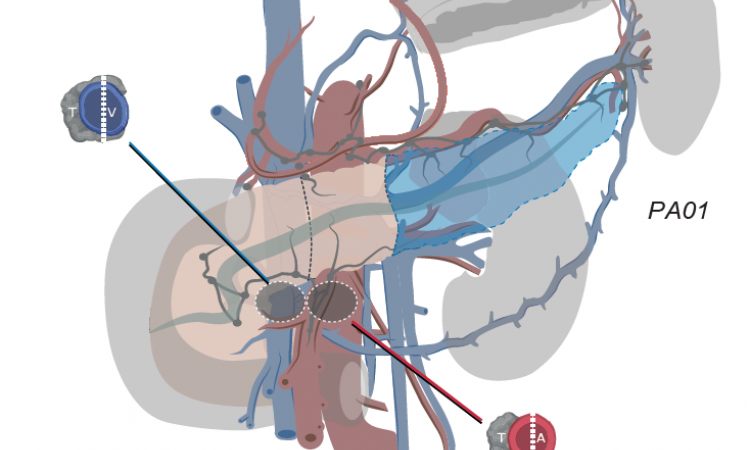
Aber was definiert eine strukturierte Befundung eigentlich? „Es gibt keine offizielle Definition, aber gemeint ist, dass man eine Checkliste mit Key Features – die für die weitere Diagnose und Therapie relevant sind – Punkt für Punkt abarbeitet“, erklärt der Regensburger. Kollegen, die befürchten, sie würden dadurch vom Radiologen zum „Abklicker“ degradiert, kann er aber beruhigen: „Die strukturierte Befundung ist nicht der heilige Gral der Radiologie, sondern nur für ganz dedizierte Fragestellungen geeignet. Dann allerdings ist sie eine hervorragende Methode, um nichts Wichtiges zu vergessen, die interdisziplinäre Kommunikation zu verbessern und schnelle Entscheidungen zu ermöglichen. Letztendlich geht es hier nicht um die persönlichen Vorlieben des Befunders, sondern darum, was für den Patienten das Beste ist.“
Ein Klassiker der strukturierten Befundung stellt das Mammakarzinom dar. Hier arbeitet man bereits seit zwanzig Jahren mit dem klar definierten Breast Imaging Report and Data System, kurz BI-RADS, um Tumoren zu klassifizieren. So etwas wollte die AG Gastrointestinal-/Abdominaldiagnostik in der DRG, die Andreas Schreyer leitet, auch für den Bauchraum realisieren: „Das Pankreaskarzinom lag als Thema besonders nah, weil es sich um eine pathologische Entität handelt, die klar umrissen ist. Zudem ist der Bauchspeicheldrüsenkrebs eine Erkrankung, deren Prävalenz leider zunimmt, und deren Verlauf beim inoperablen Stadium nahezu immer tödlich ist. Deshalb ist es wichtig, dass die behandelnden Ärzte sich sehr schnell Klarheit darüber verschaffen können: Bringt eine Operation einen Überlebensvorteil für den Patienten oder nicht?“
Bei einer privaten Zusammenkunft erarbeiteten die Vorstandsmitglieder der Arbeitsgemeinschaft anhand von wissenschaftlichen Publikationen und eigenen Erfahrungswerten eine Checkliste darüber, was genau in dem strukturierten Report über das Pankreaskarzinom drin stehen sollte und was nicht. Nur das Allerwichtigste wollten sie dabei berücksichtigen, denn: „Niemand hat Lust, endlose Tabellen auszufüllen.“
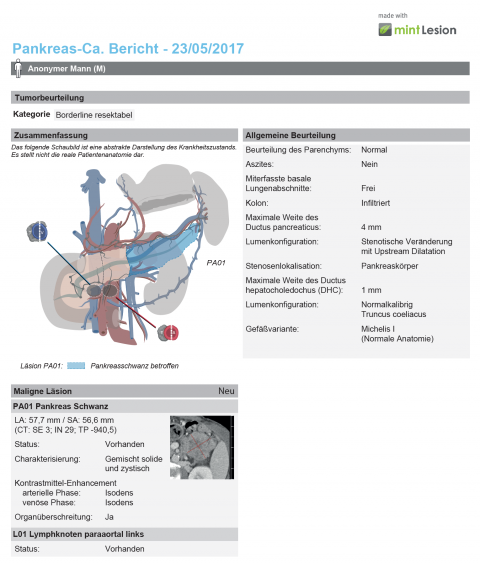
Die fertige Liste wurde anschließend von Chirurgen und Internisten überprüft und optimiert. „Das ist ein interdisziplinärer Prozess. Im Grunde sind wir ja Dienstleister und die überweisenden Ärzte unsere Kunden. Darum zählt, was genau der Kunde von uns wissen will.“ Am Ende existierte eine Excel-Tabelle, die alle essentiellen Beurteilungskriterien beinhaltet und systematisch abfragt.
„Die Idee ist, dieses Arbeitstool in entsprechende Softwareprogramme zu integrieren“, so Prof. Schreyer. „Wenn der Radiologe dann ein Abdomen befundet und das Stichwort Pankreaskarzinom taucht auf, dann soll auch automatisch dieses Arbeitstool aufpoppen. Noch anschaulicher wird das Ganze natürlich in einer ergänzenden Grafik. Wenn man beispielsweise einen Tumor mit 1,5 cm Größe im Pankreaskopf mit Gefäßbeteiligung beschreibt, klickt man die betreffenden Features einfach an und die Software stellt aus den Informationen ein Schaubild zusammen.“
Hier passiert gerade nicht weniger als die Zukunft der Radiologie
Andreas Schreyer
Die strukturierte Befundung hat aber nicht nur das Potential für bessere Diagnosen und Therapien zu sorgen, sondern auch umfangreiche Datenanalysen zu ermöglichen. „Nur weil wir in der Radiologie große Datenmengen schaffen, heißt das nicht automatisch, dass wir Big Data produzieren“, stellt Schreyer klar. „Ein Computerprogramm versteht einen Befund, der als Freitext formuliert ist, nicht. Es braucht dafür erkennbare Muster. Mithilfe des Structured Reportings werden aus brach liegenden Daten auswertbare Informationen, mit denen man Tumorregister befüllen kann, bessere Therapiekonzepte erarbeiten und vieles mehr.“
Allerdings sind viele RIS (Radiologieinformationssysteme) heute noch textbasiert. Es braucht also fortschrittliche Software, die auch Bilder, Tabellen und Datenbanken integriert. Doch Prof. Schreyer ist sich sicher, dass das Structured Reporting kommen wird. Die nächsten fachwissenschaftlichen Projekte sind bereits in der Mache: „Wir arbeiten zurzeit mit der AG Onkologische Bildgebung in der DRG zusammen, die strukturierte Befundvorlagen für das Rektum-, Kolon- und das Pankreaskarzinom entwickelt, und steuern hier unsere Inhalte bei. Hier passiert gerade nicht weniger als die Zukunft der Radiologie.“
Profil:
Prof. Dr. Andreas Schreyer, MHBA, ist seit 2010 Stellvertretender Direktor am Institut für Röntgendiagnostik, Universitätsklinikum Regensburg. Darüber hinaus leitet er die AG Abdominal‐und GI‐Diagnostik der Deutschen Röntgengesellschaft (2014 – 2018), sitzt im Beirat der Deutschen Gesellschaft für Endoskopie und Bildgebende Verfahren und ist Mitglied der Zertifizierungskommission der Deutschen Darmkrebs- und Pankreaskrebszentren. Der gebürtige Bayer wurde u.a. mit dem Excellence Preis 2008 der Bayerischen Röntgengesellschaft und dem Vortragspreis der RWRG (Radiologie Kongress Ruhr) 2014 ausgezeichnet.
Veranstaltungshinweis:
Raum: Hörsaal 2
Freitag, 29. September 2017,
11:30–11:50
Symposium 2 - Pankreas
Befundung von Untersuchungen des Pankreas: Formular oder Prosa?
Andreas G. Schreyer (Regensburg)
29.09.2017