© SewcreamStudio – stock.adobe.com
News • Neuromodulation
Pharmakoresistente Epilepsie: Mehr Therapieoptionen, komplexere Entscheidungen
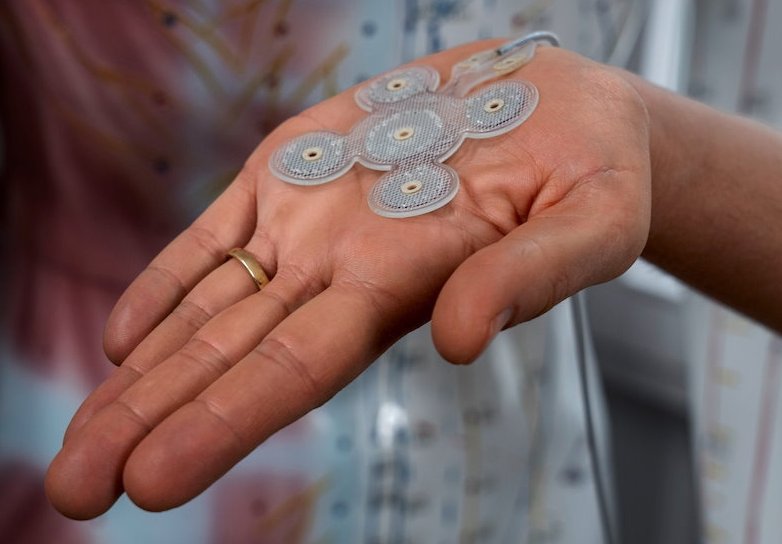
Weltweit leben 52 Millionen Menschen¹ mit Epilepsie und statistisch erleidet jeder Zehnte² einmal im Leben einen Anfall. Doch für viele Patientinnen und Patienten beginnt eine ganz andere Herausforderung, wenn Medikamente versagen: Es folgt ein jahrelanger Entscheidungsprozess über weiterführende Therapieoptionen. Doch viele dieser Ansätze sind wenig bekannt. In diesem Spannungsfeld stehen sowohl das medizinische Behandlungsteam als auch Hersteller von Medizinprodukten vor wachsenden Anforderungen. Epileptologe Prof. Dr. Martin Holtkamp von der Charité Berlin und Karl Stoklosa, CEO des Medizintechnikunternehmens Precisis, erläutern, wie sie damit umgehen – am Beispiel des Neuroimplantats Easee.
Ein epileptischer Anfall ist eine vorübergehende Störung im Gehirn durch überschießende elektrische Aktivität – ein Ereignis, das den Alltag Betroffener dauerhaft prägen kann. Wenn Medikamente nicht oder nicht ausreichend wirken, gilt ein Patient oder eine Patientin als pharmakoresistent. Das betrifft knapp 30% der Betroffenen.3 Die Feststellung einer Resistenz gegenüber Medikamenten kann bis zu fünf Jahre dauern.4 Dann muss eine Entscheidung über das weitere Vorgehen getroffen und neue Therapieoptionen abgewägt werden.
„In pharmakoresistenten Situationen gibt es selten schnelle oder einfache Antworten“, erklärt Prof. Dr. Martin Holtkamp, Medizinischer Direktor des Epilepsie-Zentrums Berlin-Brandenburg und Inhaber der Professur für Epileptologie an der Charité – Universitätsmedizin Berlin. Laut ihm bedürfen solche Entscheidungen viel Zeit: „Wir sprechen über komplexe Abwägungen, die im interdisziplinären Team getroffen werden müssen, mit Blick auf Risiken, Lebensqualität und langfristige Perspektiven.“ Jede therapeutische Entscheidung – ob medikamentös, chirurgisch oder diätetisch – wird zudem dokumentiert und in ihrer Begründung festgehalten. Hinzu kommen zahlreiche Therapieversuche und lange Beobachtungszeiträume. Ressourcen, die durch Personalengpässe und ökonomische Rahmenbedingungen im Gesundheitssystem zusätzlich unter Druck stehen.

Bildquelle: Precisis
Vor diesem Hintergrund wird deutlich, wie groß die Anforderungen an medizinische Entscheidungsprozesse geworden sind: „Therapieentscheidungen werden immer komplexer und erfordern einen kontinuierlichen Zugang zu neuen Methoden und aktueller Evidenz“, erläutert Karl Stoklosa, CEO von Precisis. Aus seiner Sicht sind deshalb nicht nur Ärztinnen und Ärzte und ihre Patientinnen und Patienten gefordert, sondern auch Medizintechnikunternehmen, die durch Forschung, klinische Studien und die systematische Auswertung von Daten zur besseren Orientierung in der Versorgung beitragen können.
Mehr Optionen, höhere Anforderungen: Therapieentscheidungen im Wandel
Die Therapielandschaft wird offener und vielfältiger. Bei pharmakoresistenter Epilepsie kommen heute epilepsiechirurgische Eingriffe ebenso infrage wie gering-invasive neurostimulative Verfahren. Therapieentscheidungen werden in der Regel evidenzbasiert und interdisziplinär getroffen: In Fallkonferenzen wägen Fachrichtungen gemeinsam Risiken, Nutzen und Lebensperspektiven ab. „Wo möglich, orientieren sich Diagnostik und Therapie an den aktuellen Leitlinien der Deutschen Gesellschaft für Neurologie. Mehr Optionen ermöglichen individuellere Entscheidungen, machen sie aber auch anspruchsvoller“, erklärt Prof. Dr. Holtkamp.
Dass sich neue Therapieansätze zunehmend in der Versorgung etablieren, zeigt sich auch international: Das Neuroimplantat Easee wird inzwischen in mehreren europäischen Ländern eingesetzt, darunter in Italien und im Vereinigten Königreich. „Diese Entwicklung verweist auf den bestehenden Bedarf an alternativen Behandlungswegen und unterstreicht die Bedeutung belastbarer Daten für fundierte Therapieentscheidungen“, so Karl Stoklosa. Zugleich habe sich der Anteil pharmakoresistenter Verläufe nicht deutlich verringert, weshalb für einige neue nicht-pharmakologische Verfahren derzeit randomisierte kontrollierte Studien zur unabhängigen Wirksamkeitsprüfung liefen, ergänzt Holtkamp.
Mehr als Anfallskontrolle: Therapieentscheidungen für junge Patientinnen und Patienten
Wie komplex diese Abwägungen sind, zeigt sich besonders bei jungen Menschen mit Epilepsie. Auch bei ihnen können Medikamente ihre Wirkung verlieren – mit Folgen, die weit über die unmittelbare Anfallskontrolle hinausreichen: „Bei jüngeren Patientinnen und Patienten geht es nicht nur um Anfallskontrolle, sondern um Entwicklung, Selbstständigkeit und Lebensqualität über Jahrzehnte“, erklärt Holtkamp. Gerade nach dem Eintritt einer medikamentösen Therapieresistenz stellt sich daher frühzeitig die Frage nach wirksamen, gleichzeitig aber möglichst schonenden Alternativen.
Bildquelle: Precisis
Vor diesem Hintergrund untersucht die Studie EASEE4YOU die Wirksamkeit des Neuroimplantats Easee von Precisis bei Jugendlichen zwischen 12 und 17 Jahren, um eine gesicherte Datenbasis für diese Altersgruppe zu schaffen. Stoklosa sieht die Rolle der Medizintechnik dabei nicht allein in der Entwicklung neuer Verfahren. „Unser Beitrag muss sein, Innovationen durch verlässliche Daten, transparente Studien und kontinuierlichen Austausch so in die Versorgung zu bringen, dass sie Ärztinnen und Ärzte bei ihren Entscheidungen unterstützen und Patientinnen und Patienten tatsächlich erreichen“, sagt der CEO von Precisis. „Dabei geht es nicht darum, Innovationen zurückzuhalten, bis jede Frage beantwortet ist, sondern sie verantwortungsvoll und nachvollziehbar dort einzusetzen, wo der klinische Bedarf am größten ist.“
Wie Künstliche Intelligenz Therapieentscheidungen präziser macht
Therapieentscheidungen werden zunehmend datenbasierter und individueller – nicht zuletzt, weil immer mehr klinische Informationen verfügbar sind. Künstliche Intelligenz kann dabei helfen, diese Datenmengen systematisch auszuwerten, Muster zu erkennen und Therapieeffekte besser einzuordnen. „Die Medizin bewegt sich klar in Richtung personalisierter, datengetriebener Entscheidungen“, erklärt Holtkamp. Für Entwickler von Medizintechnik ist das ein langfristiger Prozess: „Die Weiterentwicklung der Neuromodulation und datenbasierter Methoden hat nicht nur für Epilepsie Relevanz, sondern perspektivisch auch für andere neurologische Erkrankungen wie Depression oder Parkinson“ erläutert Stoklosa.
Mehr Therapieentscheidungen bedeuten mehr Wissen, Optionen und bessere Strukturen
Die wachsende Zahl verfügbarer Therapieoptionen bei pharmakoresistenter Epilepsie verbessert die Möglichkeiten zur individualisierten Behandlung – erhöht aber zugleich die Anforderungen an klinische Entscheidungsprozesse. Medizintechnik kann dazu beitragen, diese Komplexität handhabbar zu machen: durch belastbare Studiendaten, transparente Kommunikation und die Bereitschaft, neue Verfahren dort einzusetzen, wo der klinische Bedarf am größten ist und die Evidenzlage es zulässt.
Literatur:
- https://www.aerzteblatt.de/news/weltweit-etwa-52-millionen-menschen-von-epilepsie-betroffen-2d6018f2-1381-43ce-854b-5e1402aee01d
- https://hirnstiftung.org/wp-content/uploads/2024/11/DHS_Patientenleitlinie_Epilepsie_Stand-November-2024.pdf
- https://www.go-bio.de/gobio/de/gefoerderte-projekte/gobio-initial/_documents/EpiTher.html
- https://ucbcares.de/patienten/epilepsie/de/content/805161459/operative-behandlung
Quelle: Precisis
22.03.2026