Quelle: Scientific Animations Inc.
News • Neue Strategie
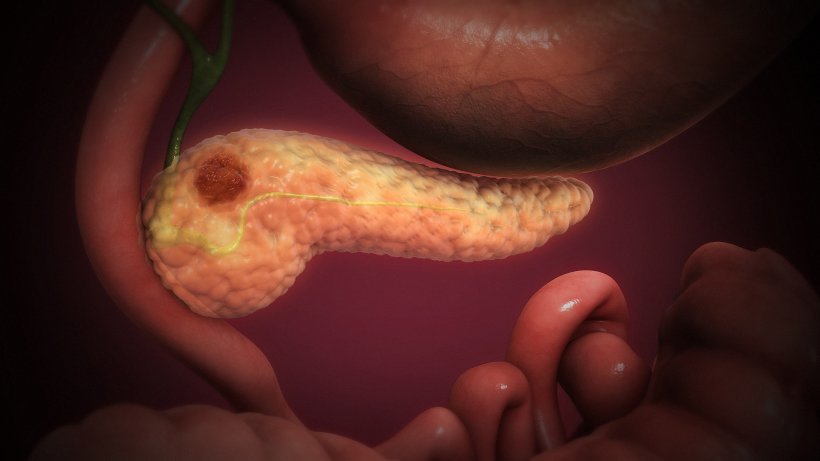
Mit Gentechnik gegen Bauchspeicheldrüsenkrebs
Ein Team um Prof. Sebastian Kobold von der Abteilung für Klinische Pharmakologie des LMU Klinikums München hat einen Weg gefunden, mit dem sich Pankreaskrebs zumindest im Labor effektiv bekämpfen lässt.
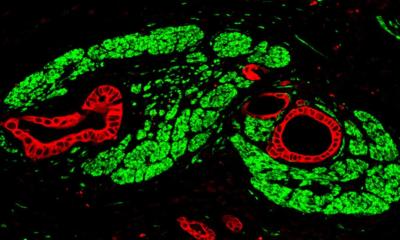
Wer an einem Tumor der Bauchspeicheldrüse erkrankt, hat noch immer geringe Überlebenschancen. Fünf Jahre nach der Diagnose leben nur noch zehn Prozent der Patienten, allen Mühen der Medizin zum Trotz. Davon nicht entmutigt, suchen Forschende weiter nach neuen Therapien, die die missliche Lage verbessern. „Die Immuntherapie wird da als heißes Eisen im Feuer gehandelt“, sagt Sebastian Kobold, „und wir wissen aus vorklinischen Arbeiten, dass T-Zellen des Immunsystems auch sehr effektiv in der Tumorbekämpfung sein können.“ Mit Betonung auf „können“. Denn um zu wirken, müssen diese Abwehrzellen erst einmal das Tumorgebiet erreichen und es schaffen, zu den eigentlichen Krebszellen vorzudringen. Genau da liegt das Problem. Denn die Tumorzellen des Pankreas sind einerseits umgeben von einem schwer zu durchdringenden Stroma-Gewebe. Und andererseits senden die Tumorzellen einen Botenstoff namens CXCL16 aus. Dieses CXCL16 lockt eine Gruppe von Immunzellen, die einen Angriff gegen den Tumor verhindern statt ihn loszutreten. Der Gruppe der T-Zellen, die den Tumor theoretisch bekämpfen können, fehlt leider der Rezeptor, der auf das CXCL16 Signal mit einem Angriff reagieren könnte.
Dieser Artikel könnte Sie auch interessieren
News • Neuer Mechanismus der Tumorhemmung
Pankreaskrebs: PRMT1 unterstützt Prognose
Das Enzym PRMT1 zeigt an, wie gut die Überlebenschancen für Patienten stehen, die an Bauchspeicheldrüsenkrebs erkrankt sind. Das haben die Teams um die Marburger Molekularbiologieprofessorin Dr. Uta-Maria Bauer und den Marburger Medizinprofessor Dr. Detlef Bartsch herausgefunden, indem sie Erkenntnisse aus der molekularen Grundlagenforschung und der klinischen Forschung zusammenführten.
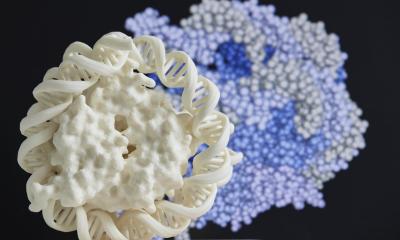
Was also tun? Am besten mit gentechnischen Methoden die T-Zellen so verändern, dass sie den fehlenden Rezeptor produzieren. Genau das hat das Team der Forschenden um Kobold getan. Genutzt hat es dafür die sogenannten CAR-T-Zellen. CAR-T steht für „chimärer Antigenrezeptor in T-Zellen“. Der Name beschreibt die gentechnischen Veränderungen, die aus T-Zellen aggressive Tumorkiller machen. Damit die Immunzellen die Krebszellen identifizieren, basteln Wissenschaftler mit gentechnischen Verfahren eine Art Antenne auf die Oberfläche der T-Zellen, die nach dem Schlüssel-Schloss-Prinzip ein ganz spezielles Molekül auf der Oberfläche der Tumorzellen erkennen. Mit Hilfe der Antenne spüren die aufgemotzten T-Zellen die Feinde auf, docken an sie an und zerstören sie letztendlich.
Um speziell die Zellen von Bauchspeicheldrüsentumoren anzupeilen, haben die Münchner Forscher*innen zusätzlich das Gen für den fehlenden Rezeptor in die CAR-T-Zellen eingebaut. Mit durchschlagendem Effekt: „In allen Laborversuchen“, sagt Kobold, „fanden die so ausgestatteten CAR-T-Zellen ihr Ziel und attackierten die Krebszellen von Pankreastumoren.“
Von ihren Erkenntnissen motiviert, haben die Forschenden mit der langwierigen Vorbereitung klinischer Versuche begonnen. Zunächst einmal geht es darum, die angepassten CAR-T-Zellen so herzustellen, dass alle Auflagen der Behörden eingehalten werden. Parallel laufen auch die Vorbereitungen für klinische Studien, die für die Anwendung am Menschen unverzichtbar sind. „In ein paar Jahren“, erklärt der Mediziner, „wissen wir dann, ob sich unsere Hoffnungen auf eine neue Therapie gegen Pankreastumore erfüllen.“
Quelle: Klinikum der Universität München
08.06.2021