Bildquelle: Nordin LE, Åberg K, Kihlborg J et al., European Radiology 2024 (CC BY 4.0)
Artikel • Metall trifft Magnet
Implantate im MRT? Aber sicher!
Implantate und MRT – das klingt für viele noch immer nach No-Go. Dabei ist diese Gleichung längst überholt. Warum sich das Vorurteil trotzdem hartnäckig hält – sogar unter Fachleuten – und was sich dagegen tun lässt, diskutierten Experten auf dem Europäischen Radiologiekongress (ECR) in Wien.
Artikel: Wolfgang Behrends
Zu Beginn der Sitzung betonte Dr. Simone Busoni vom ESR-Unterausschuss für Sicherheit und Qualität in der MRT-Radiologie, die Komplexität der MRT-Umgebung und die schwerwiegenden Folgen von Fehlern – angefangen bei Gewebeerwärmung bis hin zu Geräteschäden durch umherfliegende Teile.1 Eine aktuelle ESR-Umfrage2 verdeutlichte das Ausmaß dieses Problems: In etwa 12% der befragten Krankenhäuser hatte es in den vorangegangenen fünf Jahren mehr als einen implantatbedingten Zwischenfall gegeben, und fast zwei Drittel gaben an, dass sie die bestehenden MR-Sicherheitsrichtlinien nicht kannten. Darüber hinaus wurden nur 60-70% der Patienten mit Herzimplantaten einer MRT-Untersuchung unterzogen, obwohl dies sicherheitstechnisch unbedenklich und medizinisch sinnvoll wäre. „Wir dürfen einerseits das Risiko nicht überschätzen, um Patienten nicht von den Vorteilen einer MRT-Untersuchung auszuschließen, andererseits dürfen wir das Risiko aber auch nicht unterschätzen, um Unfälle zu verhindern“, umriss Busoni das Dilemma.
Sicherheit vom Einstieg bis zur aktiven Sequenz
Prof. Siegfried Trattnig, Professor für Radiologie an der Medizinischen Universität Wien, wies auf die steigende Zahl von Patienten mit Implantaten hin. „Das ist ein wirklich relevantes Thema“, stellte er fest. Der Experte führte sein Publikum durch verschiedene Risikoszenarien, die mit den jeweiligen Phasen einer MRT-Untersuchung verbunden sind: vor dem Eintritt des Patienten in die Röhre, im Inneren des MRT-Scanners und während einer aktiven Sequenz. Wie der Experte betonte, sei jede dieser Phasen mit unterschiedlichen physikalischen Kräften verbunden – translatorische Anziehungskraft, Drehmoment, Hochfrequenzerwärmung und gradienteninduzierte Vibrationen – und müsse separat betrachtet werden.

Noch komplexer wird es, wenn Implantate ins Spiel kommen, so Trattnig. Als Orientierungshilfe dienen Sicherheitslabel der Hersteller. Doch während die Kennzeichnungen ‚MRT-sicher‘ (MR Safe) und ‚MRT-unsicher‘ (MR Unsafe) relativ selbsterklärend sind, lautet die häufigste Klassifizierung für passive Implantate wie Aneurysmenclips, Stents oder Hüftprothesen ‚MRT-tauglich‘ (MR Conditional). Dieses Label besagt, dass das betreffende Implantat nur unter bestimmten Bedingungen sicher ist. Zu diesen Voraussetzungen zählen unter anderem Beschränkungen hinsichtlich der Feldstärke, des räumlichen Feldgradienten, der Energieabgaberaten und anderer Faktoren. Die Einhaltung dieser Bedingungen sei für einen sicheren MR-Betrieb entscheidend, betonte Trattnig.
Diese Aufgabe ist alles andere als trivial: So gelten beispielsweise für selbstexpandierende Stents, magnetische Wachstumsstäbe und externe Fixationsvorrichtungen, die in der Orthopädie zum Einsatz kommen, sehr spezifische Anforderungen, die sich nicht immer leicht verifizieren oder kontrollieren lassen, erklärte der Radiologe. Von den Herstellern bereitgestellte Feldkarten sind hier eine unverzichtbare Ressource, und Softwaretools von Philips, GE Healthcare und Siemens Healthineers können zusätzlich helfen, indem sie die manuelle Eingabe implantatspezifischer Parameter ermöglichen und kritische Bereiche visuell hervorheben. Teams, die regelmäßig Patienten mit Implantaten scannen, gab Trattnig einen praktischen Tipp: „Wenn Sie mit einer großen Anzahl solcher Patienten zu tun haben, lohnt es sich, ein eigenes Archiv anzulegen.“
Implantatbezogene Artefakte und wie man mit ihnen umgeht
Viele Implantate stellen nicht nur ein potenzielles Sicherheitsrisiko bei der MRT-Bildgebung dar, sondern können auch die Bildqualität erheblich beeinträchtigen, wie Professor Edwin Oei, Professor für muskuloskelettale Bildgebung am Erasmus Medical Centre in Rotterdam, erklärte. Dies sei insbesondere dann von Bedeutung, wenn das Implantat selbst die Ursache der Erkrankung ist – beispielsweise aufgrund einer implantatbedingten Infektion, einer Pseudotumorbildung, einer aseptischen Lockerung oder einer Nervenkompression.3,4
Je nach Material, Größe, Lage und geometrischer Komplexität verzerren Implantate das MRT-Signal auf unterschiedliche Weise.5,6 Oei veranschaulichte die drei Haupteffekte:
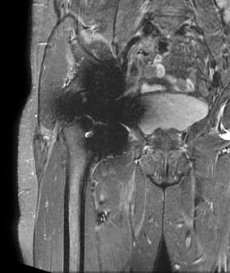
Bildquelle: Aboelmagd S, Malcolm P, Toms A, Reports in Medical Imaging 2014 (CC BY-NC 3.0)
- Signalverlust und Signalüberlagerung – die sich jeweils als übermäßig dunkle bzw. helle Bereiche zeigen. Bei geometrisch einfachen Implantaten macht sich dies als sogenannter Kleeblatt-Effekt bemerkbar;
- geometrische Verzerrung – eine Folge fehlerhafter räumlicher Signalkodierung; und
- fehlgeschlagene Fettsättigung. „Dies kann Probleme verursachen, wenn wir nach Knochenmark- oder Weichteilödemen suchen – wir könnten sie einfach übersehen“, warnte Oei.
Zwar lassen sich diese Effekte nachweislich durch den Einsatz niedrigerer Feldstärken verringern,7 allerdings seien 0,55-T-Scanner nicht überall verfügbar, sodass die 1,5-T-MRT meist den besten praktischen Kompromiss zwischen Signal-Rausch-Verhältnis und Artefaktunterdrückung darstelle. Auch durch Anpassung der MRT-Protokolle lasse sich die Bildqualität verbessern – als Stellschrauben nannte der Experte Sequenztyp, Bandbreite, Schnittdicke, Matrixgröße und Kodierungsrichtung.8 In besonders anspruchsvollen Fällen können spezielle Sequenzen zur Reduzierung von Metallartefakten zum Einsatz kommen – darunter 3D-Multispektralbildgebungsverfahren wie SEMAC, MAVRIC und O-MAR – , um die Darstellung von Gewebe in unmittelbarer Nähe eines Implantats zu verbessern.9
Diese Sequenzen sind mittlerweile weit verbreitet und werden ständig verbessert, haben jedoch auch Nachteile, wie der Experte anmerkte: Die Scan-Zeiten sind länger, die Bildqualität im Vergleich zu herkömmlichen Sequenzen insgesamt geringer, es kommt zu einer stärkeren Gewebeerwärmung und die Verfügbarkeit ist bei einigen Bildgewichtungen eingeschränkt. In der Praxis empfahl Oei eine Kombination mit Standardsequenzen, die für Bereiche, die weiter vom Implantat entfernt liegen, vollkommen ausreichen.
Vom Label zum Patienten: Die Rolle des Radiologen
Der abschließende Vortrag stellte den praktischen Bezug der Sitzung zum klinischen Alltag her. Christos Tsiotsios, MSc, Radiologieassistent mit Fachkenntnissen im Bereich MR-Sicherheit aus Zypern, brachte die Problemstellung auf den Punkt: „Es geht nicht nur darum, ein Implantat zu identifizieren – es geht auch darum, die Rahmenbedingungen zu interpretieren und die Arbeitsabläufe effizient zu gestalten, ohne die Patientensicherheit zu gefährden.“ Daher forderte er seine Kollegen nachdrücklich auf, die spezifischen Vorgaben für jedes ‚MR-Conditional‘-Label genau zu beachten: „Ein Implantat, das für 1,5 Tesla zugelassen ist, ist damit nicht automatisch für niedrigere oder höhere Magnetfelder geeignet. Oder wenn ein Patient bei einer Schulteruntersuchung nicht mittig positioniert ist, kann das Implantat einem höheren räumlichen Gradienten ausgesetzt sein als in den Herstellerangaben angegeben.“ Bei Hochrisiko-Passivimplantaten empfahl Tsiotsios, die Hochfrequenzbelastung nicht anhand der spezifischen Absorptionsrate (SAR) zu messen, sondern mit der B1+rms-Metrik, da diese einen konsistenten, patientenunabhängigen Maßstab für das tatsächlich abgegebene RF-Feld liefert.
Eine frühere MRT-Untersuchung gewährleistet in keiner Weise die Patientensicherheit bei zukünftigen Scans
Christos Tsiotsios
Je weniger Informationen über ein Implantat vorliegen, desto umsichtiger müssen Radiologen vorgehen, mahnte Tsiotsios. Seinen eigenen Ansatz beschrieb er als „Identifizierungspyramide“: Die Spitze stellen dabei Implantatkarte und Hersteller-Website als Goldstandard dar, gefolgt von der elektronischen Patientenakte, OP-Berichten, Fachdatenbanken wie MRIsafety.com oder MagResource.com, früherer Bildgebung und schließlich hin zur herkömmlichen Röntgen- oder CT-Aufnahme. Wichtig: „Eine frühere MRT-Untersuchung gewährleistet in keiner Weise die Patientensicherheit bei zukünftigen Scans“. Als besonders kritische Kategorie hob der Experte intrakranielle Aneurysma-Clips hervor: Hier müsse vor der Untersuchung unbedingt der konkrete Hersteller, das Modell und der Typ geklärt werden, da Fehler fatale Folgen haben könnten.10 „Bei unbekannten passiven Implantaten sollte die Vorgehensweise immer eine gemeinsame Entscheidung des behandelnden Arztes, des Radiologen und des Medizinphysikers sein“, empfahl Tsiotsios.
Mit Blick auf zukünftige Entwicklungen erörterte der Experte das Potenzial künstlicher Intelligenz bei der Identifizierung von Implantaten durch Analyse der elektronischen Patientenakten und früherer Bildgebung. Studien bescheinigen der Technik dabei bereits eine Genauigkeit von über 80%.11 Doch auch wenn diese KI-Systeme mehr Effizienz bei den Arbeitsabläufen und der MRT-Sicherheit versprechen, dürften Datenschutz und Validierung nicht außer Acht gelassen werden. Die menschliche Aufsicht, so sein Fazit, bleibt unverzichtbar: „Die Label geben zwar die Rahmenbedingungen vor, aber das klinische Team gewährleistet die Patientensicherheit.“
Profile:
Dr. Simone Busoni leitet die Abteilung für Medizinphysik des Universitätsklinikums Careggi in Florenz, wo er über die Qualifikation als Strahlenschutzexperte der Stufe III verfügt – die höchste Zertifizierungsstufe in Italien. Er fungiert als Koordinator der EFOMP-Arbeitsgruppe, die für die Überarbeitung der Policy Statement 14 zur MRT-Sicherheit zuständig ist, dem europäischen Referenzrahmen für die sichere Durchführung von MRT-Untersuchungen, und ist Mitglied des ESR-Unterausschusses für MRT-Sicherheit und -Qualität in der Radiologie.
Prof. Siegfried Trattnig ist Professor für Radiologie mit dem Schwerpunkt Hochfeld-MRT an der Medizinischen Universität Wien. Seit 2000 ist er medizinischer Leiter des Hochfeld-MRT-Forschungsscanners der Universität Wien und seit dessen Gründung im Jahr 2003 Direktor des Kompetenzzentrums für Hochfeld-MRT an der MedUni Wien. Er war Mitglied in mehr als 50 Ausschüssen der wichtigsten internationalen Gesellschaften für Radiologie, Orthopädie und MR-Bildgebung, darunter im Forschungsausschuss der ESR; Vorsitzender der European Imaging Biomarker Alliance der ESR, Vorsitzender der ISMRM Musculoskeletal Study Group und Direktor der School of MRI der ESMRMB. Er ist Mitglied der Redaktionsbeiräte von sieben Peer-Review-Zeitschriften und hat über 500 in PubMed indexierte Publikationen sowie 24 Buchkapitel verfasst.
Edwin H.G. Oei, MD, PhD, ist außerordentlicher Professor für muskuloskelettale Bildgebung und Leiter der Abteilung für muskuloskelettale Radiologie in der Klinik für Radiologie und Nuklearmedizin am Erasmus MC, Universitätsklinikum Rotterdam. Als leitender Forscher der Forschungsgruppe ‚Advanced Musculoskeletal Imaging Research‘ (ADMIRE) am Erasmus MC konzentriert sich seine Forschung auf die multiparametrische MRT-, CT- und Ultraschallbildgebung bei Gelenkerkrankungen. Seine Arbeit umfasst die technische Entwicklung, Validierung und Umsetzung neuartiger MRT-Techniken in großen klinischen und bevölkerungsbasierten Studien.
Christos Tsiotsios, MSc, ist Leiter der Radiologieabteilung bei Markides MRI and Diagnostic Imaging in Limassol und Teilzeitdozent an der European University of Cyprus in Nikosia. Er ist auf MRT-Sicherheit spezialisiert, wobei sein Schwerpunkt auf der praktischen Versorgung von Patienten mit passiven Implantaten in der klinischen Radiologiepraxis liegt.
Literatur:
- Nordin LE, Åberg K, Kihlborg J et al.: ESR Essentials: basic physics of MR safety—practice recommendations by the European Society for Magnetic Resonance in Medicine and Biology; European Radiology 2024
- European Society of Radiology (ESR): The European MR safety landscape; Insights into Imaging 2024
- Pogliacomi F, Schiavi P, Calderazzi F et al.: Is there a relation between clinical scores and serum ion levels after MoM-THA? One year results in 383 implants; Acta Biomedica 2020
- Bruschetta A, Palco M, Fenga D et al.: How to Manage Metallosis: A Retrospective Cohort Analysis after Revision Hip Surgery; Journal of Clinical Medicine 2023
- Feuerriegel GC, Sutter R: Managing hardware-related metal artifacts in MRI: current and evolving techniques; Skeletal Radiology 2024
- Kim Yj, Yoon D, Song SO, Lee S, Choo HJ, Ryu J: Metal Artifacts in Postoperative Spine MRI: Strategies and Limitations; Investigative Magnetic Resonance Imaging 2025
- Luitjens J, Ziegeler K, Yoon D et al.: Improved metal suppression using new generation low-field MRI: a biophantom feasibility study; Skeletal Radiology 2024
- Aboelmagd S, Malcolm P, Toms A: Magnetic resonance imaging of metal artifact reduction sequences in the assessment of metal-on-metal hip prostheses; Reports in Medical Imaging 2014
- Ziegeler K, Yoon D, Hoff M, Theologis AA: Metal Suppression Magnetic Resonance Imaging Techniques in Orthopaedic and Spine Surgery; Journal of the American Academy of Orthopedic Surgeons 2025
- Klucznik RP, Carrier DA, Pyka R, Haid RW: Placement of a ferromagnetic intracerebral aneurysm clip in a magnetic field with a fatal outcome; Radiology 1993
- Valtchinov VI, Lacson R, Wang AW, Khorasani R: Comparing Artificial Intelligence Approaches to Retrieve Clinical Reports Documenting Implantable Devices Posing MRI Safety Risks; Journal of the American College of Radiology 2020
13.05.2026