Artikel • Auf Lunge
Die Bildgebung bei neuen Therapiekonzepten der COPD
Die Lungenvolumenreduktion (LVR) wird seit einigen Jahrzehnten eingesetzt, um Patienten mit chronisch obstruktiver Lungenerkrankung (COPD) durch eine Verkleinerung der Lunge bzw. die Ausschaltung der überblähten Areale die Atmung zu erleichtern.
Bericht: Brigitte Dinkloh

„Nachdem die chirurgische Lungenvolumenreduktion in der Vergangenheit in Studien nur einen mäßigen Nutzen gezeigt hat, ist man dazu übergegangen, Geräte zur Verbesserung der Atemmechanik bronchoskopisch zu platzieren. Hier gibt es inzwischen mehrere Verfahren und die Bildgebung hat die Aufgabe zu präzisieren, bei welchen Patienten der Einsatz der endoskopischen Lungenvolumenreduktion (ELVR) sinnvoll ist und bei wem nicht“, schildert Prof. Dr. Hans-Ulrich Kauczor, Direktor der Klinik für Diagnostische und Interventionelle Radiologie am Universitätsklinikum Heidelberg und Forscher am Translational Lung Research Center Heidelberg, die Herausforderung an sein Fachgebiet.
Die CT ist therapieentscheidend
Spezielle Software erlaubt die automatische Erkennung der Fissuren, und damit auch die lappenbezogene Analyse der Ausprägung des Emphysems
Hans-Ulrich Kauczor
Zunächst muss anhand der Bildgebung nachgewiesen werden, dass ein Emphysem die Ursache für die Atemwegsobstruktion ist und nicht eine andere Ursache wie etwa eine chronische Bronchitis vorliegt. Im zweiten Schritt muss die Heterogenität des Emphysems erschlossen und das Thema der kollateralen Ventilation abgeklärt werden. Denn laut Kauczor ist eine kollaterale Ventilation, also eine Belüftung der Lunge über Querverbindungen, eine Kontraindikation für die Lungenvolumenreduktion. Denn welchen Sinn hätte es, den zentralen Weg für den Luftaustausch zu verschließen, das Gewebe aber nicht luftleer wird, weil die Luft einen Umweg nehmen kann? Die Beurteilung der Durchgängigkeit der Lappenspalten, also der Fissuren, ist damit von großer Bedeutung, das gilt insbesondere beim Einsatz von Ventilen. „Zu befürchten ist: Je weiter das Emphysem fortgeschritten ist, desto stärker sind auch die Lappenspalten zerstört und desto größer werden die offenen Strecken. Spezielle Software erlaubt die automatische Erkennung der Fissuren und damit auch die lappenbezogene Analyse der Ausprägung des Emphysems. Allerdings sollte man hierzu immer dieselbe Software verwenden, um die Vergleichbarkeit der Ergebnisse zu gewährleisten. Zudem muss der Radiologe die entsprechenden Ergebnisse überprüfen und falls erforderlich korrigieren“, so der Rat des Experten.
Blockierende und nicht-blockierende Verfahren
Durch die Einbringung der 4 bis 7 Millimeter großen Lungenventile werden die Bronchien der betroffenen Lungenabschnitte blockiert. Das überblähte, funktionseingeschränkte Gewebe ist abgesondert, über das Ventil kann Luft entweichen, aber es dringt keine Luft mehr ein. In der Folge können die Patienten wieder leichter atmen. Alternativ existieren sogenannte nicht-blockierende Verfahren, entweder in Form von Spiralen (coils) oder Injektion von sterilem Wasserdampf. Auch diese Maßnahmen haben das Ziel, emphysematös besonders betroffene Areale von der Lüftung komplett auszuschließen und sie gleichzeitig so zu behandeln, dass sie weniger Volumen einnehmen und den Gasaustausch der verbleibenden Lungenanteile verbessern.
Auch die Verteilung der überblähten Lungenbereiche spielt eine wichtige Rolle bei der Therapieentscheidung. Hierbei wird unterschieden zwischen einer gleichmäßigen (homogenen) und ungleichmäßigen (heterogenen oder inhomogenen) Verteilung. Je stärker der Grad der heterogenen Verteilung des Emphysems ist, desto besser ist der Effekt der eingesetzten Lungenventile; bei einer weitestgehend homogenen Verteilung sind die Ventile kaum oder gar nicht wirksam.
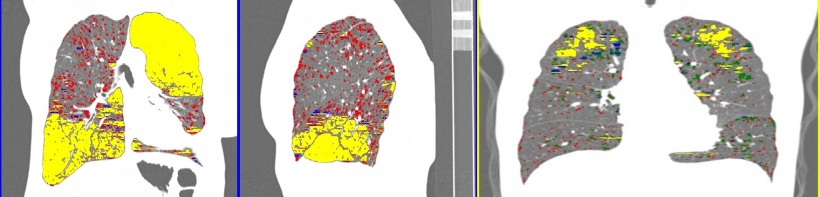
Das rechte Bild zeigt ein geringes Emphysem, das sich nicht für eine solche Therapie eignet.
Für die Planung des bronchoskopischen Eingriffs reicht die CT in Inspiration, für die Charakterisierung oder Phänotypisierung der COPD ist die zusätzliche CT-Aufnahme in Exspiration hilfreich. In Studien wird das Exspirationsbild angefertigt, in der klinischen Routine meist nicht. Der Forscher erklärt: „Es ist Inhalt aktueller Forschung, inwieweit Kontrastmittelverstärkte Untersuchungen mit Berechnung von virtuellen Nativ-Bildern zur quantitativen Analyse akzeptabel sind beziehungsweise Jodverteilungskarten neue und klinisch relevante Informationen zur Therapieauswahl und -planung beisteuern. Auch von der Dual-Energy-CT mit Einatmung von Xenon-Gas wurden erste vielversprechende Ergebnisse berichtet. Diese Techniken stellen möglicherweise eine bessere Entscheidungsgrundlage für eine endobronchiale Therapie dar. Es gibt noch keine Studie, die den Mehrwert belegt, aber alles deutet darauf hin, dass es sich lohnt, hier am Ball zu bleiben.“
Identifizierung der „Rapid Decliner“
Der Verlauf der COPD ist von Person zu Person unterschiedlich - hierfür die Gründe zu finden, das ist die vorrangige Aufgabe
Hans-Ulrich Kauczor
Die Multi-Detektor-Computertomographie (MDCT) bei COPD – als Volumenakquisition mit dünnschichtiger Rekonstruktion ohne Kontrastmittel durchgeführt – ist ein so sensitives Verfahren, dass sie Veränderungen emphysematöser Art wie auch an den Atemwegen sehr frühzeitig erkennt, lange bevor bei der Lungenfunktionsprüfung der FEV1-Wert (Einsekundenkapazität) pathologisch wird. Es wird daher gegenwärtig diskutiert, ob die medikamentöse Therapie nicht einsetzen sollte, bevor der FEV1-Wert eingeschränkt ist, wie es die Leitlinien derzeit vorsehen: „Es besteht die Frage, ob der chronische Huster, der eine normale Einsekundenkapazität hat, aber in der CT Auffälligkeiten zeigt, therapiert werden soll oder nicht. Ich plädiere dafür, Patienten mit Symptomen, aber noch unauffälliger Lungenfunktionsprüfung einer weiteren Stratifizierung für eine Indikation zum CT zu unterziehen. Leider gibt es die im Moment noch nicht. Eine frühe Therapie ist grundsätzlich hilfreich und kann das Fortschreiten der Erkrankung zumindest verzögern“, meint der Heidelberger Radiologe.
Aber nicht jeder Patient mit einem chronischen Husten oder Bronchitis, aber normaler Lungenfunktion kann ins CT geschoben werden. Das würde jeden Rahmen sprengen und eine massive Überdiagnostik bedeuten. Es bedarf daher weiterer effektiver Auswahlkriterien für die CT-Aufnahmen, aus der sich dann eine Gruppe behandlungsbedürftiger Patienten erschließt. Mögliche Kriterien wären die Dauer der Beschwerden, zusätzliche Werte aus der Lungenfunktionsprüfung sowie Komorbiditäten, die darauf hindeuten, dass die Patienten zur der Gruppe gehören, deren Lungenfunktion schneller abnimmt als in der normalen Population. „Eine der Hauptfragestellungen in der Pneumologie besteht derzeit darin, die sogenannten ‚Rapid Decliner‘ zu identifizieren. Wir wissen, dass die Lungenfunktion mit dem Alter langsam, aber kontinuierlich nachlässt. Rauchen und COPD stellen zusätzliche Risikofaktoren dar, dann beginnt der kontinuierliche Abfall der Lungenfunktion noch früher und verläuft schwerwiegender. Trotzdem ist der Verlauf der COPD von Person zu Person unterschiedlich. Hierfür die Gründe zu finden, das ist die vorrangige Aufgabe.“
Profil:
Prof. Dr. Hans-Ulrich Kauczor studierte Ende der 1980er Jahre in Bonn und Heidelberg Medizin und arbeitete danach als wissenschaftlicher Mitarbeiter in der Abteilung Radiologie am Deutschen Krebsforschungszentrum (DKFZ), die er viele Jahre später – von 2003 bis 2007 – leiten sollte. An der Kölner Universität erwarb er seinen Doktor und habilitierte sich an der Universität Mainz. Seit 2003 ist er Professor für Diagnostische Radiologie an der Universität Heidelberg, an der er 2008 die Ärztliche Direktion der Radiologischen Klinik übernahm. Für seine radiologischen Forschungen wurde er im Jahr 2000 mit dem Holthusen-Ring der Deutschen Röntgengesellschaft (DRG) ausgezeichnet.
Veranstaltung:
Samstag, 20.01.2018,
11:10-11:30 Uhr
Bildgebung bei neuen Therapiekonzepten bei COPD
Hans-Ulrich Kauczor, D-Heidelberg
Session: Lunge II
15.01.2018







