Artikel • Tückische Tumoren
Benigne Rückenmarkstumoren und ihre Doppelgänger
Gutartige Wucherungen im Bereich des Spinalkanals können zu massiven Problemen führen, wenn sie die umliegenden Strukturen verdrängen. Deshalb strebt man bei diesen Läsionen häufig eine Resektion an, um den raumfordernden Effekt zu minimieren.

Doch nicht alles, was auf den ersten Blick wie ein Tumor erscheint, ist auch ein Tumor und muss – oder sollte – operiert werden. So gibt es eine ganze Reihe von strukturellen Veränderungen, die spinalen Tumoren in der Bildgebung zum Verwechseln ähnlich sehen und dadurch vor allem weniger erfahrenere Befunder in die Irre führen können. Wie man bei seiner Differentialdiagnose nicht vom rechten Weg abkommt, weiß Prof. Dr. Peter Schramm, Direktor des Instituts für Neuroradiologie am Universitätsklinikum Schleswig-Holstein in Lübeck.
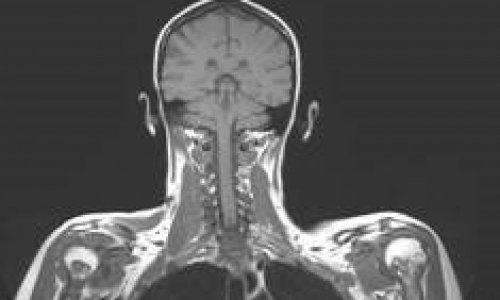
Doch auch die Unterscheidung zwischen bösartigen und gutartigen Tumorerkrankungen fällt nicht immer leicht. Hier hilft als Erstes eine systematische Einordnung nach Regionen, denn, so der Neuroradiologe: „An der Wirbelsäule und insbesondere im Rückenmarkskanal gibt es anatomisch klar begrenzte Räume. Je nachdem, wo die Läsion liegt, können wir so bereits häufig eingrenzen, um welche Tumorart es sich mit hoher Wahrscheinlichkeit handelt oder nicht.“ Dabei wird zwischen drei Kompartimenten unterschieden: innerhalb des Rückenmarks (intramedullär), innerhalb der harten Rückenmarkshaut (intradural) und außerhalb der harten Rückenmarkshaut (extradural).
Neben der anatomischen Lage stellt das Ausbreitungsmuster ein weiteres entscheidendes Beurteilungskriterium dar, um den Tumortyp näher zu bestimmen. Hier geht es vor allem um die Frage: Wächst die Läsion infiltrativ, diffus oder verdrängt sie das umliegende Gewebe?
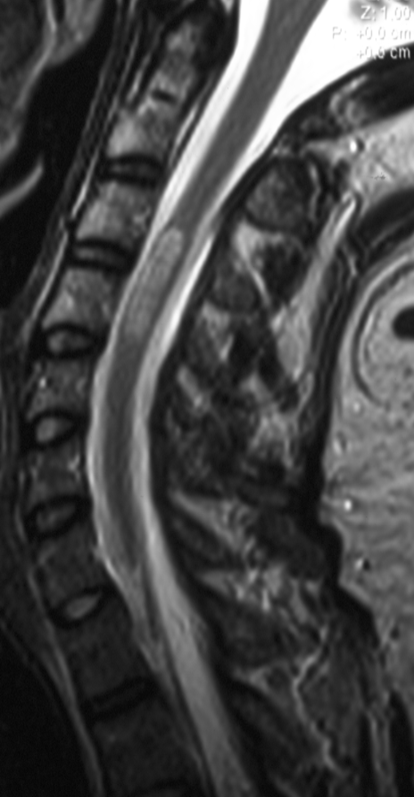
Des Weiteren, fährt Prof. Schramm fort, komme es auf die Signalcharakteristika in der MRT-Aufnahme an. Hier gibt es einige Fallen, in die man tappen kann, wenn man sich allein auf die T1- und T2-Bildgebung verlässt, warnt der Experte: „Die meisten Raumforderungen, von denen wir erst einmal nicht genau sagen können, worum es sich handelt, werden als sekundäre Zufallsbefunde erhoben. Das heißt, es wurde ein MRT-Standardprotokoll gefahren, das häufig nicht ausreicht, um näher zwischen Tumoren und tumorähnlichen Läsionen zu differenzieren. Das sorgt dann für einige Verwirrung und kann zu Fehlinterpretationen führen, beispielsweise durch den Liquor cerebrospinalis, der das Rückenmark umspült. Durch die Liquorpulsation können Bildartefakte entstehen, die zum Beispiel für einen gefäßreichen Tumor gehalten werden können. Man kann diese Pulsationsartefakte jedoch mit speziellen MRT-Sequenzen unterdrücken.“ Um wiederum den sicheren diagnostischen Nachweis einer AV-Fistel zu erbringen, gibt es ebenfalls spezielle kontrastmittelverstärkte Sequenzen, die man verwenden sollte. Denn solche krankhaften Gefäßmalformationen führen zu neurologischen Störungen, die – wenn sie nicht diagnostiziert und behandelt werden – in einer Querschnittslähmung enden können.
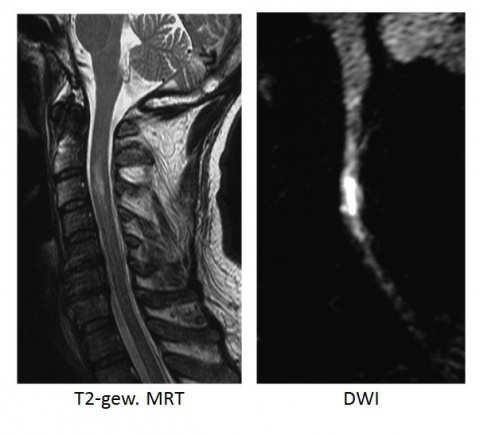
Neben Fehlbildungen können sich auch inflammatorische Prozesse in der Bildgebung raumfordernd darstellen und dadurch Tumoren sehr ähnlich sehen. Ein Beispiel hierfür sind Entzündungsherde im Rahmen einer Multiplen Sklerose. Ganz besonders wichtig sei die radiologische Differenzialdiagnose zudem bei Auffälligkeiten, die innerhalb des Rückenmarks liegen, betont Prof. Schramm, denn: „In diesem sensiblen Bereich wird eine Biopsie nach Möglichkeit vermieden, da sie mit hohen Risiken verbunden ist. Wenn wir uns sicher sind, dass es sich nicht um einen Tumor, sondern einen Spinalinfarkt oder eine Myelitis handelt, dann wird nicht biopsiert. Um in solchen Fällen jedoch größtmögliche Sicherheit darüber zu erlangen, ob wirklich eine Entzündung vorliegt, werden neben der Bildgebung auch noch weitere diagnostische Verfahren wie die Lumbalpunktion herangezogen. Dennoch kann man sagen, dass sich mithilfe einer systematischen MR-Befundung bereits eine Diagnosesicherheit von über 90 Prozent erlangen lässt.“
Profil:
Prof. Dr. Peter Schramm ist seit Juni 2014 Direktor des Instituts für Neuroradiologie am Universitätsklinikum Schleswig-Holstein, Campus Lübeck. Zuvor war er sechs Jahre lang als Geschäftsführender Oberarzt der Abteilung Neuroradiologie des Universitätsklinikums Göttingen tätig. Seine klinischen Schwerpunkte liegen in den Bereichen neurointerventionelle Therapien, multiparametrische CT-Verfahren, Diagnostik und Therapie bei akuten zerebralen Ischämien sowie der Neuroonkologie. Wissenschaftlich beschäftigt sich der 43-Jährige u.a. mit neuesten Verfahren der Schlaganfalldiagnostik und -therapie sowie mit der funktionellen Bildgebung bei Gehirnerkrankungen.
Veranstaltungshinweis:
Raum: Congress-Saal
Freitag, 04.11.2016, 10:30–11:30 Uhr
Benigne und „tumor like“ Läsionen
Peter Schramm, Lübeck
Session: Spinale Onkologie
03.11.2016