Studie
Biomarker für Multiple Sklerose entwickelt
Patienten mit Multipler Sklerose werden beim Ausbruch der Krankheit meist „ins Blaue hinein“ behandelt. Erstmals scheint jetzt eine Blutanalyse zu zeigen, welches der zwei wichtigsten Medikamente sich für welche Patienten besser eignet.

Über zwei Millionen Menschen leiden weltweit an Multipler Sklerose (MS). Bei dieser schubförmig verlaufenden Erkrankung zerstört das Immunsystem fälschlicherweise Zellen im Gehirn und im Rückenmark. Dabei entstehen Entzündungsherde, die je nach Ort und Größe mehr oder weniger schwere Symptome hervorrufen: Die Betroffenen spüren zum Beispiel ein Kribbeln in Armen und Beinen, sie stolpern häufig oder sehen schlechter. Im Extremfall können sie nicht mehr aus eigener Kraft gehen und sind dann auf einen Rollstuhl angewiesen.
Bislang ist die Multiple Sklerose unheilbar, die verfügbaren Medikamente bewirken aber wenigstens eine Milderung der Symptome. „Wir können nicht einmal vorhersagen, wann ein Patient einen nächsten Schub entwickeln wird oder ob nach einem ersten Schub überhaupt eine MS entsteht“, sagt Stefanie Kürten, Professorin für Anatomie und Zellbiologie an der Universität Würzburg.
Seit kurzem seien zwar neue Medikamente auf dem Markt, aber es gebe keinen Anhaltspunkt, welches davon für welche Patienten am besten ist. „Oft wird einfach ein Medikament ausprobiert, und wenn es nicht wirkt, wird das nächste versucht“, sagt Kürten. Natürlich sei das für Patienten und Ärzte sehr unbefriedigend – zumal bekannt ist, dass die MS frühzeitig effizient behandelt werden muss, um auf lange Sicht ihr Fortschreiten und den Verlust von Hirngewebe zu verhindern.
B-Zellen eignen sich als Biomarker
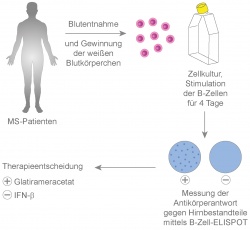
Kürtens Team ist es jetzt gelungen, erstmals einen Biomarker für die MS zu entwickeln: Mit einer Blutanalyse lässt sich womöglich entscheiden, welcher der beiden „Therapie-Klassiker“ in der Frühphase der Krankheit zum Einsatz kommen sollte. Demnach müssten Patienten mit autoreaktiven B-Zellen im Blut mit Copaxone behandelt werden, wogegen Patienten ohne diese B-Zellen eher von einer Therapie mit IFN-beta profitieren dürften.
Diese neuen Erkenntnisse wurden in Kooperation mit dem Unternehmen TEVA Pharmaceutical Industries erarbeitet. Den Biomarker-Test selbst haben die Wissenschaftler gemeinsam mit der Firma Cellular Technology Limited aus den USA entwickelt.
Wie der Biomarker-Test abläuft? „Wir brauchen dafür lediglich Blutproben von den Patienten“, erklärt Kürtens Mitarbeiter Damiano Rovituso. Daraus werden die weißen Blutzellen isoliert und vier Tage lang in einer Zellkultur so stimuliert, dass die Gedächtnis-B-Zellen des Immunsystems damit anfangen, Antikörper zu produzieren. „Wir bestimmen dann, ob diese Antikörper gegen Gewebe des Zentralen Nervensystems reagieren.“ Der Test sei hochspezifisch für die Multiple Sklerose, denn B-Lymphozyten und ihre Antikörper können direkt zur Schädigung der Nervenfasern beitragen.
Mehrere Krankenhäuser an Studie beteiligt
Publiziert sind die Ergebnisse im Fachblatt „Scientific Reports“. Die Würzburger Wissenschaftler haben dafür Tests mit insgesamt 57 MS-Patienten durchgeführt. An der Studie beteiligt waren die Neurologien der Universitätskliniken Köln und Würzburg; außerdem das Klinikum Augsburg, das Caritas-Krankenhaus Bad Mergentheim und die Charité Universitätsmedizin Berlin.
Klinische Studie mit mehr Patienten nötig
Bevor die neuen Erkenntnisse eventuell Eingang in die Routinebehandlung finden, müssen sie bei einer klinischen Studie mit größeren Patientenzahlen abgesichert werden. Eine solche Studie startet laut Stefanie Kürten voraussichtlich noch 2015; finanziert wird sie vom Arzneimittelhersteller TEVA Pharmaceutical Industries.
Durchgeführt wird die Studie gemeinsam mit Stefan Braune, Professor für Neurologie an der Technischen Universität München. Er wird über das bundesweite Netzwerk NeuroTransData GmbH Patienten aus ganz Deutschland für die Studie rekrutieren.
Nächster Schritt: Antikörper-Wirkung erforschen
Als nächstes möchte Stefanie Kürten herausfinden, gegen welche Zielstrukturen im Gehirn sich die Antikörper aus den B-Gedächtniszellen einzelner testpositiver Patienten richten. Das soll weiteren Aufschluss über den Verlauf der Erkrankung geben. „Vielleicht können wir dann auch Therapien entwickeln, die krankheitserzeugende B-Zellen direkt angreifen.“
Literatur:
„The brain antigen-specific B cell response correlates with glatiramer acetate responsiveness in relapsing-remitting multiple sclerosis patients”, Damiano M. Rovituso, Cathrina E. Duffy, Michael Schroeter, Claudia C. Kaiser, Christoph Kleinschnitz, Antonios Bayas, Rebecca Elsner & Stefanie Kuerten. Scientific Reports 5, Artikelnummer 14265 (2015), DOI: 10.1038/srep14265
Quelle: Julius-Maximilians-Universität Würzburg.
09.12.2015