News • Optimierung der Immuntherapie bei Krebs
Was macht Tumoren gegenüber Immunzellen resistent?
Immuntherapien haben die Behandlung verschiedener Krebsarten in den letzten Jahren bereits verbessert. Aber: Nicht alle Patienten sprechen darauf an.
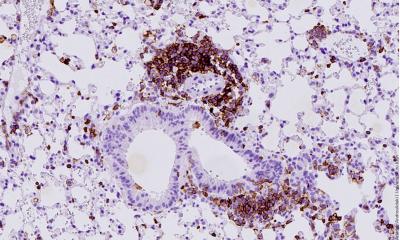
Grund dafür sind Resistenzen der Tumorzellen, durch die sie ihrer Zerstörung durch das Immunsystem trotz Therapie entkommen. Diesen Resistenzen will ein Forscherteam unter Federführung des Westdeutschen Tumorzentrums am Universitätsklinikum Essen auf den Grund gehen. Ziel ist es, durch die Aufschlüsselung der Resistenzmechanismen neue Ansatzpunkte für ergänzende Therapien zu finden. Die Deutsche Krebshilfe fördert das Projekt mit rund 1,3 Millionen Euro.
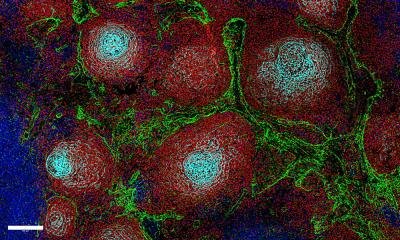
Spezialisierte Zellen des Immunsystems, die T-Zellen, können Krebszellen aufspüren und abtöten. Allerdings haben Tumorzellen die Fähigkeit entwickelt, die T-Zellen so stark zu hemmen, dass sie nicht mehr angegriffen werden. Die sogenannte Checkpoint-blockierende Immuntherapie sorgt dafür, dass diese Hemmung aufgehoben wird: T-Zellen können dann wieder gegen die Krebszellen vorgehen.
Die Waffen der T-Zellen

Bislang profitiert aber nur ein Teil der Patienten von dieser Therapie – die Mehrheit der Betroffenen spricht überhaupt nicht oder nur kurz auf die Behandlung an. „Wir gehen davon aus, dass die Tumorzellen gegenüber den T-Zellen resistent sind oder im Laufe der Immuntherapie resistent werden“, berichtet Professorin Dr. Annette Paschen von der Klinik für Dermatologie am Universitätsklinikum Essen. Paschen und das T LOCK-Konsortium – ein Zusammenschluss von Forschern der Universitätskliniken Essen, Bonn, Heidelberg und Regensburg – wollen im Rahmen von fünf wissenschaftlichen Teilprojekten die Resistenzen bei gleich drei Tumorarten erforschen: Bei schwarzem Hautkrebs, Lungenkrebs und Darmkrebs. Die Forscher gehen davon aus, dass die Resistenzmechanismen bei diesen Tumoren sehr ähnlich oder gar identisch sind. „Im T-LOCK Konsortium bündeln wir unsere Kräfte, um diese Resistenz-Strategien der Tumorzellen schneller aufklären zu können“, betont Paschen.
Aber wie können Tumorzellen resistent werden? Dafür ist es wichtig zu verstehen, wie T-Zellen arbeiten: Jede Körperzelle besitzt eine Art Ausweis – charakteristische Moleküle, sogenannte Antigene, die sie auf ihrer Zelloberfläche präsentiert. T-Zellen kontrollieren diese Ausweise: Wenn eine Körperzelle ein unbekanntes Antigen präsentiert, ist dies ein Hinweis auf ihre krankhafte Veränderung. Mit Hilfe verschiedener Mechanismen können T-Zellen diese kranken Zellen dann zerstören. Zum einen töten sie die Zelle, mit der sie in direktem Kontakt stehen. Zum anderen setzen sie Botenstoffe wie Interferon-gamma frei, welches auf benachbarte Tumorzellen wirkt und einen Signalweg anschaltet, der ebenfalls zum Zelltod führt.
Immuntherapie 2.0
Das Prinzip der Krebsimmuntherapie funktioniert und ist bereits in der klinischen Praxis angekommen. Derzeit profitiert von ihr aber nur ein Teil der Patienten
Gerd Nettekoven
Die T-LOCK-Wissenschaftler untersuchen nun im Wesentlichen zwei mögliche Resistenz-Strategien der Tumorzellen: „Wir vermuten, dass Veränderungen in den Genen der Tumorzellen dazu führen, dass sie ihre Antigene nicht mehr präsentieren können“, erklärt Paschen. „Dann können die T-Zellen sie nicht mehr als Bedrohung erkennen.“ Außerdem gehen die Forscher davon aus, dass Interferon-gamma zwar durch die T-Zellen freigesetzt wird, in den Tumorzellen aber aufgrund einer gestörten Signalgebung nicht mehr zum Zelltod führt.
„Langfristiges Ziel des Forschungsverbundes ist es, neue Medikamente zu entwickeln, welche die T-Zell-Resistenzen überwinden und so die Wirksamkeit der bestehenden Immuntherapien erhöhen“, so Paschen. Gerd Nettekoven, Vorstandsvorsitzender der Stiftung Deutsche Krebshilfe, betont: „Das Prinzip der Krebsimmuntherapie funktioniert und ist bereits in der klinischen Praxis angekommen. Derzeit profitiert von ihr aber nur ein Teil der Patienten. Der Deutschen Krebshilfe ist es daher ein wichtiges Anliegen, diese Situation durch die Förderung innovativer Forschungsprojekte zu verbessern.“
Quelle: Deutsche Krebshilfe
28.11.2019