Artikel • Herz versteckt
Systemerkrankungen – mehr Bewusstsein für kardiale Störungen
Klagen Patienten mit systemischen Erkrankungen wie Diabetes, Leberzirrhose & Co. zusätzlich über Kurzatmigkeit, Schmerzen in der Brust und nachlassende Belastbarkeit, so ist eine kardiale Beeinträchtigung unbedingt in Betracht zu ziehen.
Dafür plädiert PD Dr. Harald Kramer, Oberarzt MRT am Institut für Klinische Radiologie am Universitätsklinikums München-Großhadern. Die kardiale MRT kann bei dieser Patientenklientel sehr detailliert Aufschluss geben, sie ist aber nicht immer ein Muss. Wichtiger sei zunächst die Präsenz des Themas in den Köpfen der behandelnden Ärzte, so Kramer.
Nicht häufig, aber brisant
Das ist alles nichts Neues – die Zusammenhänge sind altbekannt und gut beschrieben, es wird nur zu selten an diese schlummernde Gefahr gedacht.
PD Dr. Harald Kramer
Auch wenn die kardiale Problematik bei Patienten mit Systemerkrankungen eher selten ist, das Thema hat Aufmerksamkeit verdient, denn die Folgen für den Patienten können verheerend sein. Oft werden Patienten mit systemischen Erkrankungen über Jahre sehr fokussiert behandelt: Bei einer Leberzirrhose etwa konzentriert sich der behandelnde Arzt vor allem auf die verbesserte Leberfunktion und die Vermeidung einer Tumorentwicklung. „Alles richtig und wichtig, trotzdem kann es passieren, dass der Patient letztendlich an einem durch die Zirrhose bedingten Herzversagen verstirbt“, gibt Kramer zu Bedenken. Und weiter: „Das ist alles nichts Neues – die Zusammenhänge sind altbekannt und gut beschrieben, es wird nur zu selten an diese schlummernde Gefahr gedacht.“
Bei Diabetes – Gefahr des stummen Infarktes
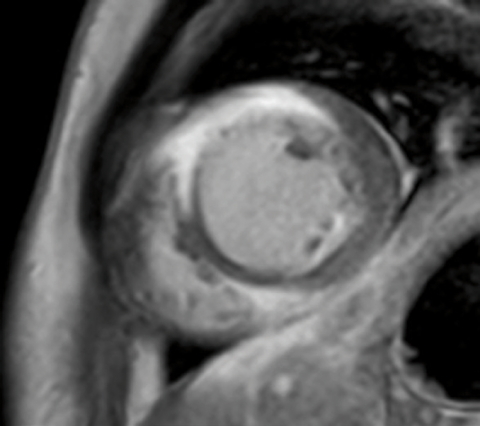
Aufgrund der Veränderungen an Gefäßen und Nerven haben Diabetespatienten ein erhöhtes Risiko, einen Herzinfarktes nicht zu spüren – analog zum diabetischen Fuß: Die Schmerzempfindung lässt nach, eine Verletzung wird oft nicht wahrgenommen. Anhand einer Studie mit Diabetes-Patienten in der MRT konnte nachgewiesen werden, dass die Herzinfarktrate in dieser Patientenklientel im Vergleich zum Normalkollektiv deutlich höher ist. „Der typische, plötzlich einschießende Brustschmerz, mit dem akute Herzinfarktpatienten ins Krankenhaus eingeliefert werden – ein Diabetiker merkt das möglicherweise gar nicht“, führt Kramer aus. Er empfiehlt daher die regelmäßige, klinische Abklärung einer potenziellen Ausweitung der Erkrankung auf das Herz, bei entsprechendem klinischem Verdacht auch mittels einer MRT. Denn oft ist eine Befragung nach dem subjektiven Befinden des Patienten, zum Beispiel im Kontext mit sportlicher Belastung, zunächst ausreichend.
MRT hat therapeutische Relevanz
Ein typischer Herzinfarkt oder eine Herzmuskelentzündung weisen in der MRT ein typisches Bild auf, wie Durchblutungsstörungen oder entzündliche Veränderungen und Ödeme. Anders verhält es sich bei einer Systemerkrankung, wenn zum Beispiel eine Hämochromatose vorliegt. Bei dieser Erkrankung lagert sich das Eisen in den Organen ab und so auch im Herzmuskel. Die so entstehende Fibrosierung erschwert die Kontraktion des Herzmuskels, die Herzleistung nimmt stetig ab. Ist dies erkannt, kann medikamentös reagiert werden, um das Einlagern von Eisen zu erschweren. Zumindest kann so das Fortschreiten der Symptomatik verhindert werden, im besten Fall stellt sich für den Patienten sogar eine Verbesserung ein.
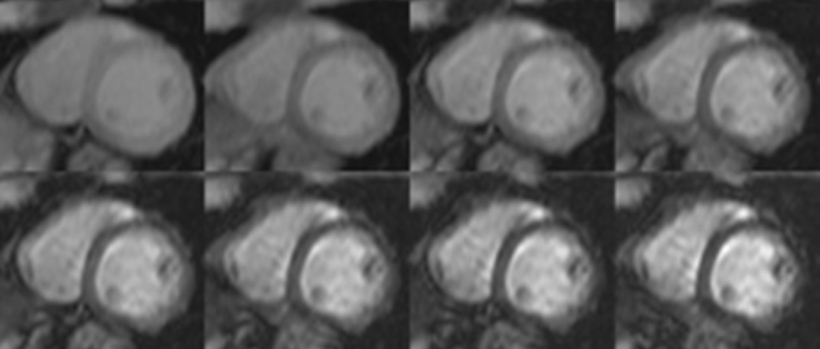
Aussagekräftiges Wellenmuster
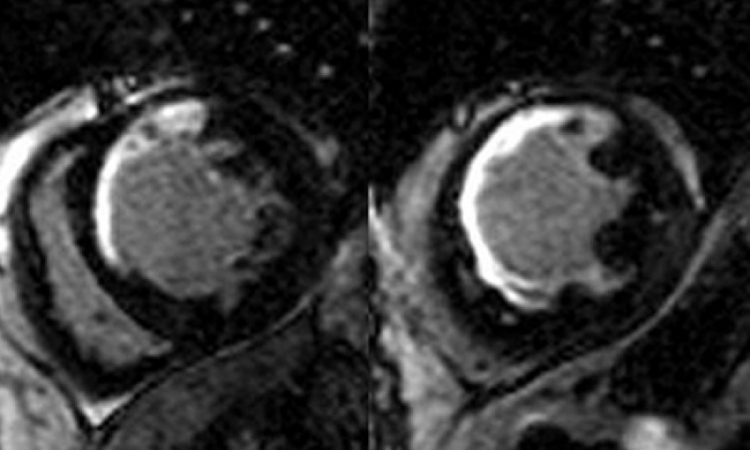
Anders als beim CT, das die Herz-Architektur, wie zum Beispiel die Herzkranzgefäße, visualisiert, kann mithilfe der MRT die Herzfunktion sehr gut dargestellt werden: den Zustand des Herzmuskels, die Bewegung des Herzens und den Blutfluss. Ein Herzmuskel, der aufgrund von Eiseneinlagerung fibrosiert ist, lässt sich also nur in der MRT bildlich darstellen. Mithilfe von Flussmessungen lassen sich Flussgeschwindigkeit und –volumina, auch Flussmuster genannt, sehr genau quantifizieren und geben so Aufschluss über die kardiale Situation. Im Normalfall haben diese Messungen ein typisches Wellenprofil: Die Ventrikelfüllung durch die passive Relaxation erfolgt als große Welle, die anschließende aktive Kontraktion des Vorhofs verursacht eine kleine Welle. Bei Patienten mit Störungen der Herzfunktion kehrt sich dieses Profil genau um. Die passive Relaxationswelle ist ganz flach, die Kontraktion verursacht dagegen eine größere Welle.
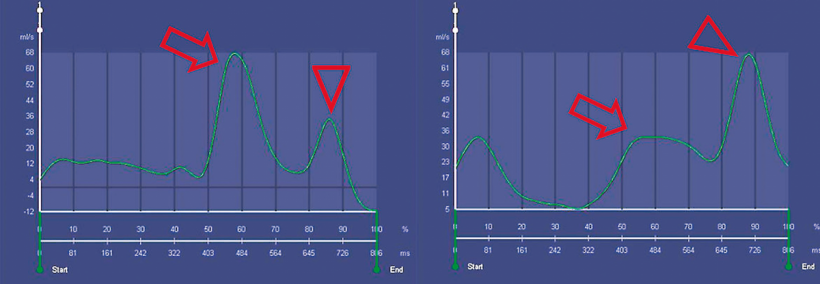
Rechts: pathologisches Flussmuster mit Erhöhung der A-Welle gegenüber der E-Welle bei Relaxationsstörung

Profil:
PD Dr. Harald Kramer ist seit 2003 am Institut für klinische Radiologie am Universitätsklinikum München Großhadern tätig und seit 2014 in der Funktion als Oberarzt MRT. Bereits im Rahmen seiner Promotion setzte er sich intensiv mit unterschiedlichen Möglichkeiten der kontrastverstärkten MRT-Bildgebung auseinander. 2012/2013 verbrachte Kramer eine 18-monatige „Visiting Professorship“ an der University of Wisconsin-Madison. 2006 zeichnete ihn der ECR als Gewinner des „Best Scientific Paper Award“ aus. 2007 erhielt er den „Editor‘s Recognition Award 2007“ des European Journal of Radiology and European Journal of Radiology Extra.
Veranstaltungshinweis
Freitag, 03.02.2017, 17:05-17:20
Kardiale MRT bei Systemerkrankungen
H. Kramer, München
Session: Kardiale Bildgebung
03.02.2017