Kardiologie
Flops und Tops in der Herzchirurgie
Groß angekündigt, der letzte Trend, nachdem fast jeder, der etwas auf sich hielt, verlangte - und nur ein paar Jahre später eingemottet oder verkauft. Das war das Schicksal des prominentesten Systems der robotic surgery in der Herzchirurgie: da Vinci. Welche Methoden und Technologien der letzten zehn Jahre sind gekommen, um zu bleiben und welche sind verschwunden? Wir fragten Prof. Dr. Johannes Maximilian Albes vom Herzzentrum Brandenburg in Bernau, Deutschland.
BILDQUELLE: Herzzentrum Brandenburg, Johannes Albes
BILDQUELLE: Herzzentrum Brandenburg, Johannes Albes
„Das da Vinci-System war zuwenig auf das Biosystem Mensch mit seinen individuellen Facetten eingestellt“, erläutert Prof. Johannes Maximilian Albes das Hauptproblem der Technologie. Das Anpassen an die individuellen Körpermaße kostete zu viel Zeit: „Da hat man beispielsweise vier Stunden gebraucht, um die Arteria mammaria von der Brustwandrückseite abzupräparieren“, so Albes. Als dann, neben den hohen Kosten der Anschaffung, dem unverhältnismäßigen Zeitaufwand, auch Studien kein verbessertes Outcome für Patienten nachweisen konnten, im Gegenteil, auch noch einige äußerst kritisch verlaufene Eingriffe bekannt wurden, verschwanden die Geräte.
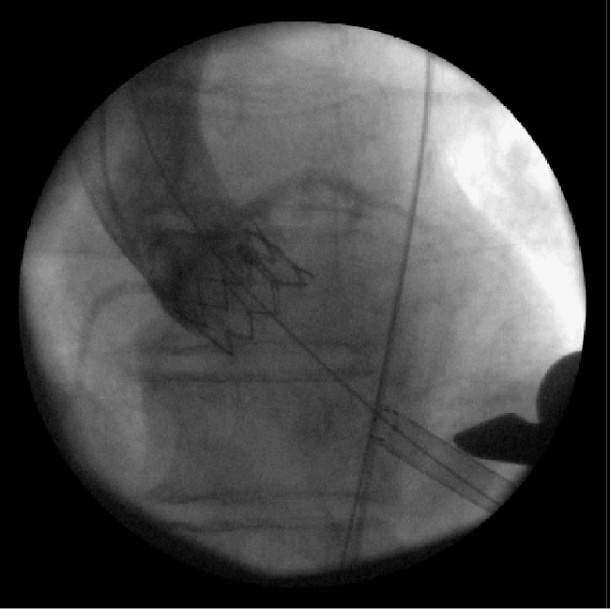
Ebenso erging es zuvor bereits Mitte der 90er Jahre der Transmyocardialen Laser Revascularisation (TMLR). Auch diese Technologie verschwand, da sich die Löcher, die mit Laserstrahlen in den rechten Ventrikel geschossen wurden, um sauerstoffreiches Blut in den Herzmuskel zu bringen, zu schnell wieder verschlossen - und, weil das Durchpieksen des Ventrikels mit feinen Nadeln durch eine Studie als gleichermaßen effektiv nachgewiesen wurde.
Sollten neue Produkte vor der klinischen Zulassung also besser geprüft werden? Albes warnt davor: „Das ist immer eine Grauzone, werden Produkte zu schnell auf den Markt getrieben, kann das den Patienten schaden, doch kommen die Innovationen zu zögerlich, geht es ebenfalls auf ihre Lasten.“ Die Transapicale Valve Implantation, abgekürzt TAVI, ist ein gutes Beispiel dafür, dass sich ein Gesundheitssystem, ist es zu vorsichtig, auch von Innovationen abkoppeln kann. So habe die FDA in den USA TAVI erst im November 2011 klinisch zugelassen und hier auch nur eine spezielle Klappe, die Edwards Sapien und dies auch nur über den transfemoralen Zugang, also die Leiste und nicht über die Herzspitze. In Deutschland finden beide Zugänge Anwendung.
Auf Grundlage der Registerdaten der deutschen Gesellschaft für Herz-, Thorax- und Gefäßchirurgie (DGTHG), die Jahr für Jahr die Daten der insgesamt 78 deutschen Herzzentren veröffentlicht, rechnet Prof. Albes den fulminanten Erfolg von TAVI in Deutschland vor. Angefangen bei 78 in 2006 stieg die Anzahl der TAVI-Implantationen auf 6479 in 2012. So beträgt der Anteil von TAVI an der Gesamtzahl der isolierten Aortenklappenimplantationen nach nur sechs Jahren breits 35,5% pro Klinik in 2012. Die Zahl des Klappenersatzes durch die konventionelle Chirurgie blieb dabei jedoch weitgehend gleich (11.603 zu 11.779). Das zeigt, dass TAVI eine Ergänzung ist, die neue Patientengruppen erschließt - in Deutschland vor allem die über 80-Jährigen, die einer konventionellen Operation nicht mehr gewachsen wären. Daraus erklärt sich auch die vergleichsweise hohe Letalität bei TAVI von im Durchschnitt 5,4% im Vergleich zum konventionellen Herzklappenersatz, wo die Sterblichkeit bei 2,6% liegt. „Bereinigt man die Zahlen um das individuelle Risikoprofil der Patienten, so ist die Letalität bei TAVI nicht mehr erhöht“ so Albes.
Albes geht davon aus, dass TAVI bald über 50% der isolierten Aortenklappenimplantationen bestreiten wird, da immer mehr ältere Menschen zur Behandlung kommen, ohne dabei die konventionelle Behandlung jedoch abzulösen. Rein qualitativ ist TAVI der konventionellen Methode noch durch die möglichen, implantationsbedingten paravalvulären Lecagen unterlegen - durch das Zur-Seite-Pressen der Kalkablagerungen an der alten Klappe können Löcher entstehen, die zu Schlussunfähigkeiten führen. Außerdem ist ungewiss, ob die TAVI-Bioklappe auch so lange wie die konventionelle Bioklappe hält (gute zehn Jahre), da die Erfahrungen bisher nur sieben Jahre zurückreichen.
Eindeutige Zuwächse lassen sich mit Blick auf die Statistik der DGTHG auch bei dem Einsatz von Univentrikulären Assist Devices verzeichnen: Allein von 2011 auf 2012 nahm die Implantation der Assist Devices um 21,5% auf insgesamt 766 zu. „Aufgrund der weiterhin äußerst prekären Lage in Bezug auf Spenderherzen und das zunehmend hohe Alter unsere Patienten“, so Albes, werde der Einsatz von Assist Devices auch weiter deutlich zunehmen.
Die minimalinvasive Mitralklappenchirurgie hat sich in Deutschland ebenfalls eindeutig etabliert. Seit 2007 gingen die konventionellen chirurgischen Eingriffe in der isolierten Mitralklappenchirurgie um fast eine Viertel zurück (24%); im Gegenzug nahm die minimalinvasive Chirurgie seither um rund 65% zu. Der Gesamtanteil der minmalinvasiven Eingriffe in der isolierten Mitralklappenchirurgie beträgt derzeit 44,7%. „Da werden wir uns auch irgendwo bei den 50% einpendeln, denn nicht jeder Patient kommt für so einen isolierten Eingriff in Frage“, so Albes. Die unterschiedliche Letalität von 6% versus 1,7% bei minimalinvasiven Eingriffen erklärt er sich durch die unterschiedlichen Patientengruppen: genau andersherum wie bei TAVI, sind die Patienten der minimalinvasiven Variante meist jünger und gesünder.
Die immer wieder diskutierten Off-Pump Koronararterien- und Bypassoperationen haben sich laut Albes in Deutschland inzwischen als stabile Ergänzungsmethode erwiesen. Ihre Anzahl stieg seit 2007 kontinuierlich um etwa ein Prozent von etwa 10% auf etwa 15% im Jahr 2012. Die Letalität fällt bei Off-Pump mit 2% geringer aus als bei On-Pump mit 3,1%. Doch da die Patienten, die ohne HLM behandelt werden, in der Regel jünger und gesünder sind, sage diese Differenz nur wenig über die Qualität der Methode an sich aus, so Albes.
Im Profil
Prof. Dr. med. Johannes Maximilian Albes leitet seit 2003 als Chefarzt die Abteilung für Herzchirurgie am Immanuel Klinikum Bernau Herzzentrum Brandenburg bei Berlin, Deutschland. Nach seinem Studium der Humanmedizin an der Medizinischen Hochschule in Hannover war er zunächst als Stabsarzt in der Sanitätsstaffel des Luftwaffenstützpunktes Delmenhorst tätig. Es folgten Stationen als Assistenz- und Oberarzt in der Thorax-, Herz- und Gefäß- sowie der Unfallchirurgie an der Medizinischen Hochschule Hannover, den Landeskrankenanstalten in Salzburg, Österreich, und der Universitätsklinik in Tübingen. 1999 kam er als stellvertretender Direktor der Herz-, Thorax- und Gefäßchirurgie an die Friedrich-Schiller-Universität in Jena, wo er seit 2004 eine außerplanmäßige Professur inne hat.
19.11.2013





