Bildquelle: Universitätsklinik für Neurochirurgie, Inselspital Bern
News • Neurochirurgie
Schädelöffnung hilft bei Blutung nach Schlaganfall
Mehr als 50.000 Menschen in Deutschland erleiden jährlich eine spontane Blutung im Gehirn. Ein solcher hämorrhagischer beziehungsweise blutiger Schlaganfall ist akut lebensgefährlich.
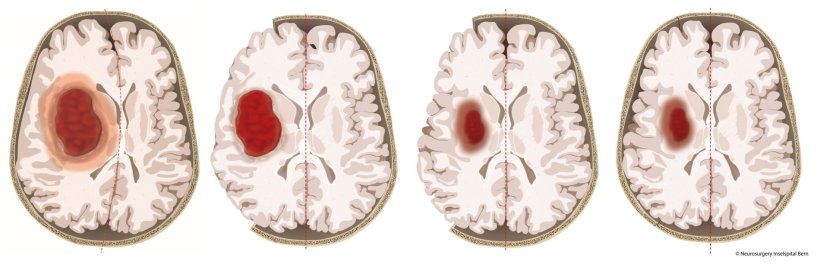
Gerade tief im Gehirn liegende Blutungen haben meist massive Konsequenzen. Die Blutung und folgende Schwellungen üben Druck auf das umgebende Gehirngewebe aus und führen so zu weitreichenden Schäden im Gehirn. Eine wirksame Therapie gibt es bislang nicht. Nun gibt es erstmals wertvolle Hinweise auf einen wirksamen neurochirurgischen Ansatz, wie ein internationales Team um Ärzte der Universitätskliniken Freiburg und Bern, Schweiz, zeigt. Sie fanden Hinweise, dass ein Öffnen der Schädeldecke und damit eine Druckminderung im Gehirn zu weniger schweren Verläufen führt. Die Ergebnisse der SWITCH-Studie erschienen im Fachmagazin The Lancet und wurden zeitgleich auf dem Kongress der European Stroke Organisation (ESOC) in Basel vorgestellt.
„In dieser Studie stecken 14 Jahre Arbeit und Herzblut“, sagt Prof. Dr. Jürgen Beck, Ärztlicher Direktor der Klinik für Neurochirurgie des Universitätsklinikums Freiburg. Er hat die Studie gemeinsam mit Prof. Dr. Urs Fischer vom Inselspital des Universitätsklinikums Bern, Schweiz, geleitet. „Die SWITCH-Studie liefert erstmals starke Hinweise für einen wirksamen Therapieansatz beim tiefen hämorrhagischen Schlaganfall. Künftig wird es darum gehen, die Ergebnisse individuell auf die einzelnen Patienten anzuwenden.“
Dieser Artikel könnte Sie auch interessieren

News • Themenkanal
Schlaganfall im Fokus
Schlaganfälle sind die zweithäufigste Todesursache weltweit und eine der häufigsten Ursachen für Behinderungen. Aufgrund der immer besseren Versorgung sinkt die Sterblichkeit in Deutschland zwar. Dennoch rechnen Experten angesichts der älter werdenden Bevölkerung mit steigenden absoluten Erkrankungszahlen. Lesen Sie hier mehr zu aktueller Forschung und Behandlungsmöglichkeiten.
Blutungen in tiefliegenden Regionen des Gehirns sind für Patienten besonders gefährlich. Sie führen oft zu schweren Behinderungen, Pflegebedürftigkeit und hoher Sterblichkeit. Die Behandlungsmöglichkeiten sind derzeit auf blutdrucksenkende und blutungsstillende Medikamente begrenzt und oft nicht ausreichend – eine durch Studien gesichert wirksame Therapie gibt es gar nicht. Gleichzeitig ist die Forschung im Bereich der tiefen Hirnblutungen besonders anspruchsvoll, da die betroffenen Gehirnareale schwer zugänglich sind und Blutungen schnell lebensbedrohlich werden. Bisherige Studien zu verschiedenen Operationsmethoden scheiterten daran, einen klaren Vorteil für Patienten zu zeigen.
Es ist ein wertvoller Hoffnungsschimmer, dass durch den Eingriff das Leiden dieser Patienten gemildert werden kann
Jürgen Beck
Die SWITCH-Studie untersuchte daher gezielt die Wirkung einer Kraniektomie zur Druckentlastung bei besonders schwer betroffenen Patienten. Dabei wurde ein Teil der Schädeldecke entfernt und nach Rückgang der Schwellung wieder implantiert. Die Patienten erhielten entweder die bisherige Standardtherapie oder die Standardtherapie in Kombination mit der Dekompressions-Kraniektomie.
In die SWITCH-Studie wurden über 9,5 Jahre hinweg 197 Teilnehmer aufgenommen, die alle einen schweren tiefliegenden hämorrhagischen Schlaganfall hatten. Die Patienten waren zwischen 18 und 75 Jahren und im Schnitt 61 Jahre alt. Die Behandlung fand in 42 Schlaganfallzentren in Belgien, Deutschland, Finnland, Frankreich, Niederlanden, Österreich, Schweden, der Schweiz und Spanien statt. Aufgrund einer auslaufenden Finanzierung konnte das ursprüngliche Studienziel von 300 Teilnehmenden nicht erreicht werden. Bewertet wurden die Effekte insbesondere anhand einer etablierten Skala zur neurologischen Einschätzung nach Schlafanfall, der modifizierten Rankin-Skala von 0 (keine Beschwerden) bis sechs (Tod).
Ein halbes Jahr nach dem Eingriff wurden 44% der Patienten nach Kombinationstherapie den schlechtesten Stufen 5-6 zugeordnet, ohne neurochirurgischen Eingriff waren es 58%. Negative Effekte traten in den Gruppen gleich häufig auf. Auch wenn die statistische Signifikanz (p=0,057) knapp verfehlt wurde, sehen die Autoren darin immerhin einen schwachen Beweis, dass die Intervention der bisherigen Therapie überlegen sein könnte. „Es ist ein wertvoller Hoffnungsschimmer, dass durch den Eingriff das Leiden dieser Patienten gemildert werden kann“, sagt Beck. Allerdings waren Überleben und eine starke Einschränkung in beiden Gruppen hoch, so dass weitere Forschung notwendig ist.
Quelle: Universitätsklinikum Freiburg
16.05.2024





