Interview • Prävention
Die Tomosynthese bringt Schub für das Brustkrebs-Screening
Die Tomosynthese verbessert die Krebserkennung und reduziert die falsch-positiven Befunde – anders als Ultraschall und MRT.
Brustkrebsspezialist Prof. Dr. Markus Müller-Schimpfle, Chefarzt der Klinik für Radiologie am Klinikum Frankfurt/M.-Höchst und Senior-Partner in der Gemeinschaftspraxis für Radiologie & Nuklearmedizin radiomedicum plädiert für den Einsatz der Tomosynthese beim Brustkrebs-Screening.
Welche Rolle spielt die multimodale Mammadiagnostik in Früherkennung und bei der Versorgung? Und welche Bedeutung hat die Tomosynthese?
So einfach und gleichzeitig so komplex ist die aktuelle Situation in der Brustkrebs-Früherkennung.
Prof. Markus Müller-Schimpfle
Die moderne Mammadiagnostik ist multimodal – so einfach und gleichzeitig so komplex ist die aktuelle Situation in der Brustkrebs-Früherkennung. Denn selbst im zunächst unimodalen Mammografie-Screening-Programm wird die Mammografie bei auffälligen Befunden durch Ultraschall und Spezialaufnahmen inklusive möglicher Tomosynthese, die Nadel-Biopsie sowie in Einzelfällen auch durch die MRT ergänzt. In der Nachsorge ist die frühzeitige Ergänzung der Mammografie durch die Sonografie und im Falle der Differenzierung von Narbe und Rezidiv gegebenenfalls auch durch die MRT inzwischen selbstverständlich und auch Kassenleistung.
Während also im Abklärungsfall die Multi-Modalität essenziell und ohne Diskussion ist, kann dies für die Früherkennung nicht in gleichem Maße gelten: Hier geht es einerseits in hohem Maße um die Kombination aus Organisierbarkeit, Bezahlbarkeit, Verfügbarkeit und Qualitätssicherung und andererseits darum, ein günstiges Verhältnis aus Sensitivität und Spezifität, also aus richtigem und falschem Alarm, zu erreichen.
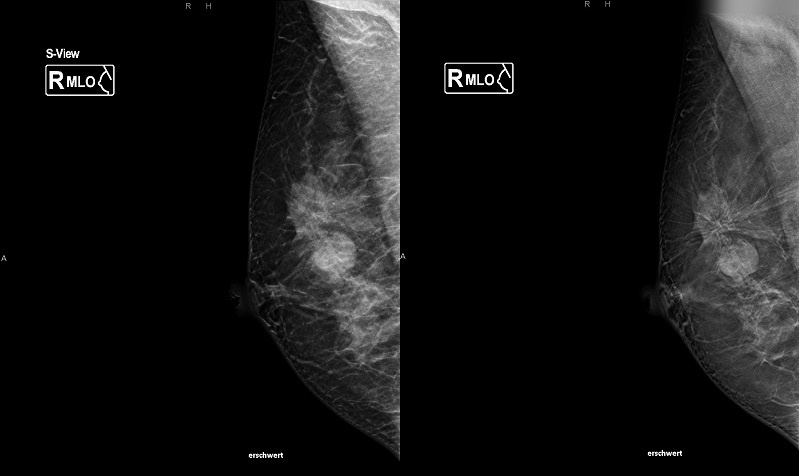
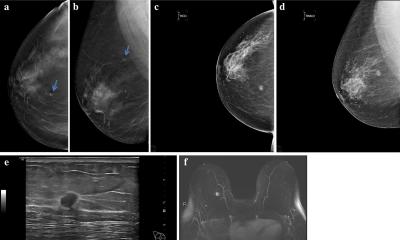
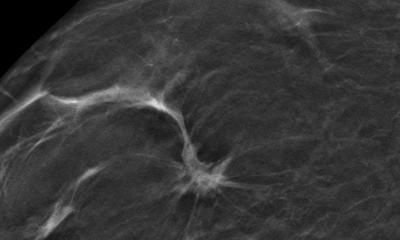
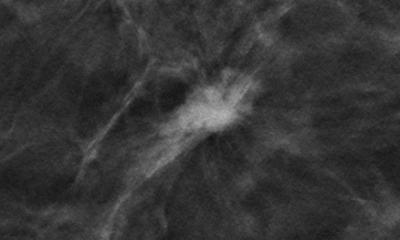
Abbildung rechts: Cranial dazu in der Tomosynthese gut erkennbare Architekturstörung mit Spikula. Zyste mit cranial dazu sklerosiertem Papillom im Bild einer radiären Narbe.
An dieser Stelle kommt die digitale Tomosynthese ins Spiel, die in mehreren internationalen Studien in den vergangenen Jahren zeigen konnte, dass sie nicht nur im Vergleich zur 2D-Mammographie mehr Brustkrebsfälle identifiziert, sondern dies unter gleichzeitiger Verringerung der Abklärungsrate, also der falsch positiven Fälle, leistet. Dies ist eine Besonderheit, denn sowohl der Ultraschall als auch die MRT der Mamma gehen neben der Erhöhung der Sensitivität auch mit einer Erhöhung der Rate falsch-positiver Fälle einher. Daher erscheint – unter Einschluss der Organisierbarkeit und der Qualitätssicherung – die Tomosynthese als bestgeeignete Weiterentwicklung des Mammographie-Screening-Programms.
Im Oktober 2014 hat sich die Working Group on Breast Imaging (WOBI) gegründet. Welche Arbeitsergebnisse gibt es?
Der wichtigste Auftrag an die WOBI war die Auseinandersetzung mit der Neuauflage des US-amerikanischen BIRADS-Lexikons. Der Herausgeber, das ACR (American College of Radiology), verfolgt mit der Neuauflage das Konzept, eine international einheitliche Übersetzung ihres Werkes herauszugeben – unabhängig von den sprachlichen, medizinisch-strukturellen und fachlichen Unterschieden, die es nun einmal auf der Welt gibt. Da Österreich und Deutschland sich in diesem Punkt einig waren, wurde das Konzept der WOBI von beiden Ländern unterstützt.
Nach anderthalb Jahren Bearbeitung und vier Sitzungen haben insgesamt elf deutsche und österreichische Fachgesellschaften, die alle auf dem Gebiet der Mammadiagnostik aktiv sind, eine Kommentierung des US-amerikanischen Lexikons (und auch die Übersetzung in die deutsche Versorgungsrealität) ermöglicht. Diese Kommentare sind zwischenzeitlich in der „RöFo“ und der „GebFra“ veröffentlicht worden.
Das American College of Radiology setzt Standards in der Mammadiagnostik. Welche Vorgaben sind sinnvoll und an welcher Stelle sollte ein „deutscher“ Weg gesucht werden?
Die englische und die deutsche Sprache unterscheiden sich bei bestimmten Differenzierungen, die auch bei möglichst wortgleicher Übersetzung eine etwas unterschiedliche Bedeutung implizieren.
Prof. Markus Müller-Schimpfle
Das Ergebnis dieser Debatte ist nicht in wenigen Worten wiederzugeben. Grundsätzlich lassen sich aber zwei wichtige Punkte festhalten: Die englische und die deutsche Sprache unterscheiden sich bei bestimmten Differenzierungen, die auch bei möglichst wortgleicher Übersetzung eine etwas unterschiedliche Bedeutung implizieren. Gerade im Bereich der bildgebenden Diagnostik, wo es auf Details ankommt, sind solche Differenzierungen aber wichtig für eine korrekte Diagnosestellung. Ein Beispiel ist der Begriff „Density“, der jeweils im Englischen und Deutschen eine etwas andere Bedeutung hat: „Density“ meint sowohl eine asymmetrische „Verdichtung“ wie die „Dichte“ eines Befundes als auch die globale „Dichte“ des Drüsengewebes.
Ein weiteres Beispiel ist der deutsche Begriff der Lobulierung (engl. „lobulation“), der seit Jahrzehnten ein eindeutiges Form-Element darstellt. Im Englischen bezeichnet „micro-lobulation“ jedoch ein Berandungs-Element. Das führte dazu, dass der Begriff der „lobulation“ als Form-Element aus dem BIRADS-Lexikon entfernt und durch „undulation“ („Welligkeit“) ersetzt wurde. Der zweite Punkt ist die Diagnostik der Mikroverkalkungen. Diese besitzt eine große Tradition im europäischen Raum. Die im neuesten BIRADS-Lexikon durchgeführten Vereinfachungen in benigne und suspekte Mikroverkalkungen entsprechen nicht dem Differenziertheitsgrad, der möglich ist und dem in der Vergangenheit auch im BIRADS-Lexikon Rechnung getragen wurde.
Gibt es Fortschritte in Richtung sektorenübergreifende Versorgung und welche Bedeutung hat dies für Ihren Bereich?
Das politisch gewünschte Instrument für eine Verbesserung der sektorenübergreifenden Versorgung stellt die ambulante spezialfachärztliche Versorgung (ASV) dar, für die der Gemeinsame Bundesausschuss (GBA) zuletzt den Bereich der gynäkologischen Tumore geregelt hat. Eine Schwierigkeit für die Radiologie stellt hier die grundsätzliche Nennung als „hinzuzuziehendes Fach“ und nicht als „Kernfach“ dar. Dies hat Implikationen hinsichtlich der Möglichkeit, ASV-Teams zu gründen, zu leiten und zu verorten.
Die Entwicklung des Mammografie-Screenings zeigt das Potenzial und die Rolle der Radiologie in diesem Bereich, doch wird die Entwicklung im Rahmen der ASV dem leider nicht gerecht. Auch was die Teilnahme an Tumorkonferenzen angeht, ist die Radiologie damit nicht mehr Kernfach. Jedem, der in einem zertifizierten Brustzentrum arbeitet, ist bewusst, welche absurden Auswirkungen diese Regelung entwickeln könnte. Vor Ort wird man im Sinne der Patientinnen und der Erhaltung der radiologischen Kompetenzen im Kernteam versuchen müssen, mit den betroffenen Fächern im ambulant-stationären Konzept eine praktikable Lösung zu erzielen. Da dies bereits in der Vergangenheit mit dem alten Paragrafen 116b (2. Generation) und auch im Bereich der DMP-Kooperation möglich war und ist, sollte hier mehr auf die kollegiale und interdisziplinäre Zusammenarbeit als auf weltfremde Regelungen gebaut werden.

Profil:
Nach dem Studium der Medizin an der Universität Tübingen promovierte Prof. Markus Müller-Schimpfle 1990 und war zunächst am deutschen Krebsforschungszentrum in Heidelberg und anschließend in der Abteilung für Radiologische Diagnostik der Universität Tübingen tätig. 1998 habilitierte er sich an der Medizinischen Fakultät der Universität Tübingen im Fach Diagnostische Radiologie mit einer Habilitationsschrift zu „Klinische Anwendung der kontrastmittelverstärkten dynamischen Magnet-Resonanz-Tomographie in der Primärdiagnostik des Mammakarzinoms und Rezidivdiagnostik des Rektumkarzinoms“. Seit 2002 ist Müller-Schimpfle Chefarzt der Klinik für Radiologie am Klinikum Frankfurt/M.-Höchst und seit 2003 Privatarzt-Gesellschafter in der Gemeinschaftspraxis radiomedicum in Frankfurt/M.
Veranstaltungshinweis:
Raum: Conference 4
Freitag, 14. Oktober 2016, 16.30-17 Uhr
Klinische Standards up to date – neue Klassifikationen in der Mamma-Diagnostik
Markus Müller-Schimpfle (Frankfurt)
Vorsitz: Andrea Rieber-Brambs (München)
Symposium 9: FFF Onkologie – Mamma
13.10.2016