Bildquelle: Stolpe et al., Clinical Research in Cardiology 2023 (CC BY 4.0); Datenquelle: https://stats.oecd.org
News • Kein Rückschluss auf Versorgungsmängel in Deutschland
Sterblichkeit nach Herzinfarkt: Entwarnung trotz hoher Zahlen
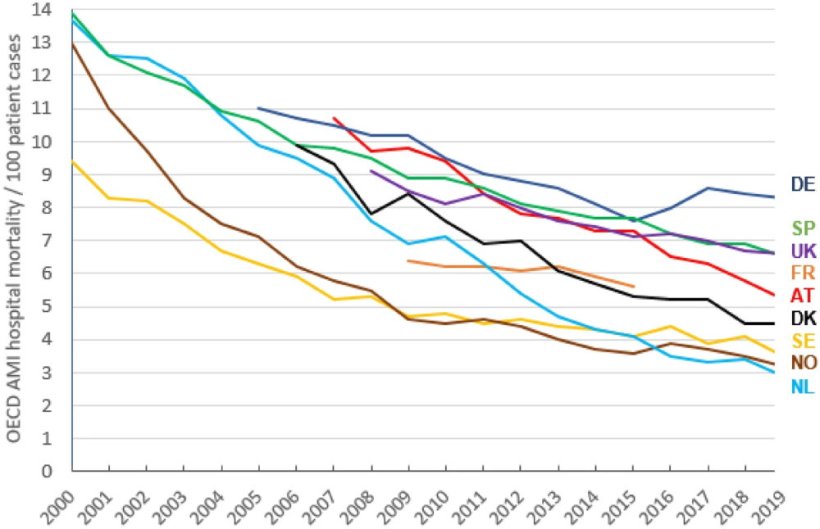
Nach Angaben der Organisation für wirtschaftliche Zusammenarbeit und Entwicklung (OECD) versterben in Deutschland rund 8,5% der Patienten, die wegen eines akuten Herzinfarkts im Krankenhaus aufgenommen werden, dort innerhalb von 30 Tagen. Der OECD-Durchschnitt liegt mit 6,9% deutlich niedriger.
Dabei nimmt Deutschland in Europa einen Spitzenplatz bei den Gesundheitsausgaben und der Verfügbarkeit von kardiologischen Verfahren ein. Ein Team von Wissenschaftlern der Medizinischen Fakultät der Universität Duisburg-Essen und der Universitätsmedizin Essen hat diese widersprüchliche Situation nun genauer untersucht und festgestellt: Die Situation ist besser als die Zahlen vermuten lassen.
In einem durch die Deutsche Herzstiftung e.V. geförderten Projekt konnten sie zeigen, dass die Unterschiede in der 30 Tages-Krankenhaussterblichkeit im Wesentlichen durch Artefakte hervorgerufen werden. Damit sind Faktoren gemeint, die die Berechnung der Sterblichkeit - aber nicht die Patientenversorgung beeinflussen. Aussagekräftige Rückschlüsse auf die Versorgungsqualität können daher nur sehr eingeschränkt gezogen werden. Die Wissenschaftler veröffentlichten ihre Erkenntnisse im Fachjournal 'Clinical Research in Cardiology'.

Bildquelle: Universität Duisburg-Essen
„In den Niederlanden und skandinavischen Ländern liegt die Sterblichkeit von Patienten, die wegen eines akuten Herzinfarkts in ein Krankenhaus aufgenommen wurden, zwischen 3% und 4,5%, das heißt, sie ist nur etwa halb so hoch wie in Deutschland“, erklärt Dr. Susanne Stolpe, Erstautorin der neuen Studie. „Bisher wurde diese vergleichsweise hohe 30-Tages-Krankenhaussterblichkeit nach Herzinfarkt in Deutschland als Hinweis auf Mängel in der Akutversorgung und der Effizienz des deutschen Gesundheitswesens gewertet.“
Die Essener Epidemiologen haben verschiedene Daten gesammelt, um die Lage tiefergreifend analysieren zu können. Dabei zeigte sich, dass gesundheitliche Risikofaktoren (z.B. Häufigkeit des Rauchens in den verschiedenen Ländern) und Begleiterkrankungen der Patienten, aber auch Unterschiede in der leitliniengerechten Behandlung die großen Unterschiede in der Krankenhaussterblichkeit nach akutem Herzinfarkt in den europäischen Ländern nicht erklären konnten. Wichtiger waren Unterschiede in der Registrierung von Patienten bei der Krankenhausaufnahme und Unterschiede in den Strukturen der Gesundheitssysteme in den miteinander verglichenen europäischen Ländern.
Die Nichterfassung von Tagesfällen, also Herzinfarktpatienten mit einem nur sehr kurzen Klinikaufenthalt, [spielt] eine große Rolle. In den Niederlanden gehen diese Personen z.B. nicht in die Berechnung ein
Andreas Stang
„Gerade in der Registrierung von Patienten und der Organisation der Gesundheitsversorgung konnten wir erhebliche Unterschiede feststellen. Das führt bei der Berechnung der Krankenhaussterblichkeit zu verzerrten Ergebnissen“, so Prof. Dr. Andreas Stang, Leiter des Instituts für Medizinische Informatik, Biometrie und Epidemiologie (IMIBE) in Essen. Zwei Faktoren fallen besonders ins Gewicht. „Zum einen spielt die Nichterfassung von Tagesfällen, also Herzinfarktpatienten mit einem nur sehr kurzen Klinikaufenthalt, eine große Rolle. In den Niederlanden gehen diese Personen z.B. nicht in die Berechnung ein. Zum anderen werden Patienten für die Akutbehandlung eines Herzinfarkts in Deutschland seltener verlegt als z.B. in skandinavischen Ländern. Beides führt zu einer niedrigeren berechneten Krankenhaussterblichkeit.“ In Deutschland ist die Verlegungshäufigkeit von Patienten mit akutem Herzinfarkt geringer, weil eine Katheteruntersuchung und das Einsetzen von Stents in vielen Krankenhäusern möglich ist.
Das Autorenteam ist deshalb der Meinung, dass der bei der OECD für Deutschland bereitgestellte Indikator zur Krankenhaussterblichkeit nach Herzinfarkt (‚AMI 30-day mortality using unlinked data‘) keine validen Rückschlüsse auf die Qualität der Gesundheitsversorgung zulässt.
Quelle: Universität Duisburg-Essen
26.10.2023